Острое воспаление трахеи проявления у взрослых и детей, лечение, последствия болезни
Острое воспаление слизистой трахеи (острый трахеит) , заболевание, развивающееся от воздействия вирусов и бактерий, а также окружающей среды. Распространено не меньше, чем вирусные инфекции. Чаще возникает и протекает параллельно с другими воспалительными поражениями органов дыхательной системы.
Диагноз острый трахеит может поставить только врач-отоларинголог. Большинство случаев болезни диагностируют у детей. Это связано с неустойчивостью их иммунитета и особой чувствительностью слизистых оболочек дыхательных путей.
Недуг не представляет особой опасности для жизни человека, угрозой являются его осложнения.
Этиологические факторы, провоцирующие развитие острого трахеита
В зависимости от типа раздражителя выделяют инфекционный или неинфекционный трахеит с острым течением.
К трахеитам инфекционного характера относят:
 Инфекционный. Причина патологии , вирусы.
Инфекционный. Причина патологии , вирусы.- Бактериальный. Заболевание провоцируют , золотистые стафилококки, стрептококки пневмонии, диплококки , моракселлы, гемофильные палочки.
- Вирусный. Болезнь появляется от воздействия аденовирусов.
- Бактериально , вирусный и инфекционно , аллергический (смешанные). Второй возникает в случае, если к вирусному поражению трахеи присоединяются аллергены.
Неинфекционный острый трахеит появляется при следующих условиях:
- переохлаждение, пребывание в условиях пониженной влажности воздуха, наличия в нем значительного количества пыли,
- смена климата,
- вдыхание токсичных веществ,
- контакт с аллергенами,
- воспалительные заболевания органов дыхательных путей,
- болезни сердца,
- ослабление иммунитета,
- курение, в том числе , пассивное.
Иногда причиной патологии может быть кариес и его осложнения, стоматиты.
Симптоматика острого воспалительного поражения трахеи
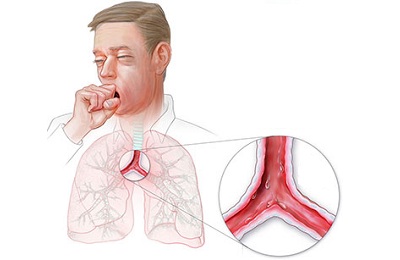
Для этого заболевания характерна внезапность возникновения, выраженность проявлений, обильное выделение мокроты, сильный кашель.
Инструментальная диагностика фиксирует внутри трахеи гиперемию, отечность, обильное продуцирование слизи, в некоторых случаях , точечное кровоизлияние в слизистую.
Выделяют общие симптомы острого трахеита:
- приступообразный лающий сухой кашель в начале заболевания, который в дальнейшем развитии болезни становится влажным,
 боли в горле и за грудиной, особенно резкие во время кашля,
боли в горле и за грудиной, особенно резкие во время кашля,- затрудненное дыхание с одышкой,
- повышение температуры тела,
- осиплость голоса,
- признаки сопутствующих воспалений других органов дыхательной системы,
- общая слабость, сопровождаемая головной болью.
Необходимо знать, что острый трахеит у ребенка чаще всего протекает с нарушениями дыхания, которые могут привести к серьезным последствиям. Это связано с тем, что детская трахея значительно уже, чем у взрослого.
Ее отечность в развитии патологии приводит к перекрыванию просвета трахеи и может закончиться остановкой дыхания. Чаще всего это проявляется при бактериальном остром воспалении трахеи у детей.
 У взрослых эти симптомы могут отсутствовать вообще или выражены незначительно. Появление этих признаков связано обычно с острым аллергическим трахеитом, если больной предрасположен к аллергическим реакциям.
У взрослых эти симптомы могут отсутствовать вообще или выражены незначительно. Появление этих признаков связано обычно с острым аллергическим трахеитом, если больной предрасположен к аллергическим реакциям.
Самые сильные приступы кашля отмечаются в ночное время и в утренние часы. Появление влажного кашля несколько облегчает состояние больного, но при отсутствии лечения, мокрота отходит в незначительных количествах, и воспаление прогрессирует.
Некоторые отличия проявления заболевания у детей
Симптомы недуга выражены ярче, чем у взрослых. Часто болеют дети до 1 года, но больше всего диагностируют патологию в возрасте от 5 месяцев до 3 лет. Температура тела при остром течении болезни поднимается до 39º. При этом у больного отмечается вялость, раздражительность, плохой аппетит.
Кашель очень беспокоит ребенка, грудные боли он пытается предотвратить поверхностным дыханием. Приступы возникают даже от резкого движения, крика, плача, глубокого вдоха, могут приводить к рвоте.
- У детей до года кашлевой рефлекс слабо развит, поэтому отмечается срыгивание, рвота.
 От года до двух лет кашель проявляется, мокрота отходит, но не достаточно, поэтому воспаление прогрессирует и сопровождается высокой температурой.
От года до двух лет кашель проявляется, мокрота отходит, но не достаточно, поэтому воспаление прогрессирует и сопровождается высокой температурой.- В дальнейшем дыхательная система продолжает свое развитие, и отхождение мокроты улучшается. От 7 до 12 лет при остром трахеите наблюдается повышение продуцирования мокроты, поэтому сухой кашель быстро превращается во влажный.
- У детей после 12 лет течение острого трахеита более легкое, в большинстве случаев сопровождается субфебрильной температурой (37-37,5°).
Появление первых симптомов острого воспалительного поражения трахеи требует немедленного вызова врача и начала лечения.
Медицинская диагностика острого трахеита
Определение диагноза начинают со сбора анамнеза жизни и болезни. Если заболел ребенок, врач получает эту информацию от родителей. Дети после 12 лет могут дополнять ее своими ощущениями симптомов. Врач проводит осмотр, ощупывание, прослушивание.
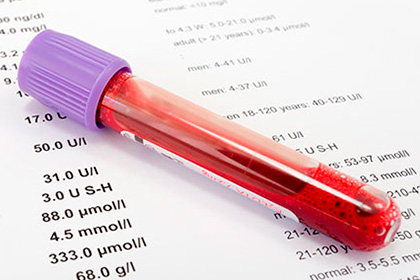
 Первыми назначают лабораторные исследования. Воспалительные процессы в организме подтвердит клинический анализ крови. Бактериологическое исследование мокроты, мазков из зева и носа определит основную причину заболевания и выбор направления лечения. Для подтверждения или опровержения диагноза , острый аллергический трахеит проводят тесты на определение аллергена, вызвавшего его.
Первыми назначают лабораторные исследования. Воспалительные процессы в организме подтвердит клинический анализ крови. Бактериологическое исследование мокроты, мазков из зева и носа определит основную причину заболевания и выбор направления лечения. Для подтверждения или опровержения диагноза , острый аллергический трахеит проводят тесты на определение аллергена, вызвавшего его.
С целью исключения пневмоний и туберкулеза проводят рентгенографию легких. В легких случаях течения трахеита этого набора исследований достаточно. Если специалист считает необходимым определить степень поражения слизистой трахеи, ее состояние, применяют ларинготрахеоскопию , обследование ларингоскопом.
При наличии воспалений в других органах дыхательной системы могут назначить их рентгенографию, риноскопию, фарингоскопию.
Терапевт или педиатр может направить больного на консультацию к отоларингологу, пневмологу, фтизиатру, аллергологу и согласовывает с ними лечение.
Лечение острого трахеита медикаментами, физиотерапия
Острый трахеит лечится, чаще всего, в домашних условиях под контролем врача в срок от 10 до 14 дней. Только в тяжелых случаях , в стационаре. Постельный режим назначают на период высокой температуры.
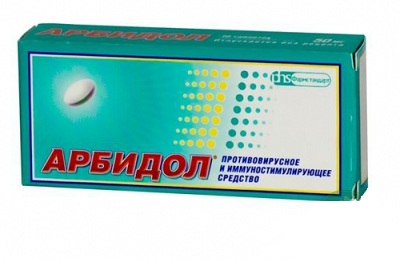
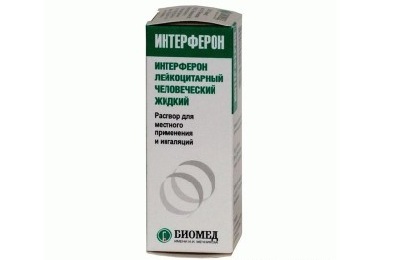
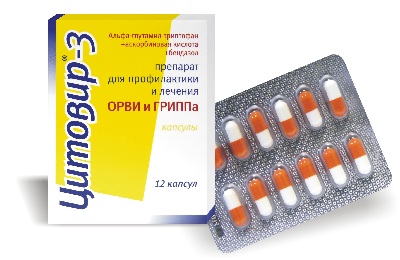
Основные задачи лечения , устранение причинного фактора, подавление симптомов, предупреждение осложнений. Медицинские препараты врач назначает после определения диагноза. При остром трахеите вирусного происхождения используют противовирусные медикаменты (Арбидол, Кагоцел, Интерферон, Цитовир, Протефлазид).
Для лечения бактериального трахеита применяют антибиотики группы пенициллина (Азоллин, Амоксициллин, Ампициллин). Но они могут быть противопоказаны больным из-за побочных действий. В таком случае назначают антибиотики , цефалоспорины (Цефтриаксон, Цефазолин, Цефалексин) или макролиды (Сумамед, Аугментин).
Лечение острого аллергического трахеита выполняют антиаллергическими препаратами (Лоратидин, Дезлоратадин, Супрастин, Фенкарол).
Симптоматическое лечение направлено, прежде сего, на устранение кашля (Глауцин, Бронхосепт, Бронхомакс, Глаувент, Либексин). Далее разжижают и выводят мокроту (Термопсис, Лазолван, Мукобене, Ацетилцистеин, АЦЦ, Ацестин, Муковист).
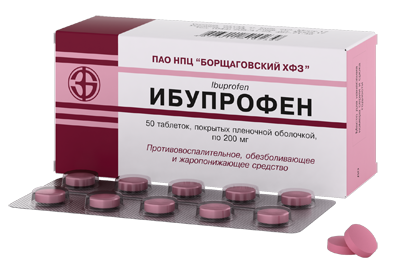
Высокую температуру снимают жаропонижающие препараты (Нурофен, Аспирин, Ибупрофен, Парацетамол). В качестве местного лечения применяют назальные спреи, обладающие противовоспалительными и антисептическими свойствами (Гивалекс, Гексорал, Каметон).Также прописывают витаминные комплексы.

Параллельно проводят лечение болезней других органов дыхательной системы, протекающих одновременно с острым трахеитом. Применяют дополнительные методы лечения недуга. При этом эффективным является точечный массаж, используют также обычный , классический.
Прописывают ингаляции, которые выполняют на паровых или современных , ультразвуковых ингаляторах (небулайзеры). Эффективные небулайзеры находят широкое применение в медицине, так как с их помощью лекарственные препараты (антибиотики, отхаркивающие средства) и травы (настойки) сразу попадают на воспаленную поверхность и начинают действовать.
Ультравысокочастотное электромагнитное поле (УВЧ) прогревает трахею и оказывает противовоспалительное действие. Электрофорез с йодидом калия обезболивает и снимает воспаление, так же действует индуктотермия.
 В настоящее время пользуется популярностью спелеотерапия , лечение в соляных пещерах или галотерапия – лечение в соляных комнатах, созданных руками человека. Этот метод оказывает противокашлевое действие, способствует выведению мокроты, улучшает дыхание, укрепляет организм в целом.
В настоящее время пользуется популярностью спелеотерапия , лечение в соляных пещерах или галотерапия – лечение в соляных комнатах, созданных руками человека. Этот метод оказывает противокашлевое действие, способствует выведению мокроты, улучшает дыхание, укрепляет организм в целом.
Комплексное лечение подбирают индивидуально, в зависимости от возраста и общего состояния здоровья больного, тяжести течения острого трахеита и сопутствующих болезней. Как лечить болезнь определяет только врач.
Некоторые особенности лечения острого трахеита у детей
При любой тяжести болезни ребенку назначают постельный режим на несколько дней. В случае повышенной температуры , до ее снижения. В детской комнате необходимо проводить влажную уборку и проветривать ее.
Ребенку прописывают употребление овощной и молочной пищи, фрукты, натуральные соки, теплые чаи (с добавлением молока, лимона, малины), молоко со сливочным маслом, отвар плодов шиповника.
Антибиотики назначают только в самых тяжелых случаях бактериального трахеита с высокой температурой. Кашель лечат сиропом Стоптуссин,в составе которого корень солодки, корень алтея, грудной сбор.
 Противовирусные и разжижающие мокроту препараты используют такие же, как и для взрослых. Можно употреблять также отвары лекарственных трав с противовоспалительными и отхаркивающими свойствами (корень солодки, шалфей, мать-и-мачеха, липа).
Противовирусные и разжижающие мокроту препараты используют такие же, как и для взрослых. Можно употреблять также отвары лекарственных трав с противовоспалительными и отхаркивающими свойствами (корень солодки, шалфей, мать-и-мачеха, липа).
Для ребенка важной частью лечения является укрепление иммунитета. С этой целью применяют специальные лекарственные средства , иммуномодуляторы, некоторые из них имеют растительное происхождение (Иммунал, Биоарон С, препараты женьшеня). Также используют витаминно-минеральные комплексы.
Эффективна в домашних условиях ингаляция парами вареного картофеля в мундире. Далее его можно растолочь и сделать согревающее обертывание. Для ингаляции рекомендуют использовать эвкалипт, эфирные масла растений (пихтовое, можжевеловое и другие). Врач может назначить горчичники на спину, растирания.
Осложнения острого воспаления трахеи
Если своевременно поставлен диагноз болезни и начато лечение, прогноз на полное выздоровление благоприятный. Вследствие некачественного лечения или его отсутствия, острое течение трахеита переходит в хроническую форму. Инфекция продвигается вниз, поражает бронхи и легкие, развивается бронхит и пневмония или бронхопневмония.
При этих патологиях состояние больного резко ухудшается, особенно тяжело протекают эти заболевания у детей.
Может развиваться трахеобронхит, для которого характерны симптомы сильного кашля и высокой температуры. Это заболевание опасно развитием обструкции (непроходимости) дыхательных путей, пораженных спазмом и забитых секретом слизистых.
 Острый трахеит в сочетании с ларингитом (ларинготрахеит) может осложниться стенозом гортани , резким ее сужением, которое перекрывает поступление воздуха в дыхательную систему. Обструкция и стеноз представляют особенную опасность для детей. Если срочно не оказать необходимую помощь, возможен даже летальный исход.
Острый трахеит в сочетании с ларингитом (ларинготрахеит) может осложниться стенозом гортани , резким ее сужением, которое перекрывает поступление воздуха в дыхательную систему. Обструкция и стеноз представляют особенную опасность для детей. Если срочно не оказать необходимую помощь, возможен даже летальный исход.
Поэтому острый трахеит необходимо вовремя лечить и не допускать осложнений. Первые симптомы заболевания должны стать поводом обращения к врачу. Нельзя заниматься самолечением, надо выполнять все назначения и рекомендации специалиста.
Острый трахеит

Соавтор, редактор и медицинский эксперт – Максимов Александр Алексеевич.
Дата последнего обновления: 22.10.2019 г.
Трахея – это полая хрящевая трубка между гортанью и бронхами. Как и другие отделы дыхательных путей, она выстлана изнутри слизистой оболочкой. Благодаря ей трахея не только проводит воздух, но и очищает, согревает и дополнительно увлажняет его.
Воспаление слизистой оболочки трахеи называют трахеитом. Это заболевание может быть острым и хроническим. Острый вид встречается чаще. Пик заболеваемости приходится на холодное время года, что связано с распространенностью в этот период вирусных инфекций и неблагоприятными погодными условиями.

Трахеит редко протекает изолированно. Обычно он сочетается с острым ринитом, то есть насморком, фарингитом (воспалением глотки), ларингитом (воспалением гортани) или с бронхитом. Это означает, что лечение должно носить комплексный характер и планировать его обязательно должен врач. Только специалист сможет составить реальную картину заболевания и подобрать оптимальную схему терапии с учетом индивидуальных особенностей пациента.
Симптомы острого трахеита
Острый трахеит проявляется прежде всего приступами кашля – сухого, болезненного, достаточно грубого и навязчивого. Он усиливается ночью и утром, что связано со скоплением в дыхательных путях мокроты. Приступ кашля при трахеите могут спровоцировать и другие факторы: смех, крик, глубокие вдохи, контрастная температура воздуха, резкие ароматы и дым.
В первые дни мокрота почти не образуется либо остается такой вязкой, что отходит с большим трудом. Поэтому в начале заболевания кашель сухой, надсадный, не приносящий облегчения. По мере развития трахеита и при вовлечении в воспалительный процесс бронхов выделение мокроты увеличивается, она разжижается. При этом кашель становится влажным, более продуктивным и не таким изматывающим, его приступы повторяются реже. Самочувствие пациента существенно улучшается.
Помимо кашля, нередко наблюдаются и другие симптомы при остром трахеите:
- боль, чувство саднения и жжения за грудиной, особенно сильно выраженные после очередного приступа кашля;
- изменение частоты и глубины дыхания;
- повышенная температура тела (обычно до 38°С), что характерно в основном для инфекционного и осложненного трахеита;
- головные боли;
- общая слабость, быстрая утомляемость, разбитость и другие признаки общей интоксикации.
Важно знать!
Воспалительный процесс при трахеите нередко распространяется на соседние участки дыхательной системы, ведь между ними нет четкой границы, слизистая оболочка плавно переходит из одного отдела респираторного тракта в другой. Стекание мокроты или ее заброс вверх при кашле способствуют раздражению тканей и распространению возбудителя.
При вовлечении в воспаление бронхов развивается трахеобронхит. Это сопровождается ухудшением состояния пациента: у него повышается температура тела, учащаются приступы кашля, боль в грудной клетке становится сильнее, может появиться одышка.
Если же трахеиту сопутствует ларингит, нужно быть готовым к осиплости или даже временной потере голоса. А при сопровождающем отеке подскладочного пространства гортани (оно находится примерно под голосовыми связками) может развиться острая дыхательная недостаточность с затруднением вдоха и чувством страха.
Почему возникает острый трахеит?
Инфекция
К развитию заболевания чаще всего приводят вирусные инфекции – грипп и другие вирусы, поражающие респираторный тракт и дыхательную систему. Возбудителями могут выступать и бактерии: пневмо-, стрепто-, стафилококки и прочие. Нередко встречается так называемая микст-инфекция, когда воспаление обусловлено несколькими различными возбудителями сразу. При этом чаще всего бактериальная инфекция является вторичной, она осложняет течение ОРВИ.
Неинфекционные факторы
Острый трахеит у взрослого может иметь и неинфекционную природу, хотя это встречается реже.
- Механические травмы. Травматический трахеит возможен при попадании в дыхательные пути инородных тел, например в результате недостаточно аккуратного проведения эндоскопического исследования бронхиальной системы и интубации трахеи во время операционного наркоза.
- Термические воздействия – вдыхание холодного или (реже) очень сухого раскаленного воздуха. При этом ключевым моментом в развитии воспаления является не раздражение стенок трахеи, а возникающий в них спазм сосудов. Это приводит к нарушению функционирования желез в стенках трахеи и снижению защитной функции ее слизистой оболочки.
- Химические ожоги, которые возникают при вдыхании испарений от щелочных или кислотных средств. Это могут быть агрессивная бытовая химия, промышленные отходы, лакокрасочные изделия, продукты нефтепереработки, химические реактивы. Такой трахеит протекает особенно тяжело.
- Раздражение слизистой оболочки дыхательных путей загрязненным, запыленным или чрезмерно сухим воздухом. Особое значение имеет табачный дым, в том числе при пассивном курении.
- Аллергическая реакция в ответ на попадание в дыхательные пути индивидуально значимых аллергенов. При этом трахеит обычно сочетается с ларингитом, обструктивным бронхитом (полным нарушением проходимости бронхов) или даже с отеком легких.
Иногда трахеит становится профессиональным заболеванием, то есть его появление связывается с вредными факторами на производстве. Поэтому в группе риска находятся работники горячих цехов, ферм, химических и нефтеперерабатывающих производств, а также шахтеры и камнетесы.
Что способствует развитию трахеита?
Трахеит развивается далеко не у всех людей, которые заболели ОРВИ, контактировали с раздражающими веществами или замерзли. Риск поражения трахеи увеличивается при наличии предрасполагающих факторов.
В первую очередь это любые фоновые заболевания верхних дыхательных путей, сопровождающиеся нарушением носового дыхания. Насморк любой природы, синуситы, выраженное искривление носовой перегородки приводят к тому, что человек начинает дышать ртом. В результате в гортань и трахею попадает недостаточно согретый и увлажненный воздух, что раздражает слизистую оболочку и повышает риск ее воспаления при инфицировании.
К предрасполагающим факторам относят и заболевания сердца, сопровождающиеся хронической сердечной недостаточностью с застоем в малом круге кровообращения. Возникающее при этом набухание слизистой оболочки приводит к снижению ее барьерной функции.
Недостаток витаминов и питательных веществ, снижение иммунитета, избыток в организме токсинов – все это тоже повышает риск воспаления трахеи в ответ на внедрение возбудителя или переохлаждение.

Лечение острого трахеита
Лечить острый трахеит необходимо под контролем специалиста. В некоторых случаях требуется дополнительное обследование для уточнения причины и характера заболевания.
Основными задачами являются:
- воздействие на причину заболевания. Сюда включают купирование аллергической реакции, ликвидацию инфекции, удаление инородного тела, избегание действия провоцирующих факторов;
- облегчение откашливания, перевод сухого кашля во влажный;
- уменьшение выраженности воспаления;
- устранение фоновых и отягчающих течение трахеита состояний: недостатка витаминов, истощения, ослабленного иммунитета;
- уменьшение выраженности интоксикации и (при необходимости) снижение температуры тела. Важно помнить, что лихорадка является естественным механизмом борьбы с инфекцией. Поэтому не стоит злоупотреблять жаропонижающими средствами. Они могут улучшить самочувствие, но не влияют на течение болезни.
Неосложненные формы трахеита допустимо лечить в амбулаторных условиях. А вот тяжелые случаи заболевания могут потребовать госпитализации. Особое внимание уделяется лечению ослабленных и пожилых пациентов, особенно если они по состоянию здоровья не способны к самостоятельному передвижению, ведь трахеит у них достаточно легко переходит в трахеобронхит и даже пневмонию.
Лечение проводится комплексно, с использованием лекарственных препаратов и немедикаментозных методов. Не стоит прерывать терапию после улучшения состояния, необходимо соблюдать рекомендованные врачом сроки приема лекарств.
Медикаментозное лечение трахеита
Схема медикаментозного лечения острого трахеита составляется с учетом природы заболевания и выраженности имеющихся у пациента симптомов.
Воздействие на причину
Если возбудителем стал тот или иной вирус, обычно применяются противовирусные средства, а также иммуностимуляторы (например, препараты на основе эхинацеи). При тяжело протекающем и затяжном трахеите бактериальной природы врач может ввести в схему лечения антибиотики. Если же болезнь протекает без осложнений, с ней обычно удается справиться и без этих средств. Но решение о рациональности и продолжительности антибиотикотерапии должен принимать только врач.
В некоторых случаях при трахеите до начала лечения противомикробными средствами проводится бактериологическое исследование мокроты. Ее высевают на питательные среды для определения вида возбудителя и его чувствительности к основным группам препаратов. Это поможет подобрать наиболее подходящий антибиотик.

Лечение кашля и очищение дыхательных путей
Большое внимание при лечении острого трахеита нужно уделить, разумеется, кашлю – основному симптому болезни. При сухом, изнуряющем непродуктивном кашле применяют препараты, подавляющие кашлевый рефлекс. Такая мера бывает необходима в первые дни трахеита.
На следующей стадии заболевания основной задачей лечения является очищение дыхательных путей от образующейся мокроты. Для этого необходимо облегчить ее отхождение с помощью муколитических и отхаркивающих средств. Но одновременно с противокашлевыми препаратами их применять нельзя. Также недопустимо подавлять влажный кашель. Это чревато застоем мокроты и переходом воспаления на нижележащие отделы дыхательной системы, вплоть до развития бронхопневмонии.
Поддерживающая терапия
Для облегчения симптомов трахеита могут быть полезны лекарственные травы. При трахеите их можно использовать в виде отваров и настоев. Но более удобный и надежный способ лечения – применение готовых средств растительного происхождения с тщательно подобранным и сбалансированным составом. Например, в схему комплексной терапии трахеита можно включать сироп от кашля Доктор МОМ ® , который содержит экстракты солодки голой, девясила кистецветного, адатоды васики, паслена индийского и других лекарственных растений – всего 10 лекарственных растений. Он подходит как взрослым, так и детям старше 3 лет. Это средство способствует разжижению мокроты и помогает выводить ее из респираторного тракта, а также снимает воспаление.
Для взрослых есть еще и растительные пастилки от кашля Доктор МОМ ® на основе экстрактов солодки голой, имбиря и эмблики лекарственной. Они тоже смягчают кашель, оказывают противовоспалительное и отхаркивающее действие. Такие пастилки можно использовать как вспомогательное средство при лечении трахеита. Они помогают справиться с приступами кашля и облегчают течение заболевания.
Немедикаментозные меры
Для уменьшения выраженности воспалительного процесса назначаются физиотерапевтические процедуры. Но прогревания можно начинать, только если нет лихорадки.
Общие советы, как помочь организму справиться с болезнью
При любом заболевании дыхательных путей, в том числе при трахеите, стоит следовать некоторым несложным правилам.
- Пейте больше теплой жидкости: морсы и подогретую минеральную воду без газа, отвары шиповника, малины и липового цвета. Это поможет не только снять интоксикацию, но и будет способствовать разжижению мокроты.
- Принимайте высококалорийную, богатую витаминами пищу. В период болезни организму необходимы питательные вещества для восстановления тканей и поддержания работы иммунной системы.
- Откажитесь от курения и попросите членов семьи курить только вне дома.
- Устраните раздражающие факторы: дым, пыль, резкие запахи. В период болезни желательно не пользоваться средствами бытовой химии, временно прекратить использование духов и туалетной воды.
- Проветривайте комнату и поддерживайте в ней достаточный уровень влажности. Пересушенный воздух раздражает слизистую оболочку дыхательных путей и провоцирует приступы кашля.
При своевременно начатом лечении трахеит разрешается в течение 10–14 дней, не оставляя после себя никаких последствий и не ограничивая в последующем трудоспособность.
Трахеит у детей – как развивается и диагностируется. Методы лечения
Респираторное заболевание, сопровождающееся диффузным воспалением слизистых дыхательной трубки – это трахеит. Иногда воспаление затрагивает не только трахею, но легкие и бронхи.
Так что такое трахеит у детей, какие симптомы на начальном этапе указывают на то, что началось осложнение. Болезнь проявляется у маленьких детей и школьников младших классов с плохим иммунитетом.
Классификация
Трахеит по разным признакам бывает:
- острым или хроническим;
- первичным (самостоятельное заболевание) или вторичным;
- в форме ринофаринготрахеита, ларинготрахеита или трахеобронхита;
- гипертрофическим (набухание слизистой оболочки) и атрофическим (истончение).
Назначить диагностику и правильное лечение сможет врач, к которому нужно обратиться при появлении недомоганий.
Причины развития трахеита у детей
Причины развития заболевания различаются возбудителем: вирус, бактерии, грибок или аллергены.
- Воспаление имеет вирусное происхождение. Основными возбудителями являются: грипп, парагрипп, респираторно-синцитиальный вирус.
- Бактериальный трахеит становится следствием травмы трахеи (из-за попадания инородного тела). К бактериальным агентам, способствующим развитию болезни, относят: стафилококк, стрептококк. Причиной трахеита может быть поражение дыхательных путей хламидиями или микоплазмами.
- Грибковый трахеит (трахеомикоз) встречается редко. Его частые возбудители: аспергиллез, актиномикоз или кандидоз.
- К аллергическому типу болезни приводит повышенная чувствительность организма ребенка к аллергенам и раздражителям: пища, шерсть, лекарства, домашняя пыль, грибки.
Острый трахеит у ребенка вызывается причинами:
- холодный и сухой воздух;
- переохлаждение;
- табачный дым/пар (ребенок может вдыхать их пассивно);
- гипертрофический ринит и нарушения носового дыхания;
- хронические инфекции;
- гиповитаминоз;
- диатез.
Часто трахеит у маленького ребенка носит вторичный характер и развивается после того, как ребенок перенес инфекционное заболевание.

Симптомы
Болезнь начинает проявляться как банальный вирус:
- насморк;
- боль в горле;
- слабость;
- головные боли;
- повышенная температура;
- отсутствие аппетита.
На трахеит у ребенка указывает характерный кашель:
- он усиливается вечером, ночью или ранним утром, когда ребенок проснулся;
- кашель сухой, ребенок с трудом отхаркивает мокроту;
- сопровождается болью;
- спровоцировать его может глубокий вдох, плач или перепад температуры (после возвращения домой после прогулки);
- приступ кашля может длиться долго (до часа);
- часто вызывает рвоту.
Ребенок, опасаясь спровоцировать приступ кашля, может бояться вдыхать глубоко. От этого дыхание будет учащенным.
В стадии сухого катарального трахеита ребенок отхаркивает мокроту с трудом, она имеет вид слизистых комочков (обратите внимание на цвет мокроты, это поможет врачу определить возбудителя).
Трахеит у ребенка до 3 лет опасен, если до конца не развит кашлевой рефлекс. В этом случае накопление мокроты может привести к дыхательной недостаточности и даже асфиксии (удушью).
Диагностика трахеита у ребенка
Ребенок с подозрением на заболевание должен быть обследован не только педиатром, но и специалистами: отоларингологом, пульмонологом и иммунологом.
К мерам диагностики общего осмотра, относят:
- Общий анализ крови.
- Сбор мокроты для анализа микрофлоры и выявления возбудителя заболевания.
- Эндоскопия, которая помогает выявить внутренние повреждения трахеи.
- Рентген грудной клетки и придаточных пазух носа.
- Спирография, для выявления бронхиальной астмы и болезней легких.
На основании полученных результатов врач может вынести диагноз и назначить эффективный план лечения.
Методы лечения болезни
Трахеит лечится у ребенка дома под присмотром родителей, если врач не наблюдает осложнений. Стационар – крайний случай, который применяется только при угрожающих симптомах – астма, удушье, пневмония.
Домашнее лечение может назначить врач после проведения осмотра и ознакомления с результатами анализов ребенка. При появлении у ребенка первых симптомов, педиатры рекомендуют обратиться в больницу.
Если у ребенка поднялась температура в дополнение к остальным недомоганиям, врача можно вызвать на дом.
Лечение должно соответствовать форме и степени тяжести симптомов.
Можно обойтись без антибиотиков при вирусной форме заболевания. Если возбудителями стали бактерии, антибиотики становятся обязательным этапом лечения.
Эффективно лечить трахеит у ребенка можно при комплексом действий:
- Обильное питье на протяжении всего периода лечения. Это могут быть отвары трав, морсы из свежих ягод, чистая негазированная вода. Все напитки обязательно должны быть либо теплыми, либо комнатной температуры.
- Комнату, в которой находится ребенок и его спальню нужно проветривать несколько раз в день и проводить уборку с помощью влажной ткани (сухой воздух и пыль могут усугубить положение).
- Для лечения сухого кашля врач назначает одно из противокашлевых средств. Это может быть Лазолван, Синекод, Либексин, назначенные врачом лекарства.
- При непродуктивном кашле, когда ребенок не может вывести мокроту, назначают разжижающие препараты. Обычно это – Ацетилцистеин, Амброксол, Флавамед, Флуимуцил.
- При температуре (от 37,5 – 38 градусов) надо применять Парацетамол, Нурофен или иные жаропонижающие средства.
- В первый год жизни ребенка врачи не рекомендуют применять сиропы с включением в состав спирта. Допустимы растительные сиропы: Геделикс, Гербион, Эвкабал и другие.
Ребенку нельзя принимать «взрослые» лекарства без предписания врача. Нарушение правила имеют негативные последствия.

Ингаляции с небулайзером. Рекомендации к применению
Лечить трахеит у ребенка врачи советуют небулайзером. Быстро справиться с заболеванием можно комплексно. Правильно подобранный план лечения, включающий физиотерапевтические и медикаментозные средства лечения поставят малыша на ноги.
К физиотерапевтическим методам лечения относятся ингаляции верхних дыхательных путей. Врачи рекомендуют использовать небулайзер, который применяют с Вентолином и раствором натрия хлора.
Жидкость под действием аппарата превращается в пар, который вдыхает ребенок в процессе ингаляции. С небулайзером при трахеите можно использовать ряд препаратов, которые будут подобраны педиатром с учетом результатов анализов и симптомов.
Основные рекомендации при лечении:
- Препарат подбирается ребенку индивидуально.
- Воздухозаборник небулайзера в процессе ингаляции должен быть закрыт, это будет гарантировать нормальное давление внутри аппарата.
- При детском трахеите нельзя использовать в качестве лекарства анестезирующие растворы.
- Ребенок будет делать ингаляцию под наблюдением взрослых или медицинских сотрудников.
- Нужно спрашивать ребенка о его самочувствии не только во время процедуры, но и после.
Ингаляции с осторожностью нужно использовать при лечении детей, которые подвержены частым аллергическим реакциям. У использования небулайзера, несмотря на простоту применения и эффективность, есть противопоказания, особенно когда у ребенка острый трахеит. Проводить его разрешено при рекомендации врача.
Компресс
Компрессы при трахеите помогают справиться с частым кашлем, облегчить выход мокроты из дыхательных путей. Лучше сделать компресс ребенку за полтора часа перед сном, это уменьшит количество приступов кашля ночью.
В качестве компресса используют сочетания меда с камфорным спиртом/отварным картофелем/тертым столовым хреном/эфирными маслами.
Компресс противопоказан при сухом кашле, это может вызвать отек слизистых. Если лечащий врач разрешил проводить процедуру, начинать ее нужно на пятый-шестой день лечения, когда лекарства уже начали оказывать положительное действие.
Диета малыша
Правильное детское питание поможет ускорить выздоровление ребенка, избежать осложнений при трахеите. Увеличить количество белков в рационе малыша и уменьшить количество углеводов. Высокоуглеводная пища создает среду для размножения микробов и бактерий.
Нужно увеличить количество жидкости, а ребенку предлагать компоты и морсы, богатые витаминами. Ограничить потребление выпечки, сладкого, жирного молока и жирных продуктов, соли. Соблюдать диету педиатры советуют около двух недель. Возвращение к привычному питанию после выздоровления будет плавным.

Профилактика заболевания
После выздоровления ребенка, родителям нужно задуматься о профилактике, чтобы болезнь не подкосила малыша.
Нужно обратить внимание на вакцинацию, которая защищает ребенка от «детских» инфекций. Не надо пренебрегать сезонными прививками от гриппа. Помните, что вирусы часто становятся возбудителями трахеита.
К постоянным мерам надо отнести здоровый и сбалансированный рацион, умеренные физические нагрузки, использование витаминов, минералов по рекомендации педиатра и занятия с ребенком на свежем воздухе.
Трахеит у ребенка не несет опасности непосредственно для жизни, но эта болезнь не терпит халатности. Осмотр педиатра и диагностика смогут помочь в назначении лечения и быстро поднимут малыша на ноги.
Трахеит: описание заболевания
Трахеит – это воспалительное заболевание дыхательных путей, для которого характерно поражение слизистой оболочки трахеи. Болезнь имеет вирусную и бактериальную этиологию, становится следствием простудных заболеваний и гриппа. Для жизни не опасен при оказании своевременного лечения и контроля со стороны специалистов.
Какие существуют виды трахеита
 Трахеит бывает нескольких видов, что определяет причины возникновения заболевания и дальнейшее лечение.
Трахеит бывает нескольких видов, что определяет причины возникновения заболевания и дальнейшее лечение.
- первичный. Выступает в качестве самостоятельного заболевания, что бывает крайне редко.
- вторичный. Возникает на фоне других воспалительных и/или инфекционных заболеваний.
- острый – характеризуется яркой симптоматикой, первичным заражением;
- хронический – возникает при невылеченной острой формы, ремиссия длится от месяца до нескольких лет.
- инфекционный;
- неинфекционный.
Инфекционный трахеит классифицируется на 4 вида:
- Бактериальный. Развивается по причине проникновения в организм бактерий: золотистый стафилококк, стрептококк, гемофильная палочка.
- Вирусный. Причиной развития становятся заболевания вирусного происхождения: ОРВИ, грипп и т.д.
- Грибковый. Встречается редко, причины развития — грибки кандида, которые развиваются при сниженном иммунитете.
- Смешанный. Заболевание сначала характеризуется как вирусная болезнь, а затем к ней присоединяется бактериальная инфекция.
К неинфекционному виду относится аллергический трахеит.
Что провоцирует развитие заболевания
 Причины развития трахеита носят различный характер:
Причины развития трахеита носят различный характер:
- вирусное заболевание;
- бактерии;
- контакт с аллергеном;
- работа на предприятии с вредными условиями труда;
- проживание в местности с загрязненным воздухом;
- излишне сухой или влажный воздух;
- переохлаждение.
Поэтому к еще одной причине можно отнести отсутствие грамотной терапии.
Как проявляется заболевание в острой и хронической стадии
Для острой стадии трахеита свойственны следующие симптомы:
- приступообразный кашель, мучающий больного преимущественно в ночное время;
- боль в горле и за грудиной во время и после приступа кашля;
- небольшое повышение температуры тела.
Хроническая стадия заболевания имеет другие признаки:
- затяжной кашель, проявляется когда нет других симптомов заболевания;
- отделение мокроты различной консистенции и цвета;
- отсутствие высокой температуры, либо ее незначительное повышение.
Осложнения трахеита и возможные опасные последствия
 В подавляющих случаях трахеит хорошо поддается лечению, и нет риска осложнений. Если проигнорировать симптомы и не обратиться к врачу, то существует вероятность стеноза гортани и обструкции легких. Бактериальный трахеит нередко приводит к бронхиту и пневмонии.
В подавляющих случаях трахеит хорошо поддается лечению, и нет риска осложнений. Если проигнорировать симптомы и не обратиться к врачу, то существует вероятность стеноза гортани и обструкции легких. Бактериальный трахеит нередко приводит к бронхиту и пневмонии.
О вовлечении в воспалительный процесс бронхов и легких свидетельствую высокая температура, усиление кашля, изменение цвета и консистенции мокроты.
Воспаление легко лечится на начальной стадии, что предотвращает длительное воздействие бактерий или вирусов на будущего ребенка. Поэтому беременной женщине так важно следить за своим здоровьем и при первых признаках респираторных заболеваний обращаться к терапевту.
Можно ли заразиться трахеитом?
Заразен ли трахеит зависит от причины возникновения заболевания. Если болезнь имеет бактериальную этиологию, то вероятности передать ее другому человеку практически нет. Однако нельзя полностью исключать возможность заражения. При тесном контакте с больным человеком существует риск принять на себя бактерии, которые остаются в ротовой полости и даже на губах при чихании.
Если у больного диагностирован вирусный трахеит, то он легко передается воздушно-капельным путем. Чтобы заразиться аденовирусом или энтеровирусом достаточно побыть с носителем инфекции в одном комнате. Чихание, кашель и просто разговоры приводят к распространению вирусов в воздухе. Заражение также возможно через приборы общего пользования.
Заразен ли трахеит в хронической форме зависит от стадии. Если долго не было рецидивов, наблюдается стойкая ремиссия, то передача вирусов невозможна.
Причины длительного, затяжного трахеита
 Острая форма трахеита, оставленная без внимания, либо при неправильно подобранном лечении переходит в хроническое заболевание. Случается такое сравнительно редко и преимущественно у взрослых. Трахеит становится затяжным, не проходит спустя месяц после начала лечения. Для хронической формы характерны патологические изменения в трахее, что приводит к появлению раздражающего, мучительного кашля. К нему присоединяется отдышка, болезненность в области грудной клетки. Постепенно симптоматика уменьшается, кашель становится постоянным, но нерегулярным.
Острая форма трахеита, оставленная без внимания, либо при неправильно подобранном лечении переходит в хроническое заболевание. Случается такое сравнительно редко и преимущественно у взрослых. Трахеит становится затяжным, не проходит спустя месяц после начала лечения. Для хронической формы характерны патологические изменения в трахее, что приводит к появлению раздражающего, мучительного кашля. К нему присоединяется отдышка, болезненность в области грудной клетки. Постепенно симптоматика уменьшается, кашель становится постоянным, но нерегулярным.
Причинами затяжного заболевания становятся следующие факторы:
- контакт с аллергеном, вдыхание вредных паров, химикатов;
- ослабление иммунитета;
- курение;
- острые и хронические заболевания носоглотки;
- отсутствие лечения или воздействие на возбудителя неправильно подобранными препаратами (например, использование антибиотиков при вирусном трахеите).
Техника лечения острой и хронической формы
Лечение трахеита начинается с постановки диагноза. Важно дифференцировать бактериальное происхождение от вирусного, поскольку препараты используются из разных групп. Если причиной развития стали бактерии, то назначаются антибиотики. Вирусы подавляют противовирусные препараты. Поэтому чего не стоит делать при воспалении трахеи – это выписывать себе лечение самостоятельно, без рекомендации врача.
Помимо основных лекарственных средств, назначаются противокашлевые и отхаркивающие препараты, помогающие выводить мокроту и облегчать дыхание. Аналогичными свойствами обладают ингаляции, проводить которые можно небулайзером или используя подручные средства (кастрюля и кипяток).
Показана обработка слизистой антисептиком для удаления скопившейся слизи и скопившихся микробов. Это могут быть уже готовые покупные спреи или средства народной медицины.
При хроническом течении заболевания для выведения вязкой мокроты рекомендуется прием муколитиков и противовоспалительных препаратов.
Трахеит относится к воспалительным заболеваниям, поражающим верхние дыхательные пути. В неосложненной форме легко поддается лечению и не оставляет после себя последствий. Болезнь заразна, если речь идет о вирусной форме, поэтому рекомендуется оградить себя от общения с больным человеком, чтобы не стать носителем этой неприятной инфекции.
Трахеит

Трахеит — воспалительное заболевание трахеи, чаще инфекционного характера. Трахеит сопровождается приступообразным кашлем сухого характера или с выделением густой слизистой или слизисто-гнойной мокроты, а также болевыми ощущениями за грудиной во время и после кашля. Диагностика трахеита включает клинический анализ крови, ларинготрахеоскопию, бактериологическое исследование мокроты и мазков из зева, рентгенографию легких, консультацию фтизиатра, аллерголога, пульмонолога. Лечение проводится этиотропными препаратами (антибактериальными, противовирусными, антиаллергическими), муколитиками, отхаркивающими или противокашлевыми средствами, методами физиотерапевтического воздействия.
- Причины возникновения трахеита
- Классификация трахеита
- Симптомы трахеита
- Осложнения трахеита
- Диагностика трахеита
- Лечение трахеита
- Цены на лечение
Общие сведения
Как самостоятельное заболевание трахеит встречается достаточно редко. В большинстве случаев наблюдается сочетанное поражение дыхательных путей с развитием ларинготрахеита или трахеобронхита. Кроме того, трахеиту часто предшествует или сопутствует ринит и фарингит. Трахеит аллергической природы обычно развивается совместно с аллергическим конъюнктивитом и аллергическим ринитом.
Причины возникновения трахеита
Трахеит инфекционного генеза возникает при попадании в организм находящихся во вдыхаемом воздухе вирусов или бактерий. Поскольку большинство возбудителей инфекций дыхательных путей нестойки во внешней среде, заражение может произойти лишь при непосредственном контакте с больным. Возможно развитие трахеита на фоне гриппа, парагриппа, краснухи, кори, скарлатины, ветряной оспы. Бактериальный трахеит могут вызывать пневмококки, стафилококки, палочка инфлюэнцы, стрептококки. Однако чаще всего бактериальный трахеит возникает при активации патогенных свойств находящейся в дыхательных путях условно-патогенной флоры.
К факторам, способствующим развитию трахеита, относятся: запыленность вдыхаемого воздуха, табачный дым, неблагоприятные климатические условия: слишком жаркий или холодный, влажный или сухой воздух. В норме вдыхаемый воздух вначале проходит через нос, где он согревается и увлажняется. В полости носа оседают крупные частицы пыли, которые затем удаляются из организма под действием ресничек эпителия слизистой или в процессе чиханья. Нарушение этого механизма происходит при заболеваниях, приводящих к затруднению носового дыхания: рините, синусите, атрезии хоан, аденоидах, опухоли или инородном теле носа, искривлении носовой перегородки. В результате вдыхаемый воздух сразу поступает в гортань и трахею и может вызвать их переохлаждение или раздражение, провоцирующие развитие трахеита.
Благоприятствует возникновению инфекционного трахеита ослабленное состояние макроорганизма, что может наблюдаться при наличие хронических инфекционных очагов (тонзиллит, пародонтит, гайморит, хронический отит, аденоиды), иммунодефицитных состояний (ВИЧ-инфекция, последствия лучевой или химиотерапии), хронических инфекций (туберкулез, сифилис) и соматических заболеваний (хронический гепатит, цирроз печени, язвенная болезнь желудка, ИБС, сердечная недостаточность, ревматизм, хроническая почечная недостаточность, сахарный диабет).
Трахеит аллергического генеза представляет собой аллергическую реакцию, развивающуюся в ответ на вдыхание различных аллергенов: домашней, производственной или библиотечной пыли, пыльцы растений, микрочастиц шерсти животных, химических соединений, содержащихся в воздухе производственных помещений химической, фармацевтической и парфюмерной промышленности. Аллергический трахеит может возникать на фоне инфекционного, являясь при этом результатом аллергической реакции на микробные антигены. В таких случаях трахеит носит название инфекционно-аллергический.
Классификация трахеита
В клинической отоларингологии выделяют инфекционный, аллергический и инфекционно-аллергический трахеит. В свою очередь инфекционный трахеит делят на бактериальный, вирусный и бактериально-вирусный (смешанный).
По характеру течения трахеит классифицируют на острый и хронический. Острый трахеит возникает внезапно и имеет небольшую длительность (в среднем 2 недели). При его переходе в хроническую форму наблюдаются периодические обострения, которые чередуются с периодами ремиссии. Хронический трахеит приводит к морфологическим изменениям слизистой трахеи, которые могут носить гипертрофический или атрофический характер.
Симптомы трахеита
Основным симптомом трахеита является кашель. В начале своего появления он носит сухой характер, затем наблюдается выделение густой слизистой мокроты. Для трахеита типично приступообразное возникновение мучительного кашля после глубокого вдоха, во время крика, плача или смеха. Приступ кашля сопровождается болевыми ощущениями за грудиной и заканчивается отделением небольшого количества мокроты. Боль за грудиной может сохраняться некоторое время после кашля. Через несколько дней от начала трахеита количество мокроты увеличивается, ее консистенция становится более жидкой. При бактериальном или вирусно-бактериальном трахеите мокрота зачастую приобретает гнойный характер.
В начале заболевания трахеитом может происходить подъем температуры тела до фебрильных цифр, однако чаще наблюдается субфебрилитет. Характерно незначительное повышение температуры к вечеру, отмечается чувство усталости к концу дня. Симптомы интоксикации не выражены. Но изматывающий упорный кашель доставляет больному значительный дискомфорт, провоцируя появление раздражительности, головных болей и расстройств сна.
При наличие сопутствующего трахеиту фарингита или ларингита пациенты предъявляют жалобы на жжение, першение, сухость, щекотание и другие неприятные ощущения в горле. Возможно увеличение шейных лимфатических узлов из-за развития в них реактивного лимфаденита. Перкуссия и аускультация легких у больных трахеитом может не выявлять никаких патологических отклонений. В отдельных случаях наблюдаются диффузные сухие хрипы, выслушивающиеся обычно в области бифуркации трахеи.
У пациентов с хроническим трахеитом кашель носит постоянный характер. Усиление кашля наблюдается ночью и после сна, в течение дня кашель может практически отсутствовать. При гипертрофической форме хронического трахеита кашель сопровождается выделением мокроты, при атрофической — отмечается сухой приступообразный кашель, обусловленный раздражением слизистой трахеи скопившимися на ней корками. Обострение хронического трахеита характеризуются усилением кашля, неоднократными приступами изматывающего кашля, происходящими в течение дня, субфебрилитетом.
При аллергическом трахеите резко выражены неприятные ощущения за грудиной и в области глотки. Кашель приступообразный упорный и мучительный, сопровождается интенсивной болью за грудиной. На высоте приступа кашля у детей может наблюдаться рвота. При перкуссии и аускультации легких патологические изменения часто отсутствуют. Как правило, аллергическому трахеиту сопутствуют симптомы аллергического ринита, возможен аллергический кератит и конъюнктивит.
Осложнения трахеита
При трахеите инфекционной этиологии распространение воспалительного процесса ниже по дыхательным путям приводит к возникновению бронхо-легочных осложнений: бронхита и пневмонии. Чаще наблюдается трахеобронхит и бронхопневмония. О вовлечении в инфекционный процесс бронхиального дерева свидетельствует более высокая температура тела, усиление кашля, появление в легких жесткого дыхания, диффузных сухих и влажных крупно- и среднепузырчатых хрипов. При развитии пневмонии отмечается ухудшение общего состояния больного трахеитом и усугубление симптомов интоксикации, возможно появление болей в грудной клетке во время кашля и дыхания. В легких перкуторно может определяется локальное притупление звука, в ходе аускультации выслушивается ослабленное дыхание, крепитация, влажные мелкопузырчатые хрипы.
Постоянный воспалительный процесс и морфологические изменения слизистой при хроническом трахеите могут стать причиной появления эндотрахеальных новообразований как доброкачественного, так и злокачественного характера. Под продолжительным воздействием аллергенов аллергический трахеит может осложниться развитием аллергического бронхита и его переходом в бронхиальную астму, сопровождающуюся одышкой с затрудненным выдохом и приступами удушья.
Диагностика трахеита
Как правило, пациенты с трахеитом обращаются к терапевту. Однако для уточнения диагноза и характера воспалительных изменений (особенно при хроническом трахеите) необходима консультация отоларинголога. Пациенту также назначают клинический анализ крови, ларинготрахеоскопию, взятие мазков из зева и носа с их последующим бактериологическим исследование, бакпосев мокроты и ее анализ на КУБ.
Наличие в анамнезе пациента указаний на аллергические заболевания (поллиноз, экзему, атопический дерматит, аллергический дерматит) говорит о возможной аллергической природе трахеита. Определить характер трахеита позволяет клинический анализ крови. При трахеите инфекционного генеза в общем анализе крови отмечаются воспалительные изменения (лейкоцитоз, ускорение СОЭ), при аллергическом трахеите воспалительная реакция крови выражена незначительно, отмечается повышенное количество эозинофилов. Для окончательного исключения или подтверждения аллергического трахеита необходима консультация аллерголога и проведение аллергологических проб.
Ларинготрахеоскопия при остром трахеите выявляет гиперемию и отечность слизистой трахеи, в некоторых случаях (например, при гриппе) петехиальные кровоизлияния. Картина гипертрофического хронического трахеита включает цианотичную окраску слизистой и ее значительное утолщение, по причине которого граница между отдельными кольцами трахеи не визуализируется. Атрофическая форма хронического трахеита характеризуется бледно-розовой окраской, сухостью и истончением слизистой, наличием на стенках трахеи обильных корок.
При подозрении на туберкулез пациента направляют к фтизиатру, при развитии бронхо-легочных осложнений — к пульмонологу. Дополнительно проводят риноскопию, фарингоскопию, рентгенографию легких и околоносовых пазух. Трахеит необходимо дифференцировать от бронхита, коклюша, ложного крупа, дифтерии, туберкулеза, рака легких, инородного тела гортани и трахеи.
Лечение трахеита
В первую очередь проводится этиотропная терапия трахеита. При бактериальном трахеите применяются антибиотики (амоксициллин, цефтриоксон, азитромицин), при вирусном — противовирусные средства (протефлазид, умифеновир, препараты интерферона), при аллергическом — противоаллергические препараты (лоратадин, дезолоратадин, хифенадин). Применяются отхаркивающие средства (корень алтея, мать-и-мачеха, термопсис) и муколитики (ацетилцестеин, бромгексин). При мучительном сухом кашле возможно назначение противокашлевых препаратов. Пациентам с хроническим трахеитом дополнительно показана иммунокоррегирующая терапия.
Хорошо зарекомендовала себя при трахеите ингаляционная терапия (щелочные и масляные ингаляции), введение в дыхательные пути лекарственных растворов при помощи нейбулайзера, спелиотерапия. Из физиотерапевтических средств применяется УВЧ и электрофорез на область трахеи, массаж и рефлексотерапия.