Острый лейкоз
Наиболее распространенный вид гемобластозов, при котором форменные элементы крови постепенное замещаются незрелыми бластными клетками. Встречается у 3 человек на сто тысяч населения, причем, по статистике, взрослые болеют в три раза чаще детей.
Причины лейкемии
Точные причины лейкемии до сих пор не известны. Но установлено, что некоторые вещи увеличивают риск развития некоторых видов лейкемии. Факторами риска являются:
- Воздействие большого количества излучения;
- Воздействие определенных химических веществ (например, на работе), таких как бензол;
- Перенесенный курс некоторых типов химиотерапии для лечения других видов рака;
- Синдром Дауна и другие генетические проблемы;
- Курение.
Впрочем, эти факторы риска довольно условны. Большинство людей, которые входят в потенциальную группу риска, не заболевают лейкемией. И большинство людей, у которых есть лейкемия, не входят в группу риска ни по одному из известных факторов.
Острый миелоидный лейкоз
Острый миелоидный лейкоз составляет 15% всех острых лейкозов у детей. Существующая FAB-классификация (Франко-Американо-Британская) позволяет разделить ОМЛ на следующие варианты:
- M0 (минимально дифференцированный ОМЛ), который характеризуется бластными клетками средних размеров с округлым ядром, отсутствием зернистости и палочек Ауэра в цитоплазме;
- М1 (ОМЛ без созревания), при котором менее 90% неэритроидных клеток представлены бластными клетками с преобладающей мезогенераций с округлыми ядрами и высоким ядерно-цитоплазматическим отношением;
- М2 (ОМЛ с созреванием), характеризующийся бластными клетками средних размеров с высоким и умеренным ядерно-цитоплазматическим отношением (20 – 90% всех неэритроидных клеток), в их цитоплазме выражено наличие азурофильной зернистости и палочек Ауэра;
- М2 баз (базально-клеточный), бластные клетки характеризуются наличием базофильной зернистости, составляет не более 0,5% острых нелимфобластных лейкозов;
- М3 (промиелоцитарный) вариант характеризуется бластными клетками крупных размеров с ядрами неправильной формы, отмечается крупная зернистость и палочки Ауэра в цитоплазме;
- М3v (гипогранулярный) с отсутствием зернистости;
- М4 (миеломонобластный): бластные клетки с ядрами округлой и неправильной формы, низким и умеренным ядерно-цитоплазматическим отношением, некоторые бластные клетки могут содержать зернистость, палочки Ауэра;
- М5а (монобластный без созревания), при котором монобласты составляют свыше 80% моноцитоидных клеток, бластные клетки крупных размеров с ядрами бобовидной или лопастной формы, в части из них просматривается зернистость, палочки Ауэра при этом не выявляются;
- М5b (монобластный с созреванием): монобласты составляют менее 80% моноцитоидных клеток, крупные с ядрами моноцитоидной формы, цитоплазмой без зернистости, палочки Ауэра не выявляются;
- М6 (эритромиелоз): более 50% бластом в костном мозге представлены эритробластами;
- М7 (мегакариобластный) лейкоз, при котором бластные клетки полиморфны, с отростчатой базофильной цитоплазмой, какие-либо специфические морфоцитохимические признаки отсутствуют.
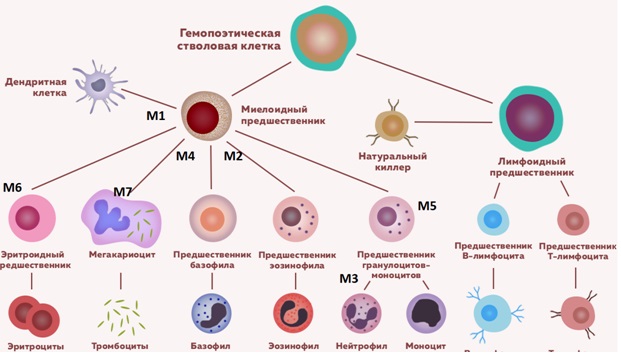
Схема гемопоэза с клетками предшественниками острого миелоидного лейкоза
Клиническая картина ОМЛ также складывается из анемического, геморрагического и токсического синдромов, которые являются следствием снижения продукции эритроцитов, тромбоцитов и гранулоцитов.
У 50% пациентов отмечается увеличение размеров печени (гепатомегалия) и селезенки (спленомегалия) вследствие инфильтрации органов опухолевыми клетками.
Внекостномозговые проявления заболевания связаны с лейкозной инфильтрацией центральной нервной системы и метастатическим поражением оболочек и вещества головного и спинного мозга (нейролейкемия). В этих ситуациях отмечается постоянная головная боль, возможна рвота, вялость, выявляется отек дисков зрительных нервов, могут быть нистагм, косоглазие, другие признаки поражения черепно-мозговых нервов, выявляются ригидность затылочных мышц, симптом Кернига.
Решающую роль в диагностике также имеет цитохимическое, иммунофенотипическое и морфологическое исследование бластов в костном мозге и периферической крови.
Ремиссию заболевания можно достичь посредством проведения высокодозной полихимиотерапии с последующей трансплантацией гемопоэтических стволовых клеток от HLA-геноидентичного родственного или альтернативного (неродственного, гаплоидентичного) донора у пациентов группы высокого риска рецидива. Благодаря адаптивным протоколам удается достичь ремиссии у 90% детей.
Классификация острого лейкоза
В онкогематологии общепринята международная FAB-классификация острых лейкозов, дифференцирующая различные формы заболевания в зависимости от морфологии опухолевых клеток на лимфобластные (вызываемые низкодифференцированными предшественниками лимфоцитов) и нелимфобластные (объединяющие остальные формы).
1. Острые лимфобластные лейкозы взрослых и детей:
- пре-В-форма
- В-форма
- пре-Т-форма
- Т-форма
- ни Т ни В-форма
2. Острые нелимфобластные (миелоидные) лейкозы:
- о. миелобластный (вызван неконтрорлируемой пролиферацией предшественников гранулоцитов)
- о. моно- и о. миеломонобластный (характеризуются усиленным размножением монобластов)
- о. мегакариобластный (связан с преобладанием недифференцированных мегакариоцитов – предшественников тромбоцитов)
- о. эритробластный (обусловлен пролиферацией эритробластов)
3. Острый недифференцированный лейкоз.
Течение острых лейкозов проходит ряд стадий:
- I (начальную) — преобладают общие неспецифические симптомы.
- II (развернутую) — характеризуется четко выраженными клиническими и гематологическими симптомами гемобластоза. Включает: дебют или первую «атаку», неполную или полную ремиссию, рецидив или выздоровление
- III (терминальную) – характеризуется глубоким угнетением нормального гемопоэза.

Стадии
Острый и хронический рак крови несколько различаются по характеру протекания болезни. Онкологи различают следующие стадии острого лейкоза:
- полное клиническое развитие, при которой у пациента появляются кровотечения, воспалительные процессы в различных органах, уменьшается количество эритроцитов, падает гемоглобин;
- ремиссия, когда клинические проявления уменьшаются, а количество незрелых клеток в костном мозге не превышает 5%;
- рецидив, когда самочувствие больного ухудшается с ростом числа незрелых лейкоцитов в костном мозге и крови;
- терминальная, в которой опухоль прогрессирует, а практически все клетки крови становятся патологическими, из-за чего во многих органах развиваются язвенно-некротические процессы.
Стадии ремиссии и рецидива могут циклично повторяться несколько раз, при этом рецидивы становятся всё более тяжёлыми, а ремиссии — короткими и мало выраженными.
Хронический лейкоз разделяют на следующие стадии:
- начальную, длящуюся до года, во время которой в крови возрастает количество нейтрофильных лейкоцитов и падает в несколько раз показатель щелочной фосфатазы;
- развёрнутую, продолжающуюся до пяти лет, с характерной для заболевания клинической картиной, когда костный мозг постепенно перестаёт продуцировать нормальные клетки крови, увеличивается в размерах селезёнка, изменённые клетки постепенно проникают в периферийный кровоток;
- терминальную, продолжительность которой не превышает полугода, характеризующуюся распространением раковых клеток во все жизненно важные органы с током крови.
Диагностика и лечение
При признаках лейкоза необходимо обратиться к терапевту или педиатру. Врач назначит общий и биохимический анализы крови для определения возможных изменений. При подозрении на лейкоз пациента госпитализируют в отделение онкологии и гематологии для проведения дополнительных обследований.
В первую очередь это анализ костного мозга, который подтвердит или опровергнет диагноз. В случае подтверждения данные пункции костного мозга позволяют установить тип заболевания.
Чтобы оценить степень поражения других органов, пациенту проводят люмбальную пункцию для исследования спинномозговой жидкости, УЗИ внутренних органов, МРТ, рентген. Данные обследований нужны для оценки масштаба заболевания и составления плана лечения.
Комплексная терапия лейкозов включает следующие процедуры:
- Химиотерапия. Это основной способ борьбы с лейкозными клетками. В зависимости от формы заболевания подбирается протокол лечения. Это стандартизированная программа, которая включает использование препаратов и их комбинаций для уничтожения пораженных клеток и блокировки их роста. Химиотерапия проводится курсами, которые различаются по продолжительности и интенсивности. Лечение может проводиться на базе медицинского учреждения или амбулаторно.
- Лучевая терапия. В некоторых случаях, если болезнь затронула спинной и головной мозг, пациенту может быть назначено облучение.
- Пересадка костного мозга. Сочетание высокодозной химиотерапии с трансплантацией костного мозга является частью многих протоколов лечения. Задача операции — восстановить кроветворную функцию костного мозга после уничтожения лейкозных клеток.
Лейкемия — заболевание, которое может проявляться рецидивами. Их вероятность зависит от типа лейкоза, его прогрессирования, своевременности диагностики, восприимчивости к лечению. За последние годы специалистам удалось существенно улучшить ситуацию в данной сфере благодаря использованию современных методик и препаратов. Как правило, рецидивы наступают в течение первых двух-трех лет после постановки диагноза. В этом случае возрастает вероятность неблагоприятного прогноза.
Если пациент прожил пять лет без рецидива, можно говорить о стойкой ремиссии.
