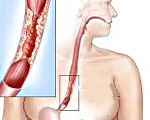
Непроходимость пищевода
. или: Стеноз пищевода, стриктура пищевода
- Взрослые
- Дети
- Беременные
- Акции
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
Симптомы
- Дисфагия (нарушение глотания). В зависимости от выраженности сужения пищевода возможны разные степени дисфагии: от незначительного дискомфорта во время еды (поперхивание) до невозможности потребления сухой, жесткой, плохо пережеванной пищи, а в тяжелых случаях — и жидкой пищи.
- Одинофагия — возникновение болей (или просто неприятных ощущений) за грудиной при глотании. Иногда боль может отдавать в левую часть грудной клетки, под лопатку, в нижнюю челюсть, что может имитировать сердечный приступ (нарушение кровоснабжения сердца, проявляющееся болями за грудиной).
- Рвота съеденной накануне пищей, которая бывает с примесью крови.
- Отрыжка с запахом тухлых яиц.
- Снижение массы тела из-за уменьшения потребления пищи, при этом аппетит остается хорошим.
Формы
Выделяют следующие формы непроходимости пищевода.
- Доброкачественные стенозы пищевода. Возникают из-за химических ожогов, возникающих в результате случайного или специального (с целью самоубийства) приема прижигающих жидкостей, а также длительно существующих язв пищевода (глубоких дефектов слизистой оболочки пищевода, проявляющихся болями за грудиной во время приема пищи, изжогой, отрыжкой).
- Злокачественные стенозы возникают в результате рака пищевода (злокачественной опухоли (тип клеток отличается от типа клеток органа, из которого она произошла) пищевода).
Также выделяют 4 степенистеноза пищевода:
- 1 степень – диаметр пищевода на участке стеноза (сужения пищевода) составляет от 9 до 11 мм;
- 2 степень – диаметр пищевода на участке стеноза составляет от 6 до 8 мм;
- 3 степень – диаметр пищевода на участке стеноза составляет от 3 до 5 мм;
- 4 степень – диаметр пищевода на участке стеноза составляет от 1 до 2 мм.
Причины
- Прием агрессивных химических жидкостей (вызывающих химический ожог и, как следствие, стеноз (сужение) пищевода), кислот, щелочей, горячей пищи, напитков.
- Язвы (глубокие дефекты в слизистой оболочке) пищевода.
- Доброкачественные опухоли пищевода (опухоли, тип клеток которых не отличается от типа клеток органа, из которого они произошли).
- Злокачественные опухоли пищевода (опухоли, тип клеток которых отличается от типа клеток органа, из которого они произошли).
- Кардиоспазм (заболевание, проявляющееся сужением пищевода в месте его впадения в желудок).
- Дивертикулы пищевода (мешковидные выпячивания стенки пищевода в просвет пищевода).
- Попадание в пищевод инородных тел (например, игрушек, пуговиц, гвоздей, рыбных костей, зубных протезов).
- Гастроэзофагеальная рефлюксная болезнь (заболевание, характеризующееся забросом содержимого желудка в пищевод) с язвенным эзофагитом (воспалением слизистой оболочки пищевода и развитием на ней глубоких дефектов).
- Механические травмы (проглатывание инородных тел (например, гвоздей, ножей, вилок), ранения шеи, грудной клетки и др.).
- Последствия инфекций (туберкулеза (заболевания, вызываемого палочкой Коха), микозов (грибковых заболеваний) и др.).
- Системные заболевания соединительной ткани (болезни, связанные с повреждением соединительной ткани в кровеносных сосудах, различных органах и тканях). Проявляются разрастанием фиброзной (волокнистой) ткани, вследствие чего уменьшается просвет пищевода.
Врач терапевт поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появились боли за грудиной, тошнота, рвота (возможна с примесью крови), дисфагия (нарушение акта глотания), снижение массы тела; с чем больной связывает возникновение этих симптомов).
- Анализ анамнеза жизни больного (наличие у пациента различных заболеваний (например, злокачественных (тип клеток отличается от типа клеток органа, из которого они произошли) и доброкачественных (тип клеток не отличается от типа клеток органа, из которого они произошли) опухолей пищевода), вредных привычек (употребления алкоголя, курения)).
- Анализ семейного анамнеза: наличие у родственников заболеваний органов желудочно-кишечного тракта, а также онкологических заболеваний (учитывается наличие любых новообразований – доброкачественных (тип клеток не отличается от типа клеток органа, из которого они произошли) и злокачественных (тип клеток отличается от типа клеток органа, из которого они произошли)).
- Данные объективного осмотра (осмотра кожных покровов, слизистых оболочек рта, носа, глаз (возможна бледность кожи, что свидетельствует о скрытом кровотечении), сниженная масса тела, в тяжелых случаях — кахексия (крайняя степень истощения)).
- Общий анализ крови. Возможно выявление анемии (малокровия).
- Биохимический анализ крови — для исключения сопутствующих патологий (заболеваний).
- Общий анализ мочи — для исключения сопутствующих патологий.
- Копрограмма (анализ кала) — возможно выявление примеси крови в кале, что свидетельствует о скрытом желудочно-кишечном кровотечении.
- Инструментальные методы диагностики.
- Эзофагогастродуоденоскопия (ЭГДС) — диагностическая процедура, во время которой врач осматривает и оценивает состояние внутренней поверхности пищевода, желудка и 12-перстной кишки при помощи специального оптического инструмента (эндоскопа). Используется для выявления причины непроходимости пищевода. Как правило, при обнаружении опухоли производится биопсия (взятие кусочка ткани опухоли), и материал отправляют на гистологическое исследование (исследование ткани под микроскопом для определения, является ли она доброкачественной (тип клеток опухоли не отличается от типа клеток органа, из которого она произошла)).
- Рентгенологическое исследование пищевода с контрастированием (пациент выпивает взвесь бария, вследствие чего точность исследования повышается, так как барий хорошо виден на рентгене). Используется для определения причины непроходимости пищевода.
- Чреспищеводное ультразвуковое исследование. Проводится для выявления причины непроходимости пищевода.
- Обзорная рентгенография органов грудной клетки — рентгеновское исследование, позволяющее диагностировать наличие опухоли грудной клетки, сдавливающей пищевод извне.
- Ультразвуковое исследование (УЗИ) органов брюшной полости — для исключения сопутствующей патологии (нарушений).
- Компьютерная томография (КТ) — для выявления причины непроходимости пищевода.
- Пищеводная манометрия (исследование, позволяющее оценить сократительную активность (сила сокращений мышечного слоя пищевода) пищевода, скоординированность его перистальтики (сокращения стенок пищевода)).
- Измерение кислотности (рН) в нижней части пищевода (в норме pH составляет 5,0-6,0, при рефлюксе (забросе желудочного содержимого в пищевод) снижается до 1,0-2,0).
- Магнитно-резонансная томография (МРТ). Проводится для выявления причины непроходимости пищевода.
- Консультации гастроэнтеролога, хирурга.
Лечение
Соблюдение диеты.
Выбор диеты индивидуален и зависит от степени стеноза (сужения) и причины, его вызвавшей. Чаще всего в острый период назначают следующие столы.
- Стол №1 – полноценное питание, но употреблять в пищу следует протертые продукты, приготовленные на пару или сваренные, необходимо исключить из рациона слишком горячие и холодные блюда. Питание должно быть дробным (5-6 приемов пищи за день).
- Стол №1а — прием теплой жидкой или полужидкой пищи с перерывами между приемами 2-3 часа, 6 раз в течение суток. Следует максимально ограничить употребление соли, а жидкости употреблять не более 1,5 л. Дополнительно показан прием следующих витаминов: А, С, группы В (В6, В12). Необходимо исключить из рациона хлеб и хлебобулочные изделия, блюда и гарниры из овощей, жирные сорта мяса (свинина, баранина), копчености, колбасы, консервы, кислые фрукты и ягоды, шоколад, мороженое, черный кофе, крепкий чай и газированные напитки.
- Стол №1б — ограничение химического, термического и механического раздражения слизистой оболочки желудочно-кишечного тракта со снижением калорийности, но сохранением полноценности питания. Пища готовится в протертом виде, на пару, предварительно отваривается в воде. Блюда должны иметь жидкую или кашицеобразную консистенцию. Питание дробное.
Метод лечения зависит от причины, вызвавшей непроходимость пищевода.
- Если причина заболевания — химический ожог (прием внутрь агрессивных химических жидкостей), лечение проводят путем бужирования или баллонной дилатации — расширения просвета пищевода с помощью специальных инструментов, постепенно увеличивающих свой диаметр.
- Если это доброкачественная опухоль пищевода, то лечат ее путем удаления опухоли при помощи гастроскопа (специальной гибкой трубки) во время проведения эзофагогастродуоденоскопии (ЭГДС) — диагностической процедуры, при которой врач осматривает и оценивает состояние внутренней поверхности пищевода, желудка и 12-перстной кишки при помощи специального оптического инструмента (эндоскопа). При этом в зависимости от количества и размера новообразований удаляется либо только опухоль, либо опухоль вместе с частью стенки пищевода. Во время операции проводится экстренное гистологическое (микроскопическое) исследование ткани опухоли для подтверждения ее доброкачественности (тип клеток опухоли не отличается от типа клеток органа, из которого она произошла).
- Если причина — злокачественная опухоль пищевода, то применяют несколько методов лечения.
- Хирургическое лечение(удаление опухоли оперативным путем). Производится удаление всего пищевода с замещением его другим органом (к примеру, частью кишки). Операция сложная, происходит разрез двух полостей (грудной и брюшной), тяжело переносится больными. Хирургическое лечение возможно для людей до 70 лет, при отсутствии метастазов (новых очагов злокачественных клеток (тип которых отличается от типа клеток органа, из которого они произошли), переместившихся из органа, где опухоль возникла первоначально, в другие отдаленные органы) и тяжелого течения сопутствующих заболеваний.
- Химиотерапия(лечение лекарственными средствами, направленными на уничтожение опухолевых клеток). При химиотерапии останавливается или замедляется рост раковых клеток, которые быстро делятся и растут. Также при этом страдают и здоровые клетки.
- Лучевая терапия(использование радиационного излучения для лечения опухоли). В основном, используется в совместном лечении с химиотерапией или хирургическим лечением.
- Если причина — язва пищевода (глубокий дефект слизистой оболочки пищевода), гастроэзофагеальная рефлюксная болезнь (заболевание, характеризующееся забросом содержимого желудка в пищевод), то применяют следующие методы лечения.
- Медикаментозное лечение:
- антациды (препараты, быстро нейтрализующие соляную кислоту);
- вяжущие средства (препараты, защищающие слизистую оболочку пищевода от агрессивных факторов);
- ингибиторы протонной помпы (препараты, уменьшающие выработку соляной кислоты желудком);
- стимуляторы регенерации (заживления) — они способствуют заживлению слизистой оболочки;
- прокинетики — препараты для восстановления нормальной перистальтики желудочно-кишечного тракта (поступательных мышечных сокращений, способствующих передвижению пищи по желудочно-кишечному тракту).
- Нелекарственная терапия:
- соблюдение диеты, исключение перееданий; отказ от пищи, содержащей животные жиры, раздражающей слизистую оболочку пищевода и/или расслабляющей нижний пищеводный сфинктер (шоколада, кофе, мяты, жирной пищи, цитрусовых, колы, газированных напитков, жареных блюд, консервов, острой пищи, крепкого кофе.) Питание — за 3-4 часа до сна;
- отказ от принятия лежачего положения после приема пищи;
- нормализация массы тела;
- сон с приподнятым положением головного конца кровати;
- отказ от ношения узкой одежды, тугих ремней;
- исключение активной физической нагрузки, работы, связанной с наклонами вперед.
- Медикаментозное лечение:
Осложнения и последствия
Осложнения и последствия зависят от причины, вызвавшей непроходимость пищевода.
- Озлокачествление опухоли (перерождение в злокачественную опухоль, тип клеток которой отличается от типа клеток органа, из которого она произошла) – характерно для доброкачественной опухоли (тип клеток которой не отличается от типа клеток органа, из которого она произошла).
- Перфорация опухоли (образование отверстия в стенке пищевода).
- Изъязвление поверхности опухоли (образование язв (глубоких дефектов слизистой оболочки пищевода) на поверхности опухоли).
- Возникновение кровотечений из опухоли и язв пищевода.
- Метастазирование (образование опухолевых очагов в других органах) – характерно для злокачественных опухолей.
- Кахексия (крайняя степень истощения).
Профилактика
Профилактика заболевания сводится к предупреждению заболеваний и состояний, вызвавших непроходимость пищевода (например, злокачественных (тип клеток которых отличается от типа клеток органа, из которого они произошли) и доброкачественных (тип клеток которых не отличается от типа клеток органа, из которого они произошли) опухолей пищевода), дивертикулов пищевода (мешковидных выпячиваний стенки пищевода).
- Хранение агрессивных химических веществ в недоступном от детей месте, маркировка их упаковки для исключения возможности перепутать их с пищевыми продуктами.
- При сопутствующей гастроэзофагеальной рефлюксной болезни (заболевании, характеризующемся забросом содержимого желудка в пищевод), чтобы исключить такое осложнение, как стриктура пищевода (сужение пищевода из-за разрастания рубцовой ткани), необходимо соблюдать следующие правила.
- Соблюдение диеты, исключение перееданий; отказ от пищи, содержащей животные жиры, раздражающей слизистую оболочку пищевода и/или расслабляющей нижний пищеводный сфинктер (шоколада, кофе, мяты, жирной пищи, цитрусовых, колы, газированных напитков, жареных блюд, консервов, острой пищи, крепкого кофе.). Питание — за 3-4 часа до сна.
- Отказ от принятия лежачего положения после приема пищи.
- Нормализация массы тела.
- Сон с приподнятым положением головного конца кровати.
- Отказ от ношения узкой одежды, тугих ремней.
- Исключение активной физической нагрузки, работы, связанной с наклонами вперед.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Авторы
- Гастроэнтерология. / Под ред. А.Ю. Барановского. СПб.: Питер, 2013.
- Клиническая хирургия: национальное руководство: в 3 т. / Под ред. В.С. Савельева, А.И. Кириенко. – М: ГЭОТАР-МЕДИА, 2009.
- Клиническая гастроэнтерология. П.Я. Григорьев, А.В. Яковленко. Медицинское информационное агентство, 2004 г.
- Стандарты диагностики и лечения внутренних болезней: Шулутко Б.И., С.В. Макаренко. Издание 4-е дополненное и переработанное. « ЭЛБИ-Спб» СПб 2007.
Что делать при ?
- Выбрать подходящего врача терапевт
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Непроходимость пищевода
Непроходимость пищевода – патологическое состояние, характеризующееся нарушением прохождения пищевых масс по пищеводу вследствие его стеноза, обтурации или внешней компрессии. В клинической картине преобладают нарушение глотания, повышенное слюноотделение, боли за грудиной и изжога, отрыжка воздухом и съеденной пищей, снижение веса. Для выявления данной патологии используют эзофагоскопию, эндоскопическую биопсию, рентгенографию пищевода, хромоскопию пищевода и желудка, эзофагеальную манометрию. Лечение зависит от этиологии процесса. Для восстановления проходимости используют эндопротезирование пищевода, эндоскопическое рассечение рубцов, бужирование пищевода и т. д.
МКБ-10
- Причины
- Симптомы непроходимости пищевода
- Диагностика
- Лечение непроходимости пищевода
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Непроходимость пищевода является серьезным осложнением многих заболеваний, однако чаще всего к ней приводят несчастные случаи (преднамеренный или случайный прием кислот и щелочей как детьми, так и взрослыми) и злокачественные опухоли пищевода. Среди доброкачественных сужений пищевода преобладают ожоговые стриктуры (70%), при этом практически 90% пациентов с рубцами после ожогов составляют лица трудоспособного возраста. Увеличивается и количество пациентов, у которых злокачественные и доброкачественные опухоли пищевода впервые проявляются симптомами непроходимости. Несмотря на непрерывное совершенствование хирургических методов и все более широкое распространение малоинвазивных способов лечения непроходимости пищевода, данная проблема в гастроэнтерологии очень актуальна, поскольку частота критических стенозов пищевода остается стабильно высокой.
Причины
Непроходимость пищевода развивается в том случае, когда его просвет значительно сужен. По причине возникновения стеноза непроходимость пищевода может быть доброкачественной или злокачественной; обусловленной образованием колец пищевода или осложнениями других заболеваний.
Доброкачественная непроходимость пищевода обычно связана с формированием рубцовых стриктур в течение нескольких месяцев или лет после ожога данного органа. Наиболее тяжелые изменения в пищеводе возникают при приеме внутрь активной щелочи. Последствия ожога пищевода кислотой менее катастрофичны, рубцовые изменения не так выражены и легче поддаются коррекции, чем при воздействии щелочи. Достаточно частыми причинами непроходимости могут служить сдавление пищевода извне (опухолью средостения, аберрантными сосудами, увеличенными лимфатическими узлами и др.), доброкачественные опухоли пищевода с внутрипросветным ростом, пептическая язва, длительный воспалительный процесс (эзофагит).
Злокачественные стенозы развиваются на фоне рака пищевода, составляющего более 80% всех заболеваний этого органа и 4% всей онкопатологии. Рак пищевода находится на шестом месте среди всех злокачественных опухолей, является второй по значимости причиной формирования непроходимости пищевода.
Кольца пищевода представляют собой доброкачественные, гладкие, узкие концентрические выпячивания ткани в просвет пищевода. Кольца могут содержать в себе три слоя: слизистый, подслизистый и мышечный. Кольцо пищевода типа А рассматривается как особенность строения органа, чаще всего клинических проявлений не имеет и является случайной находкой во время обследования по поводу других заболеваний. Точная причина возникновения колец пищевода типа В (кольца Шацки) до сих пор неизвестна, хотя чаще всего их появление связывают с нарушением моторики пищевода и гастроэзофагеальным рефлюксом. Кольца типа В могут выявляться у 6% взрослых людей, чаще всего у пациентов после 50 лет. Они долгое время никак не проявляются, однако при формировании нескольких колец, значительном сужении просвета пищевода в месте их локализации возникает выраженная дисфагия и боль, когда пищевой комок задерживается между двумя кольцами и растягивает пищевод.
Более редкими причинами формирования непроходимости являются дивертикул пищевода, травмы и инородные тела; туберкулез, сифилис, склеродермия с поражением пищевода. Подавляющее большинство случаев непроходимости пищевода у новорожденных детей обусловлены такой редкой врожденной патологией, как атрезия пищевода (порок развития, при котором отмечается недоразвитие части пищевода, отсутствие сообщения между глоткой и желудком).
Одна из самых редких причин непроходимости пищевода – безоар. Безоары формируются в пищеводе или желудке пациентов (в основном – старческого возраста) из растительных волокон, волос, принимаемых лекарств и др. Формирование безоаров происходит из-за нарушения секреции и перистальтики пищевода, вследствие чего образуется плотный комок, перекрывающий просвет органа. При общей дисфункции пищеварительного тракта безоары могут мигрировать в пищевод из желудка и даже из тонкого кишечника. На сегодняшний день в литературе описаны единичные случаи выявления безоаров пищевода.
Симптомы непроходимости пищевода
Первым и основным симптомом непроходимости пищевода обычно выступает нарушение глотания – дисфагия. Степень выраженности этого симптома значительно варьирует в зависимости от уровня стеноза пищевода и консистенции принимаемой пищи. Жидкая пища и вода могут безболезненно и беспрепятственно проникать в желудок, вызывая незначительные ощущения дискомфорта за грудиной. При приеме твердой и плотной пищи дисфагия значительно выражена, сопровождается сильной загрудинной болью и рвотой. Симптоматика дисфагии развивается исподволь, постепенно приводит к тому, что больной может принимать только жидкую пищу и полностью отказывается от другой еды, с чем и связано значительное исхудание на фоне непроходимости пищевода. Кроме дисфагии и загрудинных болей, пациента могут беспокоить отрыжка, гиперсаливация, жжение за грудиной.
Для колец пищевода характерна несколько иная симптоматика. Постоянная дисфагия нетипична; эпизоды нарушения глотания встречаются редко – между двумя случаями могут пройти месяцы, иногда годы. Жидкая пища и вода беспрепятственно продвигаются по пищеводу и не вызывают никаких неприятных ощущений. Сам приступ дисфагии обычно очень короткий. Чаще всего при задержке пищи между двумя кольцами ликвидировать неприятные симптомы помогает рвота, после которой пациент может спокойно продолжать принимать пищу без всяких неприятных ощущений. Дисфагия у пациентов с пищеводными кольцами возникает преимущественно на фоне приема свежеиспеченного хлеба и жареного мяса.
Механическую непроходимость пищевода дифференцируют с функциональными расстройствами (ахалазия — диффузный тонический спазм мускулатуры пищевода), истерическими припадками, паническими атаками, психиатрической патологией.
Диагностика
Консультация гастроэнтеролога требуется для проведения первичной диагностики непроходимости пищевода. После установления окончательного диагноза пациент направляется в отделение хирургии. Выявление рубцовых изменений, стриктур и стенозов производится с помощью рентгенографии пищевода с контрастированием. Консультация врача-эндоскописта нужна для назначения и проведения эзофагоскопии, выявления и верификации непосредственных причин непроходимости пищевода (опухолей, специфических заболеваний, инородных тел и др.). Также для диагностирования опухоли пищевода большое значение имеют компьютерная томография ОГК с контрастированием, эндосонография пищевода.
При подозрении на рак пищевода может потребоваться эндоскопическая биопсия, хромоскопия пищевода и желудка. При системных заболеваниях, подозрении на ахалазию кардии показана эзофагеальная манометрия. При наличии у больного специфических заболеваний (сифилис, туберкулез, склеродермия) план обследования соответствует выявленной патологии.
Лабораторные анализы при непроходимости пищевода отражают патологические изменения, вызванные основным заболеванием. В биохимическом анализе крови может отмечаться анемия, снижение уровня общего белка и нарушение соотношения белковых фракций, гиповитаминоз, признаки гиперкатаболизма.
Лечение непроходимости пищевода
Лечение пациентов с доброкачественной непроходимостью пищевода осуществляется в отделении хирургии, при наличии рака пищевода пациент может находиться в отделении гастроэнтерологии или онкологии. Схема лечения непроходимости пищевода зависит от причины данной патологии.
При доброкачественной непроходимости пищевода предпочтительно использовать эндоскопическое расширение стеноза пищевода, эндоскопическое бужирование стенозированного участка. В последние годы широко применяются такие методики, как эндоскопическое рассечение рубцовой стриктуры пищевода, а при тяжелых формах непроходимости — эндопротезирование (стентирование) пищевода. Для восстановления проходимости пищевода может потребоваться извлечение инородного тела, оперативное удаление опухоли, кисты пищевода. Также проводится консервативное либо оперативное лечение заболевания, которое привело к сдавлению пищевода извне.
Злокачественные формы непроходимости пищевода требуют проведения патогенетического лечения: лучевой либо химиотерапии, хирургического удаления опухоли с последующей эзофагопластикой. Консервативные мероприятия включают в себя нормализацию уровня основных нутриентов в крови, электролитов. При необходимости корректируется питание, назначаются препараты для лечения анемии.
Прогноз и профилактика
Прогноз непроходимости пищевода варьирует в зависимости от этиологии заболевания, возможности осуществления альтернативных методов питания. Доброкачественные формы непроходимости пищевода имеют лучший прогноз и легче поддаются лечению, чем непроходимость пищевода, вызванная прогрессированием раковой опухоли. Специфической профилактики непроходимости пищевода не существует. Для предотвращения данного состояния следует избегать этиологических и патогенетических факторов непроходимости пищевода.
Непроходимость пищевода у пожилых людей – что делать? Симптомы, причины, лечение
Непроходимость пищевода – это патологическое состояние, проявляющееся нарушением прохождения пищи изо рта в желудок. Этот синдром возникает вследствие сужения пищевода, страдают чаще взрослые и пожилые люди. Причинами непроходимости может быть обтурация инородными телами, сдавление при патологии рядом расположенных органов, онкологические, воспалительные процессы.
Симптомами заболевания являются дисфагия, боли в ретростернальной области, изжога, отрыжка, слюнотечение, чувство непроходимости пищи в горле. Поэтому, прежде решить, что делать, необходимо выяснить причину. Для диагностики используются эндоскопическое исследование с биопсией, рентгенологическое обследование с контрастированием, манометрическое исследование пищевода. Лечение зависит от причин, вызвавших непроходимость. Используют медикаментозную терапию, методы хирургической коррекции, средства народной медицины.
Оглавление
Непроходимость пищевода: симптомы у взрослых
В норме прохождение пищи по пищеводу должно быть свободным и не вызывать никаких неприятных ощущений. Вследствие различных причин (воспаление, онкология, травма, патологические процессы в расположенных анатомически близко органах), возникает сужение просвета органа и, как следствие, нарушение его проходимости.
В группе риска пожилые люди, в силу того что пищевод, как и другие органы изнашиваются, происходят регрессивные процессы.

Различают следующие степени сужения пищевода:
- Больной периодически ощущает дисфагию (при проглатывании больших кусков твердой сухой пищи).
- Больной с трудом проглатывает твердую пищу.
- Проглатывание даже жидкой пищи вызывает затруднение.
- Больной не в состоянии проглотить даже воду.
Наиболее характерные симптомы непроходимости пищи по пищеводу у взрослого человека:
- дисфагия, одинофагия (боль при прохождении еды);
- боли в ретростернальной области;
- изжога;
- отрыжка;
- слюнотечение;
- снижение массы тела при сохраненном или повышенном аппетите.
При выраженной воспалительной реакции и рефлюкс-эзофагите возможно появление приступообразного кашля, болей в горле при глотании справа и слева, чувство жжения в языке, осиплости голоса.
Непроходимость пищи по пищеводу у взрослого человека может быть постоянной или преходящей, и как результат, выраженность признаков может быть постоянной с тенденцией к нарастанию, либо носить интермиттирующий характер (период выраженных симптомов сменяется их отсутствием).
Причины непроходимости пищевода
Условно все причины ощущения непроходимости пищи в пищеводе у взрослых, можно условно разделить на две большие группы:
- Злокачественные онкологические процессы пищевода или расположенных рядом органов (аденокарцинома, опухоли средостения, рак легкого).
- Все другие причины:
- результат рубцовых изменений после химических ожогов;
- доброкачественные опухоли;
- формы непроходимости, обусловленные образованием колец пищевода (это доброкачественные концентрические образования, суживающие просвет пищеводного отверстия, причина их образования не ясна, многие исследователи связывают образование колец с нарушением моторики органа, чаще патология возникает у пожилых людей);
- осложнения различных заболеваний (туберкулез, склеродермия, сифилис, цирроз печени).
Все эти причины вызывают схожую симптоматику: дисфагию, одинофагию, ретростернальные боли.
Непроходимость пищевода при онкологии
При онкологических процессах происходит частичная или полная обтурация просвета органа. Это особенно хорошо видно при экзофитном росте рака пищевода (при эндофитном росте опухоли клиническая картина не так выражена). Дисфагия при раке пищевода постоянная и нарастающая. Однако в далеко зашедших случаях, когда наступает распад опухоли, выраженность дисфагии может уменьшиться.
Непроходимость пищевода у взрослого и пожилого человека может возникнуть и при онкологических процессах в расположенных близко органах (рак легкого, опухоли средостения, рак бронха) за счет его сдавления.
Непроходимость пищевода при циррозе печени
При циррозе печени, когда портальное давление достигает критической величины, в пищеводе над поверхностью слизистой выбухают варикозно-расширенные вены, создающие у больного ощущение непроходимости пищи. Единственно, что нужно делать в этой ситуации – это немедленно обратиться за помощью. Непроходимость пищи по пищеводу у взрослого человека на фоне цирроза печени – это признак ВРВП 3 степени, грозящий смертельно опасным кровотечением.
Что делать, если пища плохо проходит по пищеводу, доставляя дискомфорт и боль
Первое, что нужно делать – это обращаться к терапевту, гастроэнтерологу за консультацией и направлениями для обследования. Для диагностики используются такие методы:
- рентген с контрастированием барием (для выявления рубцов, стриктур, стенозов, кардиоспазма);
- эндоскопическое исследование (необходимо делать исследование для верификации диагноза, определения опухолевых процессов, инородных тел);
- МРТ;
- чреспищеводное УЗИ.

Не стоит затягивать с визитом к врачу, потому что затруднение прохождения пищи – один из симптомов злокачественного новообразования. Только выяснив причину можно выбрать правильную тактику: как и чем лечить патологию.
Как лечить непроходимость пищевода
Выбор метода лечения зависит от этиологии заболевания, степени непроходимости пищевода, возраста пациента.
При возникновении ощущения непроходимости пищи в пищеводе применяют терапевтические методы, оперативное лечение, широко пользуются методами альтернативной медицины.
Лечение медикаментами
Консервативное лечение непроходимости пищевода на начальных стадиях заболевания, когда превалируют симптомы ГЭРБ, вполне оправданно. Для уменьшения воспалительных явлений назначают лекарства в виде таблеток:
- препараты, снижающие агрессивное действие рефлюктата на слизистую (антациды, ИПП, ИГР);
- препараты, ускоряющие продвижение пищи по ЖКТ (прокинетики)
- спазмолитики, уменьшающие болевые ощущения;
- метаболики;
- седативные вещества.
Оперативное лечение
При злокачественных новообразованиях у взрослых людей, если это возможно, проводят радикальную операцию по удалению пораженного органа, с последующей пластикой и проведением всего комплекса противоонкологического лечения.
Если же опухоль неоперабельная, то для устранения синдрома непроходимости пищи, улучшения состояния больного и сохранения перорального кормления, проводят эндоскопическое стентирование.
В случаях доброкачественного характера непроходимости пищевода применяют метод эндоскопического бужирования – безоперационная дилатация суженного участка с помощью бужа или раздуваемого баллона с целью восстановления проходимости.
Бужирование пищевода после операции по поводу его непроходимости у взрослых
После проведенной операции у взрослых возможно возникновение стриктур:
- развиваются рубцовые изменения в области анастомоза;
- образование стеноза вследствие рецидива заболевания.
При развитии рубцовых изменений применяют бужирование, с целью восстановления проходимости анастомоза. Дилатация проводится достаточно длительное время. Иногда проводят временное стентирование. Если отсутствует эффект, может встать вопрос о повторной операции.

Если стриктура вызвана рецидивом опухоли, больного повторно обследуют и либо проводят повторную операцию, либо проводят стентирование.
Как ставят зонд при непроходимости пищевода
Зондирование при непроходимости пищевода проводят, чтобы обеспечить питание больных, которые не могут принимать пищу обычны путем:
- больного усаживают в положение «полулежа» и определяют проходимость носовых ходов пациента;
- на зонде делают две пометки: одна – расстояние от мочки уха до кончика носа (это примерное расстояние до уровня гортани), вторая – от резцов до мечевидного отростка (это примерно соответствует расстоянию до желудка);
- спреем лидокаина проводят местную анестезию полости носа и глотки;
- через нос зонд вводят до уровня гортани (первая метка);
- затем пациента просят делать глотательные движения, что облегчает продвижение зонда в желудок (вторая метка);
- проводят контроль положения зонда (для чего шприцем аспирируют содержимое желудка);
- свободный конец зонда лейкопластырем прикрепляют к коже.
Лечение средствами народной медицины
При непроходимости пищевода лечение народными средствами имеет чисто симптоматический характер. Избавиться от заболевания этим способом невозможно. Лечение направлено на уменьшение симптомов воспаления, усиление регенеративных процессов, уменьшение симптомов психоэмоционального возбуждения, многие рецепты обладают обезболивающим действием. Фитопрепараты используют в виде настоев и отваров. Широко применяются кора дуба, цветы аптечной ромашки, листья мяты, облепиховое масло, алоэ, мед.
Диета
Диета – это одна из наиболее важных составляющих при лечении всех заболеваний ЖКТ, в том числе и непроходимости пищевода.
- Основой лечебного питания служит стол №1 по Певзнеру. Учитывая состояние больного и сопутствующую патологию, индивидуальные изменения в диету вносит лечащий врач.
- Питание при непроходимости пищевода должно быть регулярным, в одно и то же время, очень небольшими порциями и частым.
- Пищу следует тщательно пережевывать.
- Следует принимать пищу в теплом виде
Пища должна быть вареной либо приготовленной на пару.
Из-за чего возникает непроходимость пищевода и как она лечится?
Непроходимость пищевода представляет собой патологическое течение, отличающееся частичным или полным преграждением пищеводной трубки. Как результат еда, вода не способны следовать через пищевод и проникнуть в отделы ЖКТ. В случае воспаления его стенок и последующего заживления получается образование грубой рубцовой ткани, который и уменьшает просвет трубки.

- Развитие болезни
- Стадии
- Степени, формы непроходимости
- Возможные причины
- Симптомы
- Осложнения
- Диагностика
- Лечение
- Медикаментозная и хирургическая терапия
- Диета
- Народное лечение
- Профилактика
Развитие болезни
Иногда затруднение с прохождением пищи возникает по причине опухолевых новообразований, стискивающих трубку снаружи. Бывает доброкачественный стеноз, спровоцированный образовавшимися рубцами после разных повреждений (язв, химических поражений) либо проникновения инородного тела за грудиной, и злокачественное сужение, вызванное появлением раковой опухоли в пищеводе.
Нередко такое состояние может создать кардиоспазм – невольное и очень болезненное сокращение мышечных тканей в районе присоединения пищевода с желудком. Большинство людей путают заболевание с тяжестью, появляющейся после приема пищи, однако кардиоспазм основывается на нарушении функции блуждающего нерва, отвечающего за перистальтику кишечника.
Стадии
Патология может возникнуть в любом возрасте: у маленьких детей, взрослых и пожилых людей. Заболевание имеет несколько стадий прохождения:
- человек чувствует несильный дискомфорт в момент глотания, возникают выраженные боли за грудиной;
- последующий этап развития проявляется в том, что большие кусочки еды трудно проходят, облегчить состояние поможет запивание жидкостью;
- сложно употребляются и перетертые продукты питания;
- чувство боли образуется при приеме воды;
- дальнейшая стадия – критическая, преграждается абсолютно весь просвет пищевода, не проглатывается даже жидкость.
Чтобы этого не допустить, важно при первых признаках начинать лечение.
Степени, формы непроходимости
Различают 2 формы недуга:
- Проход органа сужается вследствие поражения доброкачественной опухолью пищевода.
- А в случае рака пищевода выделяют злокачественные формы недуга.

Патология содержит 4 степени стеноза, каждая из которых имеет свой диаметр:
- I – 9-11 мм.
- II – 6-8 мм.
- III – 3-5 мм.
- IV – 1-2 мм.
Возможные причины
Существует много причин непроходимости пищевода, самыми распространенными являются:
- постоянный прием твердых, горячих блюд;
- травмирование из-за мелких рыбных косточек, жесткой еды;
- язвенные заболевания – последствие постоянного заброса кислотного сока в пищевод;
- пища плохо проходит при развитии опухолей;
- воспаление межреберного нерва;
- непроходимость вследствие воспалительных, инфекционных патологий;
- кардиоспазм;
- образование мешкоподобных выпираний в стенках пищевода – дивертикулов;
- открытые ранки;
- начальный этап гастроэзофагеального рефлюкса;
- заболевания соединительной ткани;
- проникновение чужеродных частиц;
- развитие эзофагита – воспаление слизистой с образованием выраженных дефектов;
- попадание в организм жидких химикатов (уксуса), провоцирующих ожоги слизистой с сужением просвета;
- грыжа в районе диафрагмы;
- заболевания щитовидной железы (появление узлового зоба).
Возможна также непроходимость пищевода у новорожденных, которая формируется у ребенка еще внутриутробно.
Симптомы
Брюшной, грудной, шейный – такие отделы имеет пищевод. Обтурация (закупорка) в основном появляется в грудном отделе, именно он наиболее чувствителен к образованию злокачественных новообразований.

Основные симптомы непроходимости пищевода следующие:
- дисфагия – нарушенное либо тяжелое глотание, проявляющееся дискомфортом в момент поедания пищи, неспособности заглатывать жесткую, сухую или нетщательно пережеванную еду, а в последствии – невозможность приема даже жидких блюд;
- неожиданная рвота сразу же после съеденных продуктов, при этом в содержимом отмечаются кровяные прожилки, возникает отрыжка со зловонным запахом тухлых яиц;
- одинофагия – патологические, неприятные ощущения в районе грудины, которые усугубляются при глотании. Иногда можно предположить, что это сердечный приступ, поскольку боли провоцируют изменения кровообращения мышцы сердца;
- резкое похудение – при затрудненном глотании больной зачастую отказывается от очередного употребления пищи, даже если у него аппетит отличный.
Дисфагия – непроходимость пищи по пищеводу – протекает в несколько стадий. Отрыжка, рвота возникают на II, III этапе развития недуга, а самая последняя (IV) отличается неспособностью проглотить жидкость. Ну а при попытке выполнить глоток человек начинает чувствовать ощущение жжения, стискивания, дискомфорта.
Осложнения
Застрявшая пища приводит к анорексии, перфорации, расстройству водно-солевого баланса.
Наиболее опасным является прободение стенок, которое грозит появлением перитонита – воспалительного процесса брюшины. Такое состояние довольно сложное, угрожающее жизни, нуждается в срочной госпитализации.

В группе риска находятся люди, чьи родные болели нарушениями органов ЖКТ, гастритом, язвой либо работающие с химическими опасными веществами.
Диагностика
Очень важно точно определить заболевание. Строение пищевода такое, что зрительно установить недуг непросто, поэтому для диагностики применяют:
- эзофагогастродуоденоскопию – данная техника оценивает состояние просвета пищевода, строение эпителия, при необходимости может браться биопсия;
- рентгенография;
- УЗИ – обнаруживает наличие любого заболевания;
- МРТ, КТ – разрешают распознать недуг, определить сопрягающиеся проблемы.
Также потребуется сдача анализов (мочи, крови, гемоглобина), анализ кала на скрытую кровь.

Лечение
Если во время трапезы человек почувствовал, что застряла пища, нужно до обращения к специалисту самостоятельно помочь облегчить свое состояние. Первая помощь заключается в том, чтобы постараться вызвать рвотный рефлекс.
Дальнейшие способы терапии будут обусловливаться сложностью заболевания, фактором его появления. В случае проникновения инородного тела устранение происходит посредством эзофагоскопа с увеличением просвета. При онкологии понадобится комплексное лечение.
Медикаментозная и хирургическая терапия
С нарушением прохождения пищи по пищеводу можно бороться с помощью лекарственных препаратов, в основном врач назначает:
- антациды (Алмагель, Маалокс);
- прокинетики (Реглан, Церукал);
- стимуляторы возобновления тканей;
- протонные ингибиторы.
Когда при использовании медикаментов симптоматика не проходит, то применяются хирургические методы лечения. Чаще всего такой способ нужен при раке органа. Гастроэнтерология подразумевает следующие операции на пищеводе:
- удаление органа с последующей заменой на другие ткани;
- химиотерапия с применением противораковых лекарств;
- радиационное лечение в комплексе с химиотерапией способствует уменьшению опухоли для облегчения дальнейшего удаления.

Если установлено доброкачественное новообразование, то его удаляют, увеличивая просвет пищеводной трубки специальными инструментами.
Диета
При нарушенном пищеварении, когда у человека застревает пища в пищеводе, обязательно потребуется диетическое питание:
- Стол № 1 – питание должно быть правильным, полноценным. Еду перетирать, употреблять в паровом, отварном виде. Нельзя кушать холодную, горячую еду. Рекомендуется есть по чуть-чуть, но часто.
- Стол № 2 – разрешается есть полужидкие, жидкие кушанья. Промежутки между едой должны составлять не больше 2,5 часа. Применение соли уменьшить, вычеркнуть из рациона кислые фрукты, мучные изделия, хлеб, копчености. Отказаться от крепко заваренного чая, кофе, предпочтение отдавать травяным отварам, морсам.
- Стол № 3 – используется низкокалорийное питание, не употреблять будоражащие слизистую продукты. Кушать протертые, жидкие блюда.
После оперативного вмешательства также нужно будет соблюдать диету, назначенную специалистом.
Народное лечение
Дополнительно к лекарственным препаратам применяется лечение народными средствами. Травяные отвары способствуют налаживанию состояния человека, уменьшают симптоматику недуга.

Наиболее эффективными рецептами при непроходимости являются:
- 50 г полыни, 100 г корня бедренца соединить с 75 г арники, тщательно перемешать. Отсюда взять 45 г смеси, залить 400 мл кипятка и держать в термосе около 10 часов. Можно применять четырежды в сутки по 100 мл за полчаса до приема пищи.
- Сделать настойку из грецких орехов (только молодых) на спирту, использовать после еды по 1 чайной ложке.
- Семена айвы проварить до слизистого состояния, прием средства подразумевает 1 чайную ложку трижды в сутки.
- Потребуется 30 г лапчатки, коры дуба, 20 г листьев душицы, все это соединить с 40 г зверобоя, листьями ореха, перемешать. Взять 30 г состава, дополнить 700 мл простой некипяченой воды. На протяжении 3 часов настоять, затем 5 минут поварить, процедить и употреблять до еды за 30 минут по 100 мл.
- Измельчить кору ольхи, залить кипятком, не менее 3 часов дать настояться, пить после еды четырежды в день.
- Перемешать оливковое масло, изюм, натуральный мед, траву сену. Употреблять по 1 столовой ложке перед отходом ко сну, обильно запивая жидкостью.
Перед применением народных рецептов надо посоветоваться с врачом, чтобы не осложнить свое положение.
Профилактика
Для профилактических мероприятий нужно выполнять следующие рекомендации:
- своевременно предупреждать развитие опухолей;
- не кушать на ночь;
- избегать ожирения;
- одежду носить просторную и удобную;
- после употребления еды сразу не ложиться отдыхать;
- исключить физические нагрузки.
Не допустить закупорки пищевода гораздо легче, нежели потом лечение будет долгим и неприятным. При образовании начальных признаков болезни нужно немедленно сходить к врачу для определения точного диагноза.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Атрезия пищевода у новорожденных — причины и симптомы заболевания
Атрезия пищевода у новорожденных – это аномальная патология, которая формируется в гестационный период. После рождения у малыша обнаруживают изменение пищевода, при котором есть две сообщающиеся трубки. Они ни с чем не связаны, концы слепые. Такое состояние не дает младенцу нормально дышать и получать пищу. Если своевременно не принять меры, возможен летальный исход.

Что такое атрезия пищевода у новорожденных
Тяжелая болезнь атрезия пищевода – это неправильное внутриутробное формирование органа. Вместо обычного пищевода у ребенка отходят от него два отростка. Из-за такого строения, кроха испытывает затруднения в дыхании и питании. Для лечения необходимо хирургическое вмешательство.
Насколько распространенная болезнь
Среди всех новорожденных атрезия встречается 1 раз на 5000 младенцев. Чаще всего это говорит о генетической мутации, патологических изменениях во время беременности, употреблении спиртных напитков и курении во время вынашивания плода. Однако точные причины такого явления предсказать невозможно.
Важно! Будущие матери должны вести здоровый образ жизни и соблюдать принципы правильного питания.
Осложнения для новорожденного
Грудничок, больной атрезией пищевода, не способен самостоятельно принимать пищу и нормально дышать. Первые признаки заболевания начинают проявлять себя через пару часов после рождения. Необходимо оказать первую помощь новорожденному в первые 12-24 часа. Если этого не сделать, младенец погибнет. Оперативное вмешательство проводят настолько быстро, насколько это будет возможно. Все зависит от формы атрезии. Чем быстрее сделают операцию, тем скорее кроха сможет нормально питаться.
Формы атрезии
Заболевания пищевода у новорожденных имеют несколько форм. Каждая из них обладает своими особенностями, но хирургического вмешательства не избежать. От образования свища и изолированности отростков зависит состояние ребенка.
С нижним свищом
Свищ разделен на две части, прикреплен к нижнему сегменту пищеварительной трубки, находится в загрудинной области. Второй участок отростка уходит в свободное пространство и не выполняет никакой роли. Из-за того, что отросток не скреплен с желудком, происходит закупорка пищевода, если покормить ребенка. Во время операции необходимо присоединить свободный конец к верхнему сегменту пищевода.
Со срединным свищом
По центру пищевода отходят два отростка без изолированного конца. При этом основной орган имеет нормальный вид и просвет, но из-за отсутствия соединения с трахеей и желудком возникают осложнения. Необходима операция по восстановлению органа.

Мальчик в голубой шапочке
Изолированная
Отростки, отходящие от пищевода, имеют закрытые концы. При постановке диагноза вводят зонд и пропускают поток воздуха в пищеварительную трубку, он выходит через нос. Для формирования нормального органа понадобится обрезать концы трубок, сформировать анастомоз и сшить их. После прохождения реабилитации малыш сможет вести обычную жизнь.
С проксимальным и дистальным свищом
Атрезия характеризуется непроходимостью пищи по пищеводу, так как он не сообщен с желудком. Из-за этого происходит застой еды. Младенец может задохнуться от молока, сильно срыгивает.
Отростки отходят сверху и снизу пищевода в разных направлениях. Чтобы соединить их между собой во время операции, понадобятся дополнительные ткани, которые берут из тонкого кишечника.
Изолированный трахеопищеводный свищ
Два отростка свища расположены на разных концах пищевода, расстояние между ними большое, что не позволяет их сшить между собой. Для лечения понадобится пересадка сегмента тонкого кишечника. У грудничка с таким диагнозом нет глотательного рефлекса, слюна постоянно вытекает. Его нельзя кормить грудью до проведения операции.
Важно! Атрезия часто сопровождается сопутствующими заболеваниями кишечника и сердца.
Причины развития патологии
Изменения развития пищевода внутриутробно происходят по малоизвестным причинам. Однако есть сопутствующие факторы:
- наследственность;
- мутации;
- курение и принятие алкогольных напитков во время беременности;
- частые стрессы при вынашивании плода.
Формирование пищевода и трахеи внутриутробно происходит из одного участка тонкого кишечника. Разделение органов начинается на 4-5 неделе гестации. Атрезия формируется при нарушении процессов расхождения двух органов между собой.
Во время беременности с таким диагнозом наблюдались следующие симптомы:
- многоводье;
- отеки конечностей;
- тяжелый токсикоз.
Такие признаки представили гинекологи, у которых наблюдались беременные женщины с таким отклонением у плода.
Симптомы заболевания
После рождения у новорожденного наблюдаются следующие симптомы:
- рвота;
- выделение пены изо рта и носа;
- расстройство дыхания;
- тахипноэ;
- одышка;
- асфиксия;
- цианоз;
- кашель;
- срыгивание нествороженным молоком.
Первые признаки болезни проявляются через несколько часов после рождения. Диагностику проводят в родильном зале. Ребенку сразу же устанавливают наружную трахеостому для дыхания. Также вставляют питательную трубку, через которую малыш питается на время подготовки к операции.

Медсестра и новорожденный
Диагностика
Лечение атрезии возможно только хирургическим путем. Диагностику проводят внутриутробно и сразу после рождения. Чем раньше поставят диагноз, тем быстрее проведут операцию, и малыш будет здоров.
Во время беременности
Во время вынашивания новорожденного проводят три скрининговых УЗИ. Первое – делают в 12 недель. При правильном положении плода видно затемнение в области пищевода и трахеи. Это первый признак, который указывает на атрезию. В 20 и 36 недель картина становится более ясной.
У новорожденного
Первые пробы проводят в родильном зале. Для диагностики осуществляют следующие процедуры:
- Введение зонда через пищевод. Во время процедуры наблюдаются затруднения на пути к слепому концу. У ребенка случается приступ рвоты.
- Проба Элефанта. Устанавливают зонд в слепой конец пищевода, пропускают через него воздух. Он должен выйти через нос со свистом.
- Рентгенологическое исследование с контрастом. Позволяет полностью подтвердить диагноз и назначить операцию по восстановлению.
Диагностику проводят быстро, медики своевременно оказывают первую помощь новорожденному.
Важно! Новорожденного в срочном порядке записывают на операцию.
Подготовка к оперативному вмешательству
Если заранее известно, что ребенок родится с атрезией, его забирают из родильного зала в операционную сразу после обследования. Подготовкой новорожденного занимаются медсестры: надевают на малыша подгузник, вводят все необходимые препараты.
Пока проходит операция, мать малыша находится на восстановлении после родов. Оно длится 6 часов после естественных родов и 12 – после кесарева сечения.

Реабилитация, возможные осложнения
Послеоперационный период длится 7 дней. Через неделю проводят рентгенологическое исследование, чтобы убедиться, что все в порядке. Если не возникло никаких осложнений, то малыша переводят на кормление через рот. Оперативное вмешательство происходит лапароскопическим методом, поэтому шрама практически не будет видно.
Такая патология в будущем имеет некоторые последствия:
- частые ОРВИ;
- повышенное газообразование;
- рефлюкс;
- срыгивания молока.
Выживаемость после операции при атрезии составляет 90-100%, если у крохи нет сопутствующих заболеваний. Если наблюдаются дополнительные болезни кишечника или сердца, то выживаемость снижается до 30-40%.
Атрезия у новорожденных встречается редко. На 1 больного ребенка приходится 5000 здоровых. Неизвестно всех причин, по которым внутриутробно происходят такие изменения у плода. Если своевременно поставить диагноз, врачи быстро проводят операцию, после чего кроха сможет жить обычной жизнью.
