Микоплазменная пневмония — лечение и симптомы
 Микоплазменная пневмония у детей и взрослых: симптомы и лечение.
Микоплазменная пневмония у детей и взрослых: симптомы и лечение.
Микоплазмы служат причиной возникновения около 10 процентов пневмоний.
Инфекция распространяется воздушно-капельным путем, симптомы схожи с ОРВИ, поэтому диагностика бывает затруднена.
Микоплазменная пневмония захватывает все возрастные группы, но в зоне риска находится дети 3-4 лет и подростки.
- Особенности и причины микоплазменной пневмонии
- Развитие микоплазменной пневмонии в организме
- Симптомы микоплазменной пневмонии
- Диагностика микоплазменной пневмонии
- Лечение микоплазменной пневмонии
- Профилактика микоплазменной пневмонии
- Осложнения микоплазменной пневмонии
Особенности и причины распространения микоплазменной пневмонии
Микоплазменная пневмония встречается во всем мире, вспышки болезни наиболее часто возникают в городах, коллективах, рабочих и детских группах.
Эпидемии появляются с интервалом примерно в 4-7 лет.
Инфекции с яркими симптомами часто наблюдаются у детей старше трех лет, заболеваемость зависит от иммунитета и возрастного фактора.
Младшие школьники иногда показывают бессимптомное течение инфекции.
Инфекция может вызвать вспышки эпидемий как в закрытых коллективах, так и среди совместно проживающих людей.
Микоплазмы передаются воздушно-капельным путем от бессимптомных и больных носителей со слизью из дыхательных путей и носоглотки.
Возбудитель отличается малой устойчивостью во внешних условиях.
Микоплазмы не растут в плохо увлажненной питательной сфере, они чувствительны к перепаду кислотно-щелочной среды, высушиванию и перегреву, УФО и ультразвуку.
Микроорганизмы могут стать не только причиной возникновения пневмонии, они являются источником фарингита, бронхиальной астмы, бронхита.
Развитие микоплазменной пневмонии в организме
Микоплазмы имеют удлиненную, нитевидную форму, они напоминают змею.
Возбудитель прикрепляется к клеткам эпителия дыхательных путей, провоцируя развитие местных воспалительных реакций.
Размер микроорганизма колеблется от 0,2 до 0,9 мкм, поэтому он свободно проникает через любые защитные фильтры организма. Мелкий микроб паразитирует на поверхности слизистой.
Патогенез микоплазменной пневмонии достаточно сложен.
У людей с нарушениями иммунитета микоплазменная пневмония протекает в разы тяжелее, чем у лиц со здоровыми показателями.
Симптомы микоплазменной пневмонии
Клинические признаки болезни проявляются через несколько дней после начала заражения.
Симптомы схожи с ОРВИ, поэтому диагностика часто становится затрудненной.
Первые признаки микоплазменной пневмонии легко спутать с простудным заболеванием.
Больной человек может чувствовать:
- вялость, небольшое повышение температуры тела;
- головную боль;
- першение в горле, затрудненность глотания, сухость;
- насморк;
- кашель.
При осмотре глотки видно покраснение.
Один из характерных симптомов микоплазменной пневмонии – кашель. В начале болезни он сухой, приступообразный.
С развитием инфекции кашель становится мокрым, начинает отделяться слизистая.
Для инфекции характерны и другие признаки.
 Микоплазменная пневмония у взрослых
Микоплазменная пневмония у взрослых
К ним относятся:
- поражение желудочно-кишечного тракта;
- боль в мышцах, суставах;
- кожная сыпь;
- неврологические симптомы.
Через неделю признаки болезни накапливаются, температура тела увеличивается до 39° градусов, иногда отмечается повышение до 40°.
Кашель усиливается, при его приступах отмечается боль в грудной клетке.
Дыхание становится болезненным, каждый выдох и вдох ощущается в области груди.
Врач при осмотре отмечает хрипы в легких, ослабление везикулярного дыхания.
Признаки дают основание для рентгенологического исследования и лабораторной диагностики.
Диагностика микоплазменной пневмонии
Современная медицина имеет точные и информативные методы диагностики, но часто данная форма пневмонии упускается, что приводит к неверному назначению антибиотиков.
Для правильного диагноза нужно тщательно собирать информацию о болезни, обратить внимание на причины.
У больного интересуются способами лечения, длительностью заболевания, предыдущими болезнями до появления симптомов.
Микоплазменная инфекция эффективно выявляется при лабораторных исследованиях. Больные должны сдавать общий анализ крови и мочи.
При развитии пневмонии анализы показывают наличие патологического процесса. В крови увеличено количество лейкоцитов, повышено СОЭ.
Показатели лабораторных анализов свидетельствуют о присутствии в организме бактериальной инфекции.
Анализ мочи может быть без патологий, основной способ типирования — серологическое исследование.
У больного берется венозная кровь, ее изучают на присутствие иммуноглобулинов.
На ранних стадиях рентгенологическое обследование не дает информации. Малоинформативно изучение посева мокроты на питательные среды.
Изучение мазка под микроскопом бесполезно при диагностике, так как микоплазма – это внутриклеточный паразит.
Лечение микоплазменной пневмонии
Микоплазма относится к внутриклеточным паразитом, поэтому не все препараты могут помочь для ее уничтожения.
Острая микоплазменная инфекция с ярко выраженным респираторным синдромом лечится в условиях стационара.
Больному рекомендован постельный режим, палата должна быть с хорошей вентиляцией воздуха.
Пациенту показана:
- диета;
- питьевой режим с использованием компотов;
- настойки шиповника;
- немного подкисленной воды;
- клюквенного морса.
Для лечения микоплазменной пневмонии нельзя применять средства из группы цефалоспоринов, пенициллинов.
Отсутствие клеточной стенки является неблагоприятным фактором при терапии, так как большинство антибиотиков направлены на разрушение рецепторов этого образования.
Для уничтожения (эрадикации) используются:
- макролиды;
- фторхинолоны;
- тетрациклины.
Макролиды имеют свойство проникать в пораженные клетки, они оказывают влияние на синтезирующие системы бактериальной клетки.
Назначение макролидов целесообразно для безопасности новорожденных, беременных и детей раннего возраста.
Предпочтительна ступенчатая антибиотикотерапия. Первые два дня показано внутривенное введение, после тот же препарат или другой макролид вводят перорально.
В лечении показан прием:
- бронходилаторов;
- отхаркивающих препаратов;
- анальгетиков;
- иммуномодуляторов.
В процессе восстановления после болезни используются следующие методы терапии:
- лечебная физическая культура (ЛФК);
- дыхательная гимнастика;
- массаж;
- аэротерапия;
- водолечение;
- физиопроцедуры.
Для восстановления есть необходимость лечения и отдыха в условиях сухого и теплого климата.
Часто болеющие пациенты наблюдаются у пульмонолога в течение шести месяцев.
Профилактика микоплазменной пневмонии
Для предотвращения заболевания стоит придерживаться определенных рекомендаций.
В правила профилактики входит:
- Закаливание организма, усиление защитных свойств организма. Иммунизация препятствует проникновению в организм микроорганизмов.
- Важно избегать переохлаждения. Это обстоятельство снижает защитные функции организма, ослабляет иммунные возможности.
- Своевременное обращение к врачу, консультация терапевта и пульмонолога.
Осложнения микоплазменной пневмонии
Если вовремя не обнаружить и не лечить микоплазменную пневмонию, то встречаются следующие осложнения:
- поражение кожи, сыпь;
- неврологические осложнения, в группу входит серозный менингит, менингоэнцефалит, поперечный миелит, острый демиелинизирующий энцефалит.
- легкая гемолитическая анемия.
У 37 процентов детей, перенесших два года назад микоплазменную пневмонию, были обнаружены небольшие бронхоэктазы, расстройства кровоснабжения легких, утолщение стенок бронхов.
Сообщается о нарушении диффузии газов в легких после выздоровления у примерно 50% детей. Подобное состояние наблюдается через шесть месяцев.
Микоплазменная инфекция фиксируется в виде эпидемических вспышек и спорадических случаев.
Колебания заболевания наблюдаются в осенне-зимний период.
Инфекция наблюдается преимущественно в детском возрасте, намного реже она фиксируется в зрелом возрастном периоде.
Болезнь обнаруживается в различных коллективах, возможны семейные случаи. Симптомы схожи с ОРВИ, поэтому нужно вовремя диагностировать заболевание.
Эпидемия вирусной пневмонии 2019 года движется на Россию
Рост сезонной заболеваемости в 2019 году уже привёл к эпидемии вирусной пневмонии в России. Стремительное заражение детей привело к тому, что школы в нескольких регионах страны были вынуждены закрыться на карантин. По прогнозу медиков своего пик эпидемии будет пройден лишь в конце декабре 2019 года.
Эпидемия вирусной пневмонии 2019 привела к карантину в российских школах
Несмотря на тёплую осень в 2019 году рост заболеваемости сезонными вирусами начался ещё в октябре. Особенностью нынешнего сезона стало активное распространение вирусной пневмонии. К ноябрю 2019 года в некоторых регионах России оно приняло характер эпидемии.

Самыми неблагополучными в эпидемиологическом плане стали:
- Ростовская область;
- Красноярский край;
- Оренбургская область;
- Тюменская область;
- Самарская область.
В этих регионах количество заболевших превысило эпидемический порог. Особенно много среди них детей в возрасте до 14 лет. Поэтому некоторые школы были вынуждены закрыться на карантин. Занятия в действующих учебных учреждениях рекомендуют проводить с особыми мерами предосторожности. Детей обучают в одном помещении, не допуская перемещения по разным кабинетам. В классах часто проводится влажная уборка и проветривание.
Обычно пик заболеваемости вирусными инфекциями приходится на конец ноября и декабрь. После чего ситуация улучшается. Однако ранней весной, в период резких перепадов температуры и снижения иммунитета, возможно возникновение второй волны вирусной пневмонии.
Особенности заражения вирусной пневмонией 2019
Вирусная пневмония считается атипичной, поскольку причиной её возникновения является не распространение бактериальной инфекции вследствие осложнений после ОРВИ, вирус «микоплазма». Заражение происходит воздушно-капельным путём. Инкубационный период длится от 10 до 20 дней. Больше всего вирусной пневмонии подвержены дети в возрасте от 5 до 14 лет.

Отличительной особенностью вирусной пневмонии является:
- сложное диагностирование;
- тяжёлое течение болезни;
- длительный период выздоровления.
Микоплазменную пневмонию практически невозможно отличить от ОРВИ в первую неделю заболевания. Поставить верный диагноз можно лишь после лабораторных исследований бактериальных посевов пациента. Обычное прослушивание или простукивание грудной клетки больного не даёт никаких результатов. Даже на рентгеновском снимке не всегда видны характерные симптомы.

Вирус микроплазмы вызывает тяжёлую интоксикацию организма и плохо поддаётся уничтожению. Он устойчив к большинству антибиотиков. Поэтому лечение бывает сложным и довольно долгим. Если типичная пневмония излечивается за 7-10 дней, то для выздоровления от вирусной пневмонии понадобится не менее 16-18 дней.
Основные симптомы вирусной пневмонии 2019
На начальном этапе заболевания вирусную пневмонию легко спутать с обычным ОРВИ. Больной страдает от:
- слабости;
- насморка;
- головной боли;
- отдышки;
- сухого кашля;
- свистящего дыхания;
- боли за грудиной.
При этом может не наблюдаться резкого скачка температуры тела. Обычно она держится на уровне 37-37,5°С градусов. Несмотря на сухость и першение в горле, больной отказывается пить. С прогрессированием болезни клиническая картина меняется. На 5-7 день заболевания появляются характерные симптомы пневмонии:
- высокая температура тела до 40°С, которую сложно сбить;
- боль в мышцах;
- сухой непрекращающийся кашель;
- сильная боль при глотании.
При неадекватном лечении кашель может продолжаться до нескольких месяцев. Также возможно его повторное возникновение через несколько недель после мнимого выздоровления. Поэтому важно вовремя обратиться за медицинской помощью и добросовестно выполнять все рекомендации врача.
Причины, симптомы и лечение микоплазменной пневмонии у детей
Микоплазменная пневмония является воспалительным заболеванием легочной системы, которое встречается в 20 % от всех видов пневмоний. Данной патологии чаще всего подвержены дети до 5 лет. Наша статья расскажет об основных причинах заболевания, как проявляются его симптомы, проводится лечение и, какие профилактические меры помогут оградить малыша от данного недуга.
- Симптоматика и методы диагностики заболевания
Общая характеристика, пути передачи и возможные осложнения заболевания
Данное заболевание развивается из-за влияния микоплазмы, которая приводит к поражению не только нижние, но и верхние дыхательные пути, вызывая помимо пневмонии еще и фарингит, бронхит. Данный возбудитель медицинские работники выделяют в отдельную группу, не относят ни к грибам, ни к инфекции, ни к бактериям.
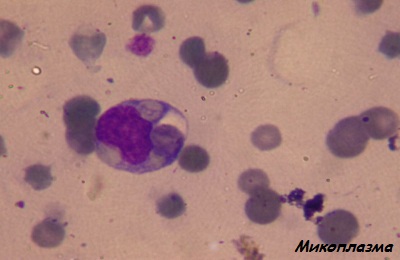 Микоплазмы имеют схожее строение с собственными клетками организма, поэтому иммунитет не сразу реагирует на данный возбудитель. Запоздалая реакция стимулирует выработку антител, которые начинают борьбу не только с возбудителем, но и со здоровыми клетками. В работу запускается аутоиммунный процесс.
Микоплазмы имеют схожее строение с собственными клетками организма, поэтому иммунитет не сразу реагирует на данный возбудитель. Запоздалая реакция стимулирует выработку антител, которые начинают борьбу не только с возбудителем, но и со здоровыми клетками. В работу запускается аутоиммунный процесс.
Чаще всего заболевание диагностируется у детей, находящихся в закрытых коллективах: детских садах, школах, интернатах. Бывают случаи, когда патология проявляется у новорожденных детей. Данное явление возникает из-за врожденной формы пневмонии, вызванной микоплазмами. У грудничков заболевание характеризуется тяжелым течением и длительным лечением.
Микоплазма – это одноклеточный организм, который имеет нижеперечисленные особенности:
- отсутствует ядро,
- передается воздушным путем,
- легко гибнет в открытой среде,
- имеет повышенную чувствительность к высокой температуре,
- чувствительна к ультрафиолету, к методам дезинфекции,
- проникает в клетки своего хозяина,
- не чувствительна к цефалоспоринам и пенициллинам,
- не устойчива к макролидам и фтрохинолонам.
Существует множество видов микоплазм, однако для человека опасными являются лишь 4 из них. Данному заболеванию более подвержены дети, имеющие ослабленный иммунитет.
Ниже перечислены основные пути его передачи:
 Воздушно-капельный, которым можно заразиться через контакт с больным человеком.
Воздушно-капельный, которым можно заразиться через контакт с больным человеком.- У детей часто заражение происходит во время родов от инфицированной матери. Чаще всего поражение наблюдается у девочек.
Если малышу своевременно не оказана медицинская помощь, то имеется риск развития следующих осложнений:
- менингит,
- менингоэнцефалит,
- воспалительный процесс, развивающий в спинном мозге,
- паралич,
- поражения кожного покрова,
- поражение сосудов глаз,
- плеврит,
- миокардит.
Симптоматика и методы диагностики заболевания
Довольно часто заболевание начинает развитие с признаков ларингита и характеризуется медленным нарастанием симптоматики. Микоплазменная пневмония у детей имеет следующую клиническую картину:
 на начальной стадии проявляются признаки заболевания верхних дыхательных путей. У ребенка развивается кашель, боль в горле, насморк, пониженный аппетит, незначительный подъем температуры,
на начальной стадии проявляются признаки заболевания верхних дыхательных путей. У ребенка развивается кашель, боль в горле, насморк, пониженный аппетит, незначительный подъем температуры,- постепенно развивается лихорадка, усиливающаяся на вдохе грудная боль, изнуряющий кашель с небольшим выделением мокроты,
- данный вид пневмонии характеризуется такими симптомами, как: кожные высыпания, болезненные ощущения в мышцах, животе, суставах, увеличение печени и лимфатических узлов.
Инкубационный период микоплазменной пневмонии варьируется от 8 дней до 1 месяца.
Микоплазма пневмония у детей требует комплексного лечения, но для адекватного назначения необходимы современные диагностические мероприятия и анализ симптоматики.
Аускультативно прослушиваются сухие хрипы. Для постановки диагноза используют:
 анализ крови,
анализ крови,- мазок из горла,
- анализ на цитологию,
- анализ на микоплазму,
- анализ мочи,
- бак. посев мокроты,
- рентгенографию грудной клетки.
Для большей уверенности в диагнозе необходимо подтверждение не менее 3 диагностических результатов.
Лечение и профилактика недуга
Лечение микоплазменной пневмонии подразумевает прием следующих лекарственных средств. Для детей младшего возраста чаще всего назначают антибиотики группы макролидов, к которым относятся:
- Эритромицин.
- Азитромицин или Сумамед.
- Аромицин.
- Джозамицин.
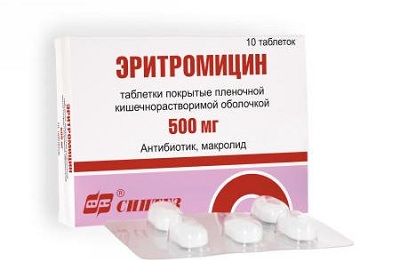
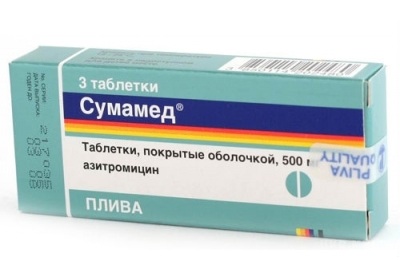
Антибиотики принимают на протяжении 1 недели и еще в течении 2 дней после того, как исчезнут признаки заболевания. Кроме того назначают антибактериальные препараты группы линкозаминов, к ним относятся:
- Доксициклин.
- Клиндамицин.
В более тяжелых случаях врачи рекомендуют прием следующих гормональных препаратов:
- Дексаметазон.
- Преднизолон.
Для разжижения и лучшего отхождения мокроты рекомендуются муколитики, чаще всего это:
- Лазолван.
- Амброксол.
- АЦЦ.


Для детей рекомендуется использование данной группы в виде ингаляций небулайзером, поскольку таким образом быстрей происходит выздоровление, так как лекарственное средство доставляется непосредственно в место, где идет воспалительный процесс. Иммуностимуляторы помогут поддержать иммунитет ребенка, к ним относят:
- Анаферон.
- Циклоферон.
- Иммунал.
Для исключения аллергических проявлений на фоне приема антибиотиков и снятия отечности нередко рекомендуется прием антигистаминных средств:
- Супрастин.
- Тавегил.
- Зодак.
Одновременно с приемом антибиотиков назначаются пробиотики, устраняющие симптомы дисбактериоза, улучшающие микрофлору кишечника, к ним относятся:
- Дюфалак.
- Лактофильтрум.
- Бифидумбактерин.


Лечение микоплазменной пневмонии должно быть комплексным. Прежде всего, необходимо обратить внимание на усиленный питьевой режим, поскольку, таким образом, происходит разжижение мокроты, вымывание из организма продуктов жизнедеятельности патогенных микроорганизмов. Для этих целей можно пить компоты, морсы, хорошо помогает щелочная минеральная воды, с предварительно выпущенными газами.
Комната больного ребенка должна регулярно проветриваться, ежедневная влажная уборка, увлажнение воздуха поможет улучшить сон, облегчить дыхание малыша. Кроме того после облегчения самочувствия показаны следующие методы:
- электрофорез с Лидазой, Хлоридом кальция, Калия йодидом поможет снять воспаление. С Эуфиллином, Платифиллином неплохо снимает бронхоспазм, с Новокаином, Дикаином устраняет кашель,
 лечебная физкультура улучшает кровообращение, стимулирует лучшее отхождение мокроты,
лечебная физкультура улучшает кровообращение, стимулирует лучшее отхождение мокроты,- дыхательная гимнастика направлена на улучшение дренажной функции,
- после того, как температура не поднимается на протяжении 2-3 дней, рекомендованы горчичники, парафиновые аппликации,
- массаж грудной клетки помогает рассасываться воспалительным очагам, улучшает циркуляцию крови.
Для того чтобы избежать появления данного заболевания, необходимо придерживаться следующих несложных правил:
- Прежде всего, следует обращать внимание на закаливание и иммунизацию организма.
- Стараться избегать переохлаждений и сквозняков.
- Своевременное лечение даже малейшего недомогания и насморка поможет избежать осложнений в виде пневмонии и присоединения вторичной инфекции.
Если при первых симптомах микоплазменной пневмонии обратиться к врачу и соблюдать все его рекомендации, то можно выздороветь уже через 1-2 недели и избежать осложнений данного заболевания.
Уже переболели. Вспышка пневмонии в 2019 году была вызвана коронавирусом?
Если вспомнить прошлый сезон осень-зима 2019 года, наверно, каждый сможет назвать хотя бы одного знакомого, кто переболел пневмонией. Не первый год в Челябинской области фиксируется рост случаев внебольничной пневмонии. На карантин закрываются классы, люди болеют целыми семьями. При этом лечение занимает несколько недель, если считать последствия и осложнения после болезни.
Согласно отчету Росстата, в январе 2020 года рост числа заболевших пневмонией составил 3% в целом по стране. В Москве зарегистрировано на 37% случаев заболевания больше по сравнению с январем прошлого года.
В Челябинске и Челябинской области сезон пневмонии начинается с октября. По данным регионального Роспотребнадзора, в октябре 2018 года отмечался рост заболеваемости внебольничной пневмонией: по области — на 29%, в городе Челябинске — на 20%.
В октябре 2019 — новый рост. Уже на 4% по сравнению с 2018 годом.
Может ли быть такое, что по России уже прошёлся новый возбудитель и собрал свой «урожай»?
Очередная теория заговора
Время эпидемии, а особенно пандемии – время появления самых неожиданных теорий. Московский журналист Мария Дягтерева выдвинула свою.
«Давайте представим на секундочку, что вирус, пока добирался из Китая в Италию, не обошел Россию по границе (хотя я б на его месте так и сделала), а таки попал к нам. Например, этой зимой.
И если вдруг нечаянно выяснится, что в России пик вируса прошел, его просто не выявляли по причине дороговизны анализа — минздрав может выйти, развести руками, посыпать голову пеплом и сказать: «Простите, товарищи, мы пропустили вспышку»? Или он будет молчать в тряпочку, поддерживать карантин и выявлять остатки менее дорогими методами, например, тестами, которые находят не сам вирус, а антиген?».
Надо сказать, многие ее поддерживают.
«Я болела весь июль и часть августа и народу в больнице было очень много с пневмонией. И в поликлиннике когда пришла после выписки — тоже сказали. что никогда столько пневмонии не видели разом. да еще летом. У моих знакомых и смертельный исход случился», — делятся пользователи в сети.
«Сам только после пневмонии. В палате нас было 6 чел, и у всех тяжелая. Больница забита».
«Мне кажется, что этот вирус гуляет с прошлого года. Просто ставили диагноз воспаление лёгких или просто простуда. Никто ведь не делал тесты на коронавирус.
У меня муж тяжелейше переболел в прошлом году воспалением лёгких».

Возбудителей много
Мы задали вопрос: можно ли связать вспышку внебольничных пневмоний в Челябинской области в 2019 году с новым возбудителем COVID-2019, — врачам-специалистам.
Вирусолог, старший преподаватель кафедры микробиологии, иммунологии и общей биологии ЧелГУ Светлана Андреева:
— В прошлом году была разная этиология возбудителей пневмонии, преобладающее большинство – пневмококковая инфекция.
А это обычный возбудитель внебольничных пневмоний. Хотя и другие возбудители тоже присутствовали. Сейчас формируется прослойка людей с ослабленным иммунитетом, поэтому они тяжелее и дольше переносят не только пневмонии, но и другие заболевания.
Это и ВИЧ-инфицированные люди и люди с онкологическими заболеваниями, которым иммуносупрессорами снижают уровень иммунитета. Это аллергики с врожденным сниженным иммунитетом. У этой группы людей (со сниженным иммунитетом) возбудителями могли быть абсолютно разные патогены.
Вспышка пневмоний, на мой взгляд, никак не связана с коронавирусной инфекцией.
К слову, эти данные подтверждает главный санитарный врач Челябинской области Анатолий Семёнов. В 2019 году из всех лабораторно подтверждённых пневмоний 55% были вызваны стрептококком, в том числе пневмококком. Реже в числе возбудителей другие вирусы, стафилококк, хламидии, гемофильная палочка и т.д.
Ничего необычного не видит и заведующая кафедрой Инфекционных болезней ЮУГМУ, профессор, д.м.н. Людмила Ратникова:
«Скорее всего, в прошлом году основными возбудителями внебольничных пневмоний были стрептококк и пневмококк — обычные респираторные возбудители сезонной инфекции, которые циркулируют именно в зимний осеннее-зимний период. Вряд ли это был коронавирус.
Каждый год сезон пневмонии есть. Подъем случаев может быть связан со сменой возбудителя. Вирусы тоже приспосабливаются к условиям и нападают на тех, кто раньше не болел этими болезнями.
Пневмония – это инфекционное заболевание. Ранее возбудители в большинстве случаев имели бактериальную природу, и пациента лечили антибиотиками. А диагноз устанавливался клинико-рентгенологически (симптомы и подтверждение ФОГ).
А сейчас ситуация меняется, возбудитель может быть вирусно-бактериальной природы (как гриппозная или аденовирусная инфекция).Поэтому всем пациентам с пневмонией теперь назначают дополнительный анализ.
Но не надо пугать людей, в прошлом году — это не был коронавирус».
Микоплазменная пневмония – причины и методы лечения
Микоплазменная пневмония – заболевание органов дыхательной системы, вызванное микроорганизмами не относящимся к бактериям, грибам и вирусам.
Болезнь характеризуется как атипичная инфекция. Симптоматика, патогенез и лечение не соответствуют данным.
Что нужно знать о болезни
Атипичная микоплазменая пневмония – редкое заболевание. Микроорганизмы поражают слизистую оболочку легких и бронхов. В результате воздействия патогенных микробов развивается фарингит, трахеит.
Микоплазменный тип воспаления дыхательной системы диагностируется в 20% случаев. Страдают дети от 3 до 14 лет и молодые люди до 35-45 лет, каждые 5-8 лет наблюдаются эпидемии патологии. Предшествует болезни или сопровождает ее инфицирование организма вирусами гриппа, парагриппа, аденовирусами.
Развивается медленно, симптомы микоплазменной пневмонии мало выражены. Зафиксированы случаи острого течения болезни. Заболевшие редко обращаются за помощью, что приводит к осложнениям. Отсутствие терапии ведет к последствиям.
Признаки патологии
Инкубационный период болезни составляет от 1 до 6 недель. Человек может не знать о неполадках в организме, заражая остальных. Симптомы микоплазменной пневмонии у взрослых отличаются от признаков болезни у детей.
Сначала поражаются верхние дыхательные пути, поэтому появляется насморк или заложенность носа, першение в горле. Иногда взрослый человек замечает сухость слизистой носа: выделений нет. На фоне общего недомогания появляется раздражительность.
Наблюдается субфертильная температура тела, меняется голос, появляется хрипота. Пациента начинают мучить боли в подреберье, неприятные ощущения в мышцах и суставах.
Симптомами микоплазменной пневмонии у детей считается гипертермия, не превышающая отметки в 37,7 С и приступы кашля, которые не проходят в течение 2 недель при приеме медикаментов. Кашель малопродуктивный, иногда отхождение мокроты.
У ребенка наблюдается:
- повышенное потоотделение;
- головные боли;
- тахикардия;
- одышка;
- лихорадка;
- проблемы ЖКТ, особенно кишечника;
- появление сыпи на лице и шее;
- синюшность кожных покровов;
- бессонница;
- плаксивость.
При безграмотном лечении микоплазмы поражают центральную нервную систему и внутренние органы ребенка. Если течение острое, развиваются симптомы быстро, заболевший замечает признаки.
Причины заболевания
Возбудитель инфекции Мycoplasma pneumoniae. Эти микроорганизмы не имеют клеточной стенки, поражают внутреннее пространство клеток слизистой дыхательных путей. Размножение происходит быстро, несмотря на выраженную симптоматику.
Заражение происходит воздушно-капельным и пылевым путем. При несоблюдении личной гигиены, длительном пребывании в сырых помещениях, перерабатывающих цехах микоплазмы легко попадают в дыхательные пути человека.
Возбудителей инфекции подразделяют по типам. Наиболее опасны организмы рода Уреалитикум, они вызывают острое течение пневмонии и других патологий дыхательной системы. Встречаются случаи вторичного заражения, когда микоплазмами человек заражается через оральный половой акт. Размножившиеся патогенные микроорганизмы через кровь попадают в органы дыхания.
Страдают заболеванием люди с хроническими патологиями органов дыхания, слабым иммунитетом и болезнями эндокринной системы.
Диагностика
Лечение микоплазменной пневмонии назначает пульмонолог после диагностики. Исследование начинается с осмотра, опроса и прослушивания пациента. Важно обозначить врачу симптоматику болезни, рассказать, когда начались плохие признаки.
Рентген при пневмонии не назначают. Наблюдается наличие воспаления, что не информативно: признак характерен для патологий дыхательных органов.
Эффективный метод диагностики – серотипирование, которое включает 3 типа:
- реакция связывания компонента (РСК);
- реакция иммунофлюоросценции. (РИФ);
- иммуноферментный анализ (ИФА).
Лабораторные исследования позволяют выявить антитела в крови к микроорганизмам. Обязателен общий анализ крови, который показывает уровень лейкоцитов и СОЭ. Сведения нужны для выявления поражения. Проводят ПЦР (Полимеразная цепная реакция), которая выявляет ДНК организмов.
Проводят обследование дыхательной функции, сердечно-сосудистой системы, чтобы выявить осложнения.
Лечение микоплазменной пневмонии
Лечение микоплазменной пневмонии антибиотиками действенно. Важно подобрать препараты тетрациклиновой группы, иные типы антибактериальных средств не эффективны.
Средства вводят внутривенно каждые 7-10 дней, потом переходят на пероральный прием. В тяжелых случаях назначают глюкокортикостероиды.
Лечение микоплазменной пневмонии у взрослых происходит быстрее, противопоказаний к лекарственным средствам не так много как у детей.
Назначают лекарства, снимающие признаки:
- жаропонижающие;
- отхаркивающие;
- анальгетики;
- иммуномодуляторы.
Детям назначают антибиотики при микоплазменной пневмонии. Выбирают макролиды, они обладают малыми побочными действиями.
Пациентам показан постельный режим при высокой температуре и усилении иных симптомов. Обязательно питье и правильное питание. Важно составить рацион, богатый полезными микроэлементами. Надо назначить витаминные комплексы, витамин С, группа В, А, Е. Так организм быстро справится с недугом.
Проводят физиотерапию, а именно:
- магнитотерапию;
- ультразвук;
- электрофорез с обезболивающими;
- фонофорез;
- ингаляции с медикаментами.
Народная медицина применяется под строгим наблюдением врачей. Показаны растирки грудной клетки, аппликации и ингаляции с лечебными травами и эфирными маслами.
При спаде симптомов назначают ЛФК, влияющие на восстановление дыхательной системы. Массаж грудной клетки и спины позволяет восстановить кровообращение области, а значит ускорить метаболизм.
Прогноз болезни
Лечение микоплазменной пневмонии продуктивно. Начатая терапия позволяет забыть о недуге через 14-21 день. У пациентов, не имеющих в анамнезе хронических патологий, заболевание проходит в 99% без последствий.
Выздоровление зависит от:
- сопротивляемости организма к патогенным организмам;
- стойкости микоплазмы к медикаментам;
- возраста пациента;
- сопутствующих патологий;
- соблюдения назначений врача.
Лечение пациентов осложнено отсутствием препаратов, не вредящих организму, прогноз благоприятный. У детей до 3 лет риск летального исхода сохраняется вплоть до окончания лечения.
Прогноз выявлен у людей с хроническими заболеваниями и иммунодефицитом.
Патология приводит к последствиям:
- нарушение структуры ,функции органов дыхания;
- панкреатит;
- менингит;
- энцефалит;
- гепатит;
- моноартрит;
- аритмия.
Осложнения при несвоевременном лечении происходят в 65% случаев.
Профилактика пневмонии
Важно повышать и поддерживать достаточный уровень иммунной системы. Предотвратить заболевание легче, чем проводить терапию, медики рекомендуют:
- проводить закаливание;
- проветривания помещений;
- здоровый сон;
- прогулки на свежем воздухе;
- отказ от курения, употребления спиртных напитков;
- умеренные физические нагрузки;
- сбалансированное питание;
- прием витаминных комплексов;
- обращение за медицинской помощью.
Важно избегать переохлаждения и контакта с малознакомыми людьми в период эпидемий, он приходится на осень-зиму. В местах скопления людей отказаться от рукопожатий, носить маски.
При проявлении признаков недуга нельзя заниматься самолечением. Только грамотный специалист назначит адекватную терапию. Осложняется течение недуга тем, что признаки проявляются в момент серьезного распространения микоплазмы по слизистой дыхательной системы.
При несвоевременном обращении к медикам влечет необратимые последствия для организма.