Особенности развития и лечения цистита после лучевой терапии
Возникновение лучевого цистита обусловлено применением радиотерапии. Заболевание способствует систематическому повреждению клеток слизистой мочевого пузыря. Облучение такого типа чаще всего проводится для устранения опухолевых процессов, ракового поражения органов мочеполовой системы, желудочно-кишечного тракта.
Данные статистики свидетельствуют о том, что подобные повреждения, требующие лечения, встречаются примерно в двадцати процентах случаев. Симптомы лучевого цистита, факторы, способствующие развитию патологии и особенности терапии — далее в этой статье.
Причины
 Эта форма недуга чаще встречается у женщин. У мужчин редко диагностируют цистит, что также составляет опасность для пациента, поскольку вовремя не обнаруженные признаки заболевания способствуют его дальнейшему развитию. Формирование болезни может произойти не только после окончания сеансов, но и непосредственно во время их проведения.
Эта форма недуга чаще встречается у женщин. У мужчин редко диагностируют цистит, что также составляет опасность для пациента, поскольку вовремя не обнаруженные признаки заболевания способствуют его дальнейшему развитию. Формирование болезни может произойти не только после окончания сеансов, но и непосредственно во время их проведения.
Ионизирующие облучение сильно воздействует на орган, в результате чего нарушается обмен веществ и циркуляция крови. Это приводит к образованию дефектов и язвенному поражению.
Такой способ радиотерапии становится причиной снижения общего иммунитета и защитных механизмов слизистой оболочки.
Для вирусов, бактерий и грибков создается благоприятная среда. Они и являются основными возбудителями хронического воспалительного процесса. К главным факторам, способствующим развитию болезни, относят:
- слишком маленькие перерывы между проведением процедур;
- высокую степень чувствительности к ионизирующему облучению;
- ошибки, допущенные во время радиотерапии;
- дозы, превышающие допустимую норму.
Поражение области мочевого пузыря может иметь разную степень повреждений. Часто они являются незначительными, но также могут крайне негативно сказаться на состоянии органа и даже поспособствовать уменьшению его объемов. Терапия предусматривает небольшие интервалы между процедурами. Поэтому нагрузка на эти участки намного сильнее, чем на органы других систем.
Симптомы
Клинические проявления недуга зависят от основной формы заболевания. Симптомы обнаруживаются после завершения терапии. Крайне редко первые признаки дают о себе знать слишком быстро. Они могут появиться спустя несколько недель и даже месяцев.
Слизистая оболочка органа постепенно отекает, количество крови, которая поставляется в область мочепузырного треугольника, увеличивается. Это может послужить причиной кровоизлияний и формирования язв.
Цистит в острой форме проявляется от трех до шести недель после завершения лучевой терапии. Для него характерно:
- учащенное мочеиспускание;
- боли средней интенсивности;
- моча может выделяться с примесями крови (гематурия инициального и терминального типа).
После облучения на протяжении десяти лет могут проявляться поздние симптомы поражения. Обычно пациенты указывают на болезненные ощущения в области промежности и трудности при мочеиспускании.
На фоне прогрессирования болезни может разрушиться пузырно-влагалищная перегородка, что часто приводит к недержанию мочи.
Методы лечения
Лечение цистита после лучевой терапии может быть затруднено высокой степенью поражения. Для того чтобы вылечить болезнь, понадобится комплексная методика, которая занимает много времени.
Она базируется на традиционной медицине, но также лучевой цистит лечат при помощи народных средств. Прописать курс должен врач, учитывая характер повреждений органа и скорость развития недуга.
Лечебные мероприятия предусматривают прием:
 Антибактериальных препаратов. В большинстве случаев врачи назначают лекарства в виде инъекций, а затем в виде таблеток перорально. Комбинация и дозировка подбираются в каждом случае отдельно.
Антибактериальных препаратов. В большинстве случаев врачи назначают лекарства в виде инъекций, а затем в виде таблеток перорально. Комбинация и дозировка подбираются в каждом случае отдельно.- Препаратов серебра. Средства вводят непосредственно в мочевой пузырь. В результате их воздействия устраняются болезненные ощущения, быстрее заживляются язвы и другие дефекты, а также уменьшается отечность и воспалительный процесс.
- Симптоматическое лечение. При помощи обезболивающих и спазмолитиков облегчаются клинические проявления. Это способствует улучшению общего состояния пациента.
Можно ли вылечить болезнь самостоятельно? Лучевой цистит нередко предусматривает лечение народными препаратами.
Обычно основан на приеме отваров и настоев из трав, которые оказывают мочегонный эффект. Готовить подобные средства можно в домашних условиях.
Хорошо зарекомендовал себя клюквенный сок. Принимая его регулярно, пациент обеспечивает повышенный уровень кислотности, которая атакует бактерии, существенно замедляя их рост.
Для приготовления спиртовой настойки из крапивы понадобится двести грамм травы. Ее заливают водкой (примерно пол-литра). После средство должно сутки настаиваться, а затем его хранят еще восемь дней в темном помещении. Принимают по одной ложке настоя за тридцать минут до еды.
 Хорошо помогает чай из зимолюбки. Траву часто используют чтобы лечить инфекционные поражения органов мочеполовой системы. Две чайные ложки заливают двумя стаканами горячей воды, а затем настаивают на протяжении тридцати минут. Напиток принимают до четырех раз в день (по половине стакана за раз).
Хорошо помогает чай из зимолюбки. Траву часто используют чтобы лечить инфекционные поражения органов мочеполовой системы. Две чайные ложки заливают двумя стаканами горячей воды, а затем настаивают на протяжении тридцати минут. Напиток принимают до четырех раз в день (по половине стакана за раз).
Согласно многочисленным отзывам пациентов, народные методы хорошо зарекомендовали себя в лечении лучевого цистита.
Но они являются лишь частью терапии и использовать их следует только с разрешения врача.
Но если симптомы продолжают прогрессировать, необходимо проведение операции. Хирургические манипуляции могут осуществляться в два способа. Первый метод предусматривает прижигание образовавшихся дефектов на слизистой оболочке. Второй — полное удаление мочевого пузыря.
Возможные осложнения и меры профилактики
Заболевание требует незамедлительного лечения. В противном случае запущенные стадии грозят пациенту серьезными осложнениями.
На внутренних стенках органа появляются очень крупные язвенные поражения и рубцы. У представительниц женского пола могут возникнуть мочеполовые свищи.
Профилактика основана на регулярных эндоскопических исследованиях. Пациент должен тщательно выполнять все рекомендации врача и лечиться, следуя прописанному курсу. Еще одним условием является соблюдение правильного образа жизни. Это здоровая пища, исключение вредных привычек, оптимальный режим дня.
Лучевой цистит

Лучевой цистит – это реакция тканей мочевого пузыря на ионизирующее облучение, проводимое в рамках лечения злокачественных опухолей малого таза. Симптомы зависят от полученной лучевой нагрузки, варьируются от незначительного дискомфорта при мочеиспускании, частых позывов и микрогематурии до выраженных болей, появления рецидивирующего кровотечения, угрожающего жизни. Диагноз подтверждают с помощью общего анализа мочи, цистоскопии. Лечение пострадиационного цистита определяется степенью выраженности поражения, может быть консервативным или оперативным с выполнением цистэктомии, решением вопроса с отведением мочи.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы лучевого цистита
- Осложнения
- Диагностика
- Лечение лучевого цистита
- Медикаментозное лечение
- Инстилляции в мочевой пузырь
- Хирургическое лечение
- Физиотерапия
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Лучевой цистит регистрируют у 5-21% пациентов как осложнение лучевой терапии. Наиболее часто симптомы появляются после лечения рака мочевого пузыря (18%), простаты (14%), шейки матки (5%). Патология развивается в среднем через 32 недели после лечения, у мужчин чаще, чем у женщин (2,8:1). Конформная лучевая терапия, брахитерапия сопряжены с меньшей вероятностью возникновения пострадиационного цистита по сравнению с обычной. Но даже при таком лечении случайное облучение близлежащих тканей неизбежно из-за проникновения новообразования в окружающие органы или из-за близости рака к соседним структурам таза.

Причины
Во время лучевой терапии происходит передача энергии ионизирующего излучения молекулам опухолевых клеток и тканям соседних органов, в частности – мочевому пузырю, прямой кишке. В результате альтерации нарушается трофика, кровоснабжение, позднее развиваются фиброзно-склерозирующие изменения. Пострадиационный цистит вызывает прохождение лучевой терапии по поводу опухолей:
- предстательной железы;
- влагалища, матки, ее шейки, яичников;
- мочевого пузыря;
- толстой, прямой кишки.
Определенное значение имеют локализация новообразования, стадия болезни, ежедневная и суммарная доза облучения (количество сеансов), тип лучевой терапии. К способствующим циститу факторам относятся:
- общее снижение иммунной реактивности организма на фоне злокачественного новообразования;
- выполненное оперативное вмешательство, например, трансуретральная резекция (ТУР) простаты или стенки пузыря с опухолью;
- одновременное прохождение химиотерапии;
- урологические заболевания: сопутствующий воспалительный процесс, цистолитиаз, дивертикулы;
- патологии, предрасполагающие к плохому заживлению, локальной ишемии: СПИД, сахарный диабет, болезни сосудов;
- ожирение (ИМТ >30 кг/м2);
- проведение гормонального лечения по поводу рака простаты;
- хроническая никотиновая интоксикация (≥1 пачки в день).
Патогенез
Радиация взаимодействует с внутриклеточной жидкостью, в результате высвобождаются свободные радикалы, нарушающие синтез ДНК, что приводит к гибели клеток. На фоне терапии повреждаются мембраны как раковых, так и здоровых клеток, изменения затрагивают сосуды. Субэндотелиальная пролиферация, отек постепенно истощают кровоснабжение облученной зоны. Неоваскуляризация, неадекватная регенерация провоцируют формирование хрупких поверхностных сосудов, ответственных за макрогематурию при геморрагическом цистите.
Отложение коллагена запускает процессы рубцевания, способствует дальнейшей облитерации кровеносных сосудов, вследствие чего развивается гипоксия, некроз. В мочевом пузыре на фоне ишемии слизистой оболочки повреждается уротелий, что вызывает подслизистый фиброз, поскольку субэпителиальные ткани подвергаются едкому воздействию мочи. Образование язв, поражение нервов, пострадиационный фиброз обеспечивают появление развернутой клинической симптоматики.
Классификация
Лучевой цистит может быть ранним, возникающим в течение 4 недель или 6-12 месяцев после терапии, и поздним, с появлением симптомов спустя год или позже. Выделяют острое и хроническое течение пострадиационного воспаления. Специалисты в сфере онкоурологии используют в работе специальную шкалу для оценки степени выраженности изменений мочевого пузыря, подвергшегося лучевому воздействию:
- 1 степень подразумевает незначительную эпителиальную атрофию и расширение сосудов, обнаружение единичных эритроцитов в моче. Клинические проявления чаще отсутствуют.
- 2 степень характеризуется обнаружением множественных телеангиэктазий, эпизодами макрогематурии. Мочеиспускание учащено, появляются жалобы на недержание урины.
- 3 степень представлена видоизменением сосудов по всей поверхности, формированием микроциста (уменьшением емкости органа), стойким недержанием мочи, изнурительными позывами на мочевыделение до 40 эпизодов в сутки, включая ноктурию, рецидивирующей макрогематурией.
- 4 степень при цистоскопии обнаруживаются участки некротизации, признаки тотального геморрагического цистита с участками петехий, емкость пузыря при тугом наполнении менее 100 мл, отмечается полная утрата контроля над мочевыделением, требующая вспомогательных мер (катетеризации или цистэктомии). В моче постоянно присутствует кровь, белок, слущенный эпителий.
- 5 степень наиболее неблагоприятна в прогностическом плане, гематурия приводит к развитию угрожающей жизни анемии, формированию свищей. Определяется максимально выраженный болевой синдром, высокий риск летального исхода.
Симптомы лучевого цистита
Сразу или через несколько недель после одномоментного получения значительной дозы радиации развивается острый воспалительный процесс. Как правило, ранний цистит является самоограниченным, симптомы аналогичны острому инфекционному воспалению, включают рези при учащенном мочеиспускании и после, боли внизу живота, ургентные позывы на мочевыделение. Может присутствовать кровь в моче, но более типична микрогематурия. Отмечается хороший ответ на терапию.
Лучевой цистит, возникший спустя несколько месяцев либо лет после лечения, может проявляться постоянной дизурией, сильной болью, позывами к мочеиспусканию через каждые 10-15 минут из-за формирования микроциста, выделением урины с кровью, стойкой инконтиненцией. Макрогематурия приобретает рецидивирующий характер, обнаруживается значительная кровопотеря. Повышение температуры свидетельствует о вторичном бактериальном инфицировании.
Осложнения
Лучевой цистит осложняется присоединением инфекции с развитием бактериального воспалительного процесса в почках (пиелонефрит в 20%), прогрессирующим уменьшением емкости или рубцовым сморщиванием органа и неоплазией (менее 2%), образованием свища (2%), контрактуры шейки (3-5%). При выраженном пострадиационном воспалении возникает некупируемый хронический болевой синдром, значительно ухудшающий качество жизни.
Кровотечению из видоизмененных сосудов (геморрагический цистит в 3-5%) нередко сопутствует анемия, иногда частота и выраженность кровотечения настолько значительна, что требуется проведение цистэктомии, поскольку неоднократные коагуляции лишь усугубляют фиброзно-склеротический процесс. Гематурия может сопровождаться образованием сгустков, которые приводят к острой задержке мочеиспускания за счет гемотампонады уретры.
Диагностика
Прохождение лечения с использованием ионизирующего облучения с отсроченным появлением типичных жалоб – основной критерий, на основании которого врач-уролог выставляет предварительный диагноз лучевого цистита. Учитывая то, что данные симптомы могут свидетельствовать о ряде других патологических процессов, показано прохождение углубленного клинико-урологического обследования, которое включает:
- Лабораторные анализы. В ОАМ обнаруживают микро- или макрогематурию, белок, эпителий, иногда бактерии, лейкоциты. Бакпосев производят для исключения инфекции мочевыводящих путей. Цитология мочи обоснована при подозрении на рак мочевого пузыря. В результатах анализа крови обращают внимание на гемоглобин, гематокрит, уровень тромбоцитов. Коагулограмма позволяет исключить нарушения в работе свертывающей системы.
- Инструментальную диагностику. Основным исследованием является цистоскопия, которая позволяет исключить другие причины жалоб, например, камень или мочепузырную опухоль. Типичная картина – множественные телеангиэктазии на фоне отечной слизистой, на продвинутой стадии – множественные эрозии. Прочие методы визуализации (МРТ, КТ, экскреторную урографию) назначают для исключения свищей, других причин гематурии.
- Биопсию стенки пузыря. Морфологическое исследование проводят после получения неоднозначных результатов УЗИ, цистоскопии и КТ или МРТ при высокой вероятности опухолевого процесса. Перед выполнением биопсии учитывают потенциальный риск кровотечения из поверхностных сосудов в результате травматизации.
Дифференциацию осуществляют между уроцистолитиазом, распространением опухоли из малого таза в пузырь, прогрессированием рака, сопровождающегося кровотечением, болевым синдромом. КТ и МРТ становятся основными диагностическими процедурами в данной клинической ситуации.
Лечение лучевого цистита
Терапевтические мероприятия зависят от выраженности процесса, в каждом случае определяются индивидуально. Первая и вторая степени цистита после облучения требуют активной тактики только при наличии жалоб. Цистэктомия рассматривается как крайний вариант для лечения постлучевого цистита, выполняется при безуспешности консервативной терапии.
Медикаментозное лечение
Радиационно-индуцированная гематурия может быть легкой или опасной для жизни, во втором случае прибегают к реанимационным мероприятиям, переливанию компонентов крови. Перечень препаратов для лечения включает:
- антихолинергические средства;
- обезболивающие агенты;
- фибринолитики;
- лекарства, улучшающие кровообращение;
- альфа-1-адреноблокаторы.
Инстилляции в мочевой пузырь
Вливание растворов – следующий этап лечения при неэффективности пероральной терапии лучевого цистита и налаженной системы орошения. Используют следующие препараты:
- Гиалуроновая кислота. Мукополисахарид, присутствующий в соединительной и эпителиальной тканях, ингибирует образование иммунных комплексов, нейтрализует функции нейтрофилов при регуляции пролиферации фибробластов, эндотелиальных клеток. Аналогичным действием обладает хондроитин-сульфат.
- Аминокапроновая кислота. Стабилизирует процесс свертывания крови путем фибринолиза.
- Формалин. 1% раствор является тканевым фиксатором, который денатурирует поверхностный слой уротелия, обеспечивая гемостаз. Лечение сопровождается сильной болью, что требует назначения анальгетиков. Высок риск побочных эффектов.
- Соли алюминия. 1% сульфат алюминия-аммония или сульфат алюминия-калия вызывают осаждение белка на поверхности клеток и в интерстициальных пространствах, что позволяет прекратить кровоточивость.
- Плацентарный экстракт. Эффективен в эпителизации эрозий, язв.
Хирургическое лечение
Если консервативная терапия и внутрипузырные инстилляции не могут остановить кровотечение, прибегают к различным эндоскопическим или чрескожным вмешательствам. Цистоскопия с фульгурацией проблемных участков, эвакуация кровяного сгустка, выполнение электрокоагуляции являются разумными шагами в дальнейшей тактике. Виды вмешательств при лучевом цистите:
- Введение ботулинического токсина А. Препарат вводится в стенку мочевого пузыря при отсутствии эффекта от антихолинергических средств. Лечение направлено на увеличение емкости пузыря, снижение частоты мочеиспускания, купирование ургентных позывов.
- Наложение чрескожного нефростомического дренажа. Отведение мочи из ЧЛС почек способствует регенерации уротелия нижних отделов мочевого тракта. Через 3-6 месяцев восстанавливают анатомически правильный отток урины.
- Эндоскопическая склеротерапия. Введение склерозанта в кровоточащие области эффективно не в 100% случаев, но у большинства пациентов с трудноизлечимым геморрагическим циститом обеспечивает снижение выраженности симптоматики, гемостаз.
- Эмболизация сосудов. Помогает остановить кровотечение при рефрактерном пострадиационном геморрагическом цистите.
- Паллиативная цистэктомия. Органоуносящая операция показана при рецидивирующей гематурии при безуспешности всех видов лечения, формировании свища, микроцисте (объем менее 200 мл) с изнуряющими позывами на мочеиспускание, стойком болевом синдроме. Урину отводят путем создания кондуита толстой кишки или выполнения двусторонней транскутанеостомии.
Физиотерапия
Гипербарическая кислородная терапия (оксигенация) способствует нормализации ангиогенеза, мобилизации стволовых клеток, остановке кровотечения за счет активации процессов фибринолиза, разрешению ишемии. Используется как дополнительный способ лечения лучевого цистита. Проведение оксигенобаротерапии не имеет каких-либо неблагоприятных последствий.
Прогноз и профилактика
Лучевой цистит, развившийся через 4-6 недель от начала сеансов ЛТ, имеет более благоприятный прогноз. Улучшение наступает примерно через 1,5 месяца, но у 5-20% процесс переходит в стойкую форму с рецидивирующими клиническими проявлениями через несколько месяцев или даже 10-20 лет. Хронические формы менее благоприятны.
Профилактика подразумевает выбор типа лучевой терапии с максимальным воздействием на опухоль, но не на соседние ткани, выполнение инстилляций на основе гиалуроновой кислоты с превентивной целью, прием растительных диуретиков. Исследования показали уменьшение симптомов цистита при использовании добавок, содержащих клюквенный экстракт.
Цистит после лучевой терапии: диагностика и лечение
Лечение онкологических заболеваний требует комплексного подхода, состоящего из оперативного удаления узла, последующей лучевой и химиотерапии. Под влиянием целенаправленного рентгеновского излучения на область малого таза при раке мочевого пузыря, матки, предстательной железы, прямой кишки, метастазах в костях возникают закономерные изменения. В первую очередь это касается самого мочевого пузыря.
- Как развивается лучевой цистит?
- Признаки лучевого цистита
- Диагностика
- Способы лечения лучевого цистита
- Последствия
- Заключение
Как развивается лучевой цистит?
Лучевая форма цистита относится к неинфекционным патологиям, потому что провоцирующий фактор не микроорганизмы, а ионизирующее излучение.
Во время специализированного лечения онкологии отмечается снижение защитных свойств организма в целом. Поэтому лучевой цистит часто сопряжен с инфекционным поражением. Развитие радиационного воспаления мочевого пузыря проходит несколько последовательных стадий:
- Отек и утолщение слизистой оболочки.
- Недостаточность локального кровоснабжения за счет сосудистых повреждений.
- Трансформация стенки с преобладанием фиброзного компонента.
- Формирование эрозий и участков некротической перестройки.
Постлучевой цистит возникает в ранний период после лечения (до 1 года) и в момент отдаленных последствий (более 1 года).

Признаки лучевого цистита
Радиационный цистит характеризуется определенными симптомами. Одни возникают непосредственно после терапии, другие – спустя год.
| Ранние (неспецифические) симптомы | Поздние проявления |
|---|---|
| · учащенное и болезненное мочеиспускание;
· боль в нижней части живота; · возникновение сгустков крови в моче или окрашивание в розоватый оттенок. |
· при присоединении пиелонефрита добавляется боль в поясничном отделе позвоночника;
· если сформировался свищ между влагалищем и мочевым пузырем, то в моче отмечаются пузырьки воздуха (пневматурия); · свищевое соединение прямой кишки и мочевого пузыря провоцирует появление примесей кала в моче (фекалурия). |
С помощью специальной шкалы (RTOG) выставляют степень выраженности цистита:
- 1 степень: нерезко выраженные атрофические изменения стенки, микрогематурия, единичные расширенные сосуды;
- 2 степень: частое мочеиспускание, осложненное недержанием, множественные расширенные сосуды, эпизодически возникающая макрогематурия;
- 3 степень: постоянное недержание мочи, позывы к мочеиспусканию достигают 40 раз в день, объем мочевого пузыря уменьшен до 150 мл, макрогематурия;
- 4 степень: некротическое и свищевое перерождение стенки, геморрагическая форма цистита; недержание требует оперативного вмешательства в виде установки урологического катетера;
- 5 степень: смертельный исход.
Для предупреждения тяжелых осложнений необходимо начинать лечение на ранних этапах радиационного цистита. Для этого важны дополнительные манипуляции, позволяющие подтвердить степень нарушений.

Диагностика
В диагностическом плане принято использовать несколько подходов:
- Сбор анамнеза. Выяснение причин, момент обнаружения первых признаков, наличие сопутствующей патологии. В отношении постлучевой формы необходимо дополнительно изучить анамнез заболевания – количество циклов лучевой терапии, наличие химиотерапии, время от последней манипуляции.
- Лабораторная диагностика – общий анализ мочи и микробиологический посев. В первом случае определяется лейкоцитурия (обнаружение лейкоцитов свыше нормы), гематурия (выявление эритроцитов). В норме они должны отсутствовать. Повышение количество лейкоцитов свидетельствует о воспалении, эритроцитов – нарушение целостности слизистой оболочки мочевого пузыря. Микробиологический посев потребуется для составления схемы лечения антибиотиками.
- Дополнительные инструментальные исследования. Они предназначены для оценки просвета пузыря, исключения провоцирующих факторов, которые усиливают клиническую симптоматику – камни, опухолевые образования, дивертикулы (мешковидные расширения стенки). В этом отношении помогает цистоскопия, магнитно-резонансная томография (МРТ) или ультразвук (УЗИ) малого таза. Компьютерная томография проводится с введением контрастирующего вещества, а также сопровождается дополнительной лучевой нагрузкой. Поэтому онкологи предпочитают ее назначать только при наличии объективных противопоказаний к МРТ. При этом цистоскопия может использоваться не только в диагностическом плане, но и целью инвазивного вмешательства – удаления сгустков крови, мелких конкрементов (камней).
На основании полученных данных уролог и онколог составляют схему коррекции, позволяющую минимизировать симптоматику, не нагружая ослабленный организм.

Способы лечения лучевого цистита
Терапия предполагает консервативное ведение пациента, в случае отсутствия должного положительного эффекта – решается вопрос об оперативном вмешательстве.
Медикаменты, используемые при лучевом цистите:
- антибиотики (после проведения микробиологического посева для уточнения чувствительности);
- спазмолитические и обезболивающие препараты, назначаемые при выраженном болевом синдроме;
- антихолинэргические вещества, купирующие позывы;
- витамины группы В, свечи с Метилурацилом для усиления процессов репарации (восстановления);
- иммуномодуляторы для улучшения защитных свойств организма.
Операция назначается, если в промежутке от 3 до 6 месяцев отсутствует динамика, уменьшение симптоматики, образуются свищи, язвенные дефекты. В хирургической практике используются:
- Коагуляция язвенных дефектов.
- Склеротерапия под контролем эндоскопа.
- Катетеризация через мочеиспускательный канал или переднюю брюшную стенку.
- Резекция мочевого пузыря (цистэктомия) с последующей тонкокишечной пластикой или выведением внешнего мочеприемника.
Операции сопряжены с риском, поэтому первоначально применяют консервативный вариант лечения.

Последствия
Выраженность последствий определяется:
- объемом и локализацией поражения;
- длительностью лучевой терапии;
- общим количеством поглощенной дозы облучения в ходе всего лечения.
Рассматривают несколько возможных вариантов постлучевых осложнений:
- формирование свищевого хода (прямокишечно-пузырный, влагалищно-пузырный, маточно-пузырный);
- геморрагический вид цистита;
- стойкое сужение внутреннего отверстия мочеиспускательного канала (область шейки);
- присоединение гнойного компонента, приводящего к расплавлению тканей.
На фоне массивного поражения стенки пузыря усиливаются диспепсические расстройства – боли, учащение позывов, недержание. Возможно образование нейрогенного мочевого пузыря с отсутствием нервной стимуляции органа.
Заключение
Прогноз лучевого (радиационного) цистита зависит от стадии. Чем позднее назначено специфическое лечение, тем выше вероятность образования тяжелых органических последствий.
Особенности лучевого цистита
Лучевой цистит — воспаление мочевого пузыря, вызванное прохождением лучевой терапии. В большинстве случаев при данном заболевании возникают глубокие поражения тканей мочевого пузыря. Это осложняет лечение. В терапии лучевого цистита широко используются антибактериальные препараты, внутриполостные инстилляции, спазмолитические средства. В тяжелых случаях проводится оперативное вмешательство.
Строение мочевого пузыря
Мочевой пузырь — орган, который отвечает за функцию накопления и вывода мочи. Его вместимость в среднем составляет 250–500 мл.
Находится орган в малом тазу. Он отделен от лобкового симфиза слоем рыхлой сетчатки. Задняя стенка его у мужчин примыкает к прямому кишечнику, семенным пузырькам и ампулам семявыводящих протоков. Дно прилегает к простате. У женщин задняя стенка органа находится рядом со стенкой шейки матки. Дно соприкасается с мочеполовой диафрагмой. Боковые стенки органа у всех людей находятся на границе с мышцей, которая поднимает задний проход.
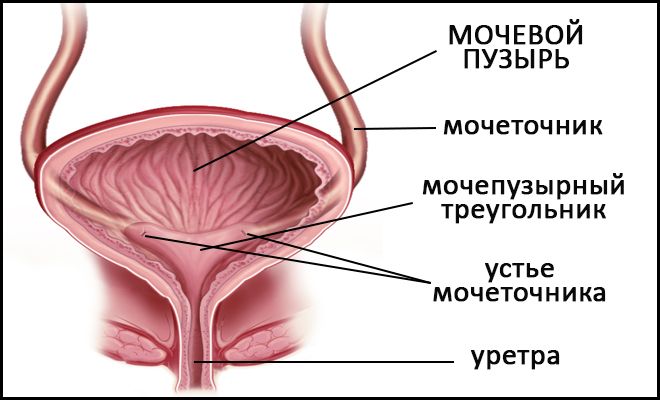
Стенки мочевого пузыря имеют слизистую оболочку, подслизистый слой, мышцы и адвентицию. Из-за особенностей строения мочевой пузырь подвержен проникновению внутрь него различных инфекций, которые могут вызывать воспаление.
Появление воспалительного процесса провоцирует не только инфекция, но и другие факторы: механические повреждения, ионизирующее облучение. Под воздействием последнего возникает лучевой цистит. Он наблюдается почти у всех пациентов, которые проходят радиационную терапию рака.
Симптомы
У лучевого цистита симптомы почти такие же, как и у других видов этого заболевания. Главным признаком является наличие болей. Они сопровождают каждое мочеиспускание. Больной может заметить присутствие крови в моче. Часто ощущается боль внизу живота.
Различают 5 основных видов лучевых повреждений органа. Для каждого из них характерны свои симптомы.
- Телеангиоэктазия мочевого пузыря. Она характеризуется частым мочеиспусканием и наличием крови в моче, как и при геморрагическом цистите. При выполнении цистоскопии видны участки кровоизлияний, расширенные и извитые сосуды.
- Катаральный цистит. Его симптомом является учащенное мочеиспускание, сопровождающееся болью. При проведении цистоскопии наблюдается уменьшение емкости мочевого пузыря до 150 мл.
- Лучевые язвы мочевого пузыря. Это состояние характеризуется учащенным мочеиспусканием с болью, наличием в моче кровяных выделений, «хлопьев», «песка». Анализы мочи могут показывать присутствие солей кальция. При проведении цистоскопии в органе наблюдаются язвы.
- Инкрустирующий цистит. Эта форма лучевого цистита имеет такие же симптомы, как и предыдущая. При этом емкость органа может быть снижена до 100 мл.
- «Псевдорак». В данном случае происходят изменения мочевого пузыря, которые напоминают рак.
Клинические проявления повреждения органа с момента окончания радиотерапии обычно наблюдаются в срок от 3 до 48 месяцев.
В большинстве случаев заболевание начинает себя проявлять в течение первого года после окончания курса радиационной терапии.
У больных с осложненными формами постлучевого цистита наблюдается глубокое и обширное поражение мочевого пузыря. Воспалительные процессы при этом протекают агрессивно.
Причины
Причиной появления заболевания является недостаточная защита здоровых тканей во время проведения радиационной терапии, неправильная техника лечения, повышенная чувствительность органов к излучению. Поэтому врачи, проводящие радиотерапию, должны знать, как предупредить появление осложнений у пациента, и использовать для этого защитные средства.
Необходимо уведомить пациента, проходящего лечение, о возможных последствиях.
Под влиянием радиации нарушаются кровоснабжение, восстановление тканей. В стенках органа появляются язвы. Радиотерапия снижает иммунитет и естественную защиту слизистой оболочки. В результате этого бактерии, грибки и вирусы легко проникают в орган и приводят к возникновению воспаления.
Диагностика
Существует несколько способов диагностики заболевания:
- Анализ мочи. Он показывает количество лейкоцитов.
- Анализ крови.
- Цистоскопия.
- Биопсия.
- Рентгенодиагностика.
- Урофлоуметрия.
- Посев мочи.
При постановке диагноза специалист ориентируется и на наличие характерных жалоб у пациента.
Лечение
Лечение лучевого цистита осложнено тем, что патология характеризуется глубокими изменениями тканей органа. Лекарственные препараты могут не давать должного эффекта. Так что основная цель терапии сводится к укреплению иммунитета. Как лечить заболевание, должен решать только врач.
Лечение дома
Можно лечиться дома, но под контролем врача. Если у вас развился цистит после лучевой терапии, лечить его самостоятельно не рекомендуется. Это может привести к опасным осложнениям.
В лечении данного заболевания широко применяются противомикробные лекарства. Дозу для каждого пациента определяет врач.
Лечение заболевания у девушек и женщин имеет некоторые особенности. Они связаны с анатомическим строением женского организма. Лучевой цистит лечится у женщин с помощью таких препаратов, как вагинальные свечи, например Метилурацил. Представители сильного пола меньше подвержены лучевому циститу, лечение его у мужчин проводится преимущественно антибиотиками.
Для устранения неприятных симптомов применяют спазмолитики. В комплексном лечении могут быть использованы и народные средства, например настои лекарственных трав, пшена. Они способствуют более быстрому выведению инфекции. Допускается применение и растительных препаратов, которые оказывают противовоспалительное действие. Хорошо помогают таблетки Уролесан, Цистон. Они дают быстрое облегчение.

При лечении в домашних условиях следует периодически делать контрольные обследования.
Лечение в больнице
Помимо приема лекарств лечебные мероприятия могут включать внутриполостные инстилляции. Внутрь мочевого пузыря вводятся препараты серебра, они прижигают ранки и стимулируют регенерацию пораженных тканей.
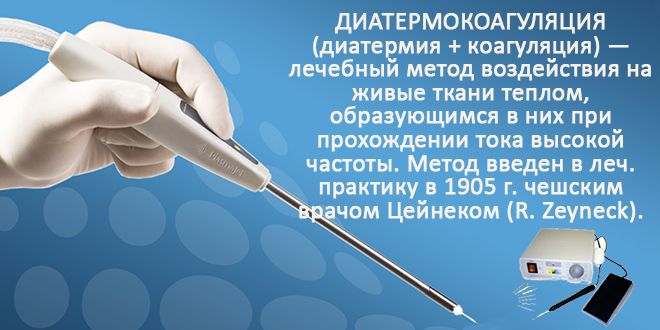
Если консервативным способом вылечить заболевание не удалось, используется хирургическое вмешательство. Оно может быть выполнено 2 способами:
- Диатермокоагуляция — прижигание язв.
- Удаление мочевого пузыря.
Хирургическое лечение мочевого пузыря, по данным научных исследований, обычно сопровождается осложнениями. Поэтому оно используется только в крайних случаях на поздних стадиях заболевания. Резекция мочевого пузыря приводит к инвалидности.
Методы лечения
При постлучевом цистите лечение проводится с помощью следующих методов:
- Лекарственных препаратов.
- Внутриполостных инстилляций.
- Симптоматической терапии.
- Фитотерапии.
- Хирургических вмешательств.
Какие лекарства для лечения использовать, сколько должно продолжаться лечение — может решать только врач.
Возможные осложнения
К осложнениям заболевания относят обильные кровотечения, задержку мочи, перфорацию стенок мочевого пузыря, влагалищные свищи, рубцовые поражения тканей органа и изменение его эластичности.
Хроническая форма
Заболевание чаще всего имеет хроническую форму. Ведь сеансы радиационной терапии проводятся часто, а ткани органа не успевают быстро восстанавливаться. Хроническое воспаление характеризуется чередованием периодов обострения и ремиссий.

Профилактические рекомендации
Поскольку воспаление мочевого пузыря вызывает радиационная терапия, то главным методом профилактики является предупреждение развития рака. Каждому человеку необходимо периодически проходить диагностику для выявления злокачественных патологий.
Для профилактики рака рекомендуется отказаться от алкоголя и курения, нормализовать питание. Большое значение имеет соблюдение режима дня.
Для того чтобы предотвратить воспаление мочевого пузыря во время проведения радиотерапии, орган защищают специальной ширмой. Пациентам, которые получают радиационное лечение, выполняют периодические эндоскопические исследования мочевого пузыря.
Всегда проще предупредить появление патологии при проведении радиотерапии, чем потом лечить воспаление.
Статистика заболевания
Согласно статистическим данным, лучевой цистит возникает в 18% случаев после проведений радиотерапии.
Лучевой цистит
Лучевой цистит — это специфическое поражение мочевого пузыря, возникающее в ответ на воздействие ионизирующего излучения на область малого таза.
- Классификация лучевых циститов
- Симптомы лучевого цистита
- Диагностика лучевого цистита
- Методы лечения лучевого цистита
- Хронический лучевой цистит
- Профилактика
- Прогноз
Лучевая терапия является одним из основных методов лечения рака органов малого таза. При отсутствии регионарных метастазов она позволяет добиться полной или частичной регрессии опухоли более чем у 70% пациентов. При этом продолжительность жизни таких больных остается достаточно высокой.
Однако радиация действует не только на злокачественные клетки. В зону риска попадают ткани с высокой пролиферативной активностью, в частности, мочевой пузырь. Его слизистая отличается высокой чувствительностью к действию ионизирующего излучения, в результате чего возникает нарушение его тканевой структуры, кровоснабжения и иннервации, и, как следствие, развивается воспаление, кровотечения и изъязвления. Основные механизмы, лежащие в основе развития лучевого цистита следующие:
- Некротизирующие повреждения эпителия.
- Воспалительные реакции.
- Повреждение кровеносных сосудов, нарушение трофики и развитие ишемии.
- Присоединение бактериальной инфекции.
Чаще всего лучевые повреждения возникают при дистанционной терапии, когда невозможно защитить нецелевые органы. При брахитерапии такие осложнения возникают редко.
Классификация лучевых циститов
В зависимости от сроков возникновения симптоматики, выделяют следующие виды лучевого цистита:
- Острый лучевой цистит — развивается либо во время проведения ЛТ, либо в ближайшее время после ее окончания (до 100 дней).
- Хронический лучевой цистит. При нем симптомы возникают более, чем через 3 месяца после окончания лучевой терапии. У некоторых пациентов заболевание может обнаружиться даже через десятки лет после окончания лечения.
В зависимости от морфологических изменений выделяют:
- Телеангиоэктазии мочевого пузыря. При этом виде лучевого цистита возникают повреждения кровеносных сосудов. Они расширяются, сливаются между собой и образуют кровоточащие конгломераты.
- Катаральный цистит — при нем превалируют воспалительные процессы. Стенка мочевого пузыря отечна, гиперемирована, могут присутствовать единичные язвы и телеангиоэктазии.
- Лучевые язвы. Основным патологическим процессом является образование язв в стенке мочевого пузыря. Они имеют расширенные кровеносные сосуды, часть их поверхности может быть инкрустирована солями мочевой кислоты, фибрином или конкрементами.
- Инкрустирующий цистит — клинически и морфологически сходен с язвенным.
- Псевдорак — на месте лучевых повреждений образуется новообразование на широком основании. Его поверхность может быть покрыта фибринозным налетом или кристаллами солей. Необходима биопсия для дифдиагностики злокачественных процессов.
Симптомы лучевого цистита
- Учащенное мочеиспускание, в ряде случаев может доходить до 40 раз в сутки.
- Наличие примесей крови в моче. В ряде случаев это макрогематурия с появлением кровяных сгустков.
- Наличие патологических примесей в моче: «песок», соли, хлопья, слизь.
- Боли и рези во время мочеиспускания.
- Боли и рези внизу живота, в области лона.
Диагностика лучевого цистита
Диагностика лучевого цистита должна быть комплексной и включать следующие элементы:
- Цистоскопия — эндоскопическое исследование мочевого пузыря. Оно позволяет рассмотреть стенку мочевого пузыря и дифференцировать вид лучевого поражения и оценить его степень.
- Уродинамические исследования позволяют оценить функцию мочевого пузыря и сфинктера уретры. С этой целью проводят урофлуориметрию, цистометрию наполнения, электромиографию и другие тесты.
- Биопсия. Исследование фрагмента ткани стенки мочевого пузыря позволит провести дифференциальную диагностику лучевого цистита. Особенно это актуально при псевдораке.
Методы лечения лучевого цистита
Лечение лучевых повреждений мочевого пузыря требует комплексного подхода и включает следующие мероприятия.
Медикаментозная терапия
Назначаются обезболивающие и противовоспалительные препараты. Для предотвращения развития бактериальных осложнений применяются антибиотики. При длительных кровотечениях может развиться декомпенсация системы гемостаза (кровесвертывающей системы). Чтобы это предотвратить, назначают гемостатики — аминокапроновую кислоту, викасол и др. При развитии анемии применяют препараты железа.
Инстилляции
Инстилляция — это введение лекарственных препаратов непосредственно в полость органа, в нашем случае в мочевой пузырь. При лучевых циститах проводят инстилляции антисептиков, протеолитических и противовоспалительных препаратов, а также лекарственных средств, которые стимулируют регенерацию тканей.
Хирургическое лечение
Хирургическое лечение проводится при осложненных формах лучевых циститов. С помощью эндоскопической хирургии производят коагуляцию кровоточащих сосудов и телеангиоэктазий, также возможно удаление патологических сращений, инкрустраций и камней. Также хирургическое вмешательство требуется при образовании свищей.
Хронический лучевой цистит
Хронические лучевые циститы возникают не ранее, чем через 3 месяца после окончания лучевой терапии. Они сложнее поддаются лечению, склонны к упорным рецидивам и могут приводить к уменьшению емкости мочевого пузыря. Для борьбы с этой проблемой применяются лечебно-диагностическую процедуру под названием гидродистензия. Ее суть заключается в заполнении мочевого пузыря большим объемом жидкости под контролем давления. Это позволит увеличить
объем органа и устранить императивные позывы на мочеиспускание.
Профилактика
Самым действенным методом профилактики лучевого цистита является тщательное планирование полей облучения, таким образом, чтобы нецелевые ткани в них не попадали. Наилучшие результаты в этом плане показывает брахитерапия, которая позволяет подвести максимальную дозу непосредственно к опухоли.
Прогноз
Прогноз лучевого цистита зависит не только от тяжести симптомов, но и от сроков их развития. Наиболее благоприятно протекают острые лучевые реакции, которые развиваются в ближайшие 3 месяца после окончания радиолечения. При хронических постлучевых циститах могут развиться стойкие нарушения, требующие хирургического вмешательства.
Цены на лечение лучевых циститов определяются тяжестью патологии. При легких формах достаточно медикаментозной терапии и инстилляций. При тяжелых процессах может понадобиться эндоскопическое вмешательство и даже проведение хирургических операций.
У врачей Европейской клиники имеется большой опыт лечения рака мочевого пузыря, в том числе такого осложнения, как лучевой цистит. Это позволяет в каждом конкретном случае достигать максимально возможных результатов.
