
Особенности лечения обструктивного бронхита у взрослых народными средствами

Большинство заболеваний, сопровождающихся воспалением, можно лечить настоями и отварами трав.
Народными средствами возможно и лечение обструктивного бронхита, который проявляется кашлем и затрудненным дыханием.
Но к такой терапии следует подходить с осторожностью, потому как при несоблюдении рекомендаций и противопоказаний можно усугубить ситуацию.
Что такое обструктивный бронхит
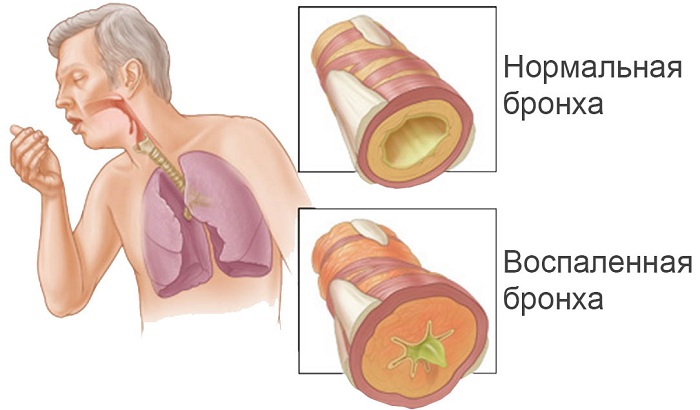
Под обструктивным бронхитом понимают диффузное воспаление бронхов – воздухоносных путей дыхательной системы. Заболевание сопровождается спазмами и нарушением вентиляции легких – больному тяжело дышать, его постоянно беспокоит кашель.
Дыхание при этом свистящее, при кашле отходит мокрота. Без своевременного лечения ситуация осложняется, увеличивается вероятность развития астмы и более тяжелых патологий дыхательной системы.
Обструктивный бронхит у взрослых и детей требует лечения антибиотиками, бронхолитиками и муколитиками. Но можно воспользоваться и народными средствами при наличии противопоказаний для приема лекарственных препаратов.
Методы лечения обструктивного бронхита

После постановки диагноза начинается лечение обструктивного бронхита у взрослых при помощи традиционной терапии или народных средств. Примечательно, что методы могут пересекаться.
Так, ингаляции и массаж проводятся с применением лекарственных препаратов или травяных настоев.
Терапия при бронхите включает:
- применение бронхолитических и спазмолитических лекарственных препаратов. Это необходимо для снятия спазмов, нормализации дыхания;
- как только мокрота начинает отходить, врач прописывает муколитики;
- дополнительно назначаются ингаляции с применением лекарственных или народных средств. Процедуры также положительно влияют на отхождение мокроты;
- чтобы предотвратить ухудшение состояния больного из-за аллергической реакции, ему назначают специальную диету. Запрещено употреблять цитрусовые, помидоры, некоторые ягоды и прочие продукты, в которых содержатся аллергены;
- при развитии бактериальной инфекции назначаются антибиотики.
Если заболевание сопровождается хроническими заболеваниями, больного направляют в стационар для лечения под наблюдением врачей.
Народными средствами обструктивный бронхит можно вылечить только при отсутствии осложнений. Применение отваров и настоев возможно только после консультации с врачом.
Какие бы методы лечения заболевания ни использовались, важно контролировать состояние больного с целью предотвращения осложнений.
Показания к применению народных средств

Лечение бронхита в домашних условиях возможно только после обследования врачом и в соответствии с его рекомендациями.
Это объясняется высоким риском развития аллергии на используемые травы, что при наличии обструктивного бронхита может привести к опасным для жизни осложнениям.
Народные средства для лечения обструктивного бронхита можно применять в следующих случаях:
- незначительное повышение температуры тела – не выше 38-38,5 °C, в противном случае начинается лечение лекарственными препаратами;
- наличие у больного сухого кашля или влажного, сопровождающегося отхождением мокроты;
- одышка при ходьбе или других видах физической активности – симптоматика не должна быть сильно выраженной. В противном случае также обращаются к врачу за назначением лекарственных препаратов;
- наличие сухих и влажных хрипов.
Используют народные средства только при условии, что у больного легкая или средняя степень тяжести заболевания. Во всех других случаях назначается обязательная терапия с применением лекарственных средств, физиотерапии, массажа и ингаляций.
Народные способы лечения обструктивного бронхита
Перед тем как лечить в домашних условиях обструктивный бронхит народными средствами, нужно ознакомиться с методами и рецептами.
Каждый рецепт требует обязательного соблюдения пропорций и рекомендаций по применению во избежание осложнений.
Настои и отвары

Лечение методами нетрадиционной медицины начинают с применения настоев и отваров. Выделяют следующие эффективные народные средства при обструктивном бронхите:
- Настой имбиря. Представленное средство способствует укреплению иммунитета, а также снижает температуру тела, помогает в выведении мокроты. Для приготовления необходимо свежий имбирь с кожурой измельчить на терке и залить в банке кипятком. Настаивать напиток в течение трех часов. После нужно употреблять по 1/3 стакана дважды в день. Лучше делать это при приступах кашля.
- Настой цедры мандарина. Несмотря на тот факт, что мандарин является аллергеном, его применение при обструктивном бронхите в виде настоя разрешено. Используют только сухую кожуру мандарина, которую требуется измельчить в порошок. 2 ст. л. порошка заливают литром кипятка и оставляют для настаивания в течение 6 часов. После пьют по четверти стакана утром натощак и на ночь.
- Молочный отвар с шалфеем. Шалфей можно заготовить самостоятельно или приобрести сухой сбор в аптеке. Литр молока ставят в кастрюле на малый огонь и при закипании добавляют 2 ст. л. шалфея. В течение 5 минут полученную смесь томят на малом огне. Отвар остужается и процеживается. Пьют теплый или уже остывший молочный отвар 4 раза в сутки по несколько глотков.
- Смесь черной редьки с медом. Редьку черную в кожуре необходимо предварительно подготовить. Для этого вырезают в клубне углубление и заливают в него мед – достаточно одной столовой ложки. Углубление закрывают срезанной верхушкой редьки. Оставляют клубень на сутки в холодильнике для образования сока. Принимают сок по столовой ложке трижды в день.
Перед употреблением представленных средств рекомендуется убедиться в отсутствии аллергии на их компоненты.
Шалфей запрещается использовать при лечении обструктивного бронхита во время беременности.
Растирания

Растирания помогут отхождению мокроты. Проводят процедуру с использованием различных средств, чтобы ускорить процесс выздоровления. Предлагаются следующие способы, как вылечить обструктивный бронхит:
- Растирания со сливочным маслом. Небольшой кусочек необходимо разогреть до жидкого состояния и втереть в кожу грудной клетки и спины. Далее требуется накрыть больного полиэтиленовой пленкой на 20 минут. После процедуры принять душ и сразу лечь под одеяло.
- Свиное сало. Кусочек свиного сала растопить на водяной бане, оставить жир остывать до комнатной температуры. Растереть грудную клетку и спину, предварительно нанеся на них смалец. Накрыть полиэтиленом больного и оставить на 15 минут. Смыть жир теплой водой и мылом, лечь после ванны под одеяло.
- Камфорное масло. Средство приобретается в аптеке Перед растиранием наносится на спину и грудь больного человека. Рекомендуется также укрыть больного полиэтиленом на 15-20 минут, а после душа полежать под одеялом.
Растирания применяют осторожно. При наличии повреждений кожных покровов лучше отказаться от этой процедуры. Также растирки запрещены при повышенной температуре тела.
Ингаляции

Ингаляции по праву относят к самым эффективным методам лечения обструктивного бронхита. Все объясняется быстрым проникновением полезных веществ к воспаленным бронхам. Выделяют следующие средства, помогающие в лечении заболевания:
- Эфирные масла. Лучше использовать масло сосны, кедровое, миндальное или персиковое. Для процедуры достаточно вскипятить 2 литра воды, после чего вливают несколько капель масла в кипяток и оставляют на плите еще на 5 минут. Проводят ингаляцию сразу после снятия кастрюли с плиты – необходимо нагнуться над паром, предварительно накрывшись с головой одеялом, и интенсивно дышать в течение 10-15 минут.
- Лекарственные травы. Рекомендуется применение зверобоя, корня солодки, можжевельника или алтея. В литр кипятка добавляют столовую ложку предварительно высушенного и измельченного сбора, после чего отвар кипит в течение 5 минут. Используют в соответствии с приведенной выше инструкцией.
- Картофель. Самый распространенный способ проведения ингаляций. Для процедуры остаточно сварить картошку в мундире и дышать над парами в течение 15-20 минут.
Примечательно, что во время ингаляций у больного усиливается кашель. Беспокоиться по данному поводу не следует, действие процедуры направлено на улучшение отведения мокроты.
Противопоказания и меры предосторожности

При лечении обструктивного бронхита народными средствами необходимо учитывать противопоказания, к которым относят:
- индивидуальную непереносимость используемых компонентов;
- предрасположенность к развитию аллергической реакции;
- сопутствующие заболевания, в особенности патологии органов желудочно-кишечного тракта и верхних дыхательных путей.
К примеру, если обструктивный бронхит осложняется гайморитом, запрещены ингаляции и прочие процедуры. Поэтому перед процедурой нужно проконсультироваться с врачом.
Нарушения запретов могут привести к развитию тяжелых последствий, в том числе анафилактического шока, что чревато смертельным исходом при отсутствии своевременной медицинской помощи.
К мерам предосторожности относят соблюдение рекомендаций в отношении пропорций используемых средств, а также правил проведения определенной процедуры.
Нередко врачи сталкиваются с запущенным обструктивным бронхитом, что объясняется лечением заболевания народными средствами без консультации со специалистом и предварительного обследования.
В заключение
Народные средства при обструктивном бронхите не всегда достаточно эффективны.
Их рекомендуется использовать в качестве вспомогательных методов и при наличии противопоказаний к применению лекарственных препаратов.
Если больной нуждается в лечении медикаментозными средствами, необходимо сначала пройти терапию, а уже потом для полноценного выздоровления применять народные средства.
Осложнения, лечения и симптомы обструктивного бронхита
В периоды межсезонья возрастает риск возникновения простудных заболеваний. Процесс лечения первоначально должен быть направлен не только на уничтожение вируса, но и на предотвращение осложнений. Наиболее распространенным осложнением простуды признан обструктивный бронхит у взрослых и детей.
- Аллергический обструктивный бронхит
- Обструктивный бронхит с астматическим компонентом
- Медикаментозные методы
- Физиотерапевтические способы
- Лечение народными средствами в домашних условиях
Характеристика заболевания
Обструктивный бронхит (обструкция – закупорка) – воспалительное заболевание бронхиального дерева, характеризующееся возникновением малопродуктивного влажного кашля и одышки. Хронический обструктивный бронхит характеризуется длительным течением с периодическими обострениями, в отличие от острого, который после излечения не повторяется.
Бронхит может быть заразен или нет (заразен в случае, если вызван вирусной инфекцией, и нет – если возник в результате воздействия негативных окружающих факторов).
Хронический обструктивный бронхит чаще всего не заразен, острый – в большинстве случаев заразен. Иногда он представлен также бронхообструктивным синдромом, схожим внешними проявлениями с астмой.
Наиболее часто регистрируется заболевание в зонах с прохладным (уровень среднегодовых температур не превышает 17 0С) и влажным климатом. Подобные условия благотворно влияют на развитие и жизнедеятельность патогенных микроорганизмов и вирусов.
Специалисты утверждают, что не только перенесенное простудное заболевание является первопричиной для развития обструкции бронхов. Кроме этого, спровоцировать недуг могут:
- вдыхание угольной, кадмиевой или кремниевой пыли, аммиачных паров и хлора,
- курение. У курильщиков со «стажем» более 15 лет обструктивный бронхит приобретает хронический характер,
 пассивное курение – вдыхание табачного дыма некурящими людьми,
пассивное курение – вдыхание табачного дыма некурящими людьми,- реакция на аллергены и различные загрязняющие вещества,
- вирусные инфекции,
- врожденная нехватка белка, который защищает легкие от воздействия антибактериальных ферментов – альфа-1-антитрипсин (А1АТ),
- генетические особенности. Считается, что у лиц, обладающих второй группой крови вероятность развития обструктивного бронхита значительно выше. Такой же исход предполагается и у людей при отсутствии иммуноглобулина А.
Низкая масса тела при рождении и недоношенность – основания для отнесения детей к группе риска.
Долговременный непрекращающийся кашель (более трех месяцев), частые рецидивы простуд, а также условия при которых происходит вдыхание охлажденного сухого воздуха – признаки, которые являются причиной возникновения подозрения у специалиста и поводом для дальнейшей диагностики.
Симптомы, позволяющие диагностировать развитие у пациента обструктивного бронхита:
- сильный кашель. Отделение мокроты при этом затруднено. Чаще всего регистрируются особенно сильные приступы по утрам,
- снижение аппетита или его отсутствие,
- сложности в засыпании, бессонница,
 сильные головные боли, усиливающиеся, когда пациент лежит,
сильные головные боли, усиливающиеся, когда пациент лежит,- снижение работоспособности,
- повышение потливости и возникновение одышки. Кроме того, осложнение выдоха наблюдается спустя пару дней после начала болезни. На начальных стадиях такие признаки, как одышка и свистящие звуки при дыхании, беспокоят только при физических нагрузках. Трудности с дыханием могут временно пропадать после того, как отойдет мокрота. А сама выраженность симптома зависит от условий среды: содержания влаги в воздухе, температурных колебаний,
- повышенная температура. Стоит учитывать, что данный симптом не всегда наблюдается.
Дальнейшая диагностика обструктивного бронхита предполагает:
- консультацию врача-пульмонолога,
- аускультацию,
- консультацию аллерголога,
- рентген.
Виды бронхиальной обструкции
Заболевание в зависимости от вызывающих его причин может подразделяться на два вида.
Аллергический обструктивный бронхит
Симптоматика бронхита носит временный характер – возникает внезапно и также быстро исчезает. Чаще всего наблюдается во время пыления растений, при высокой степени запыленности в помещении и при контакте с любыми иными аллергенами.
 Прежде, чем разовьется обструкция, пациент может жаловаться на зудящие ощущения в носоглотке, сильный насморк. После чего возникают трудности с дыханием из-за отека бронхиальной слизистой, появляется сильный надсадный кашель. Дыхание сопровождается свистом, усиливающимся в лежачем положении и при физической активности.
Прежде, чем разовьется обструкция, пациент может жаловаться на зудящие ощущения в носоглотке, сильный насморк. После чего возникают трудности с дыханием из-за отека бронхиальной слизистой, появляется сильный надсадный кашель. Дыхание сопровождается свистом, усиливающимся в лежачем положении и при физической активности.
При этом температура больного остается нормальной (при неаллергической природе бронхита происходит ее сильное повышение), а приступы кашля пропадают, как только контакт с аллергеном прекращается.
У малышей бронхит аллергического типа протекает значительно тяжелее. Дети становятся более капризными и нервными, нарушается их сон. Кроме того, наблюдается снижение аппетита или полностью отказ от еды.
Если вовремя не лечить бронхит у ребенка, переход в хроническую стадию неизбежен. Во время этого кашель станет более удушающим, а во время сна тяжелое дыхание будет сопровождаться свистящими звуками. В этом случае потребуется аппаратная диагностика – рентген, чтобы исключить развитие пневмонии.
Обструктивный бронхит с астматическим компонентом
Это заболевание имеет инфекционно-аллергическую природу. Проявляется заболевание приступами сухого сильного кашля, особенно в вечерние часы или среди ночи. Начальный этап астматического бронхита представлен ринитом и сильным повышением температуры тела. У детей отмечается крапивница.
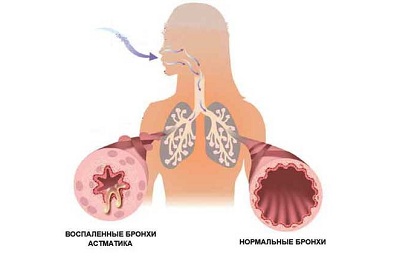 Парой дней позднее начинается отхождение прозрачной или зеленоватой мокроты. Дыхание больного затруднено, часто возникает ощущение удушения.
Парой дней позднее начинается отхождение прозрачной или зеленоватой мокроты. Дыхание больного затруднено, часто возникает ощущение удушения.
Продолжительность заболевания составляет не более 20 дней при интенсивном лечении. Пренебрежение медицинскими рекомендациями может привести к приобретению астмы. Кроме того, обструктивный бронхит у взрослых влечет за собой риск возникновения сердечно-сосудистых патологий.
Обструктивный бронхит, лечение которого имеет свои особенности в зависимости от вида обструкции, требует комплексной терапии.
Лечить его можно и в больнице, и в домашних условиях, однако строго под наблюдением специалиста.
Терапия аллергического типа недуга
Бронхит часто осложняется наличием аллергического компонента. Курс лечения аллергической обструкции бронхов делится на два направления.
Медикаментозные методы
При лечении бронхита применяются антигистаминные препараты преимущественно третьего поколения – Цетрин, Кларитин, Супрастин. Данные лекарства не имеют снотворного действия и не оказывают губительного влияния на печень и кровеносную систему.
 Формы выпуска антигистаминных средств различны: таблетки, сиропы. Применение таких препаратов запрещено для детей, не достигших шестилетнего возраста. Лекарства обладают рядом противопоказаний, от которых при назначении должен отталкиваться специалист. Однако в сложных случаях они могут назначаться и детям.
Формы выпуска антигистаминных средств различны: таблетки, сиропы. Применение таких препаратов запрещено для детей, не достигших шестилетнего возраста. Лекарства обладают рядом противопоказаний, от которых при назначении должен отталкиваться специалист. Однако в сложных случаях они могут назначаться и детям.
Для ускорения вывода из организма токсических веществ рекомендуется употребление активированного угля и порошка Полифепан.
Вылечить удушающий кашель можно путем применения сиропов Лазолван и Амброксол, которые оказывают отхаркивающее действие. Кроме того, применение различных бронхолитиков (например, Беклазон и Атровент) позволит расслабить бронхи, что значительно облегчит дыхание.
 Лечить больного при помощи ингаляций может быть не рекомендовано, если у заболевшего:
Лечить больного при помощи ингаляций может быть не рекомендовано, если у заболевшего:
- температура тела повышена,
- имеется склонность к кровотечениям из носа,
- повышено внутричерепное давление.
Также противопоказаниями являются индивидуальная непереносимость действующего вещества в растворе для ингаляций и заболевания сердечно-сосудистой и дыхательной систем.
Категорически запрещено лечить аллергический бронхит при помощи растираний препаратами от кашля, а также применять в растворах ингаляций эфирные масла, которые сами по себе довольно часто могут являться аллергенами.
Физиотерапевтические способы
Облучение ультрафиолетовыми и ультравысокочастотными лучами, обладающими бактерицидными свойствами, оказывает противовоспалительное действие, ускоряет метаболизм клеток и повышает иммунитет.
Галотерапия позволяет лечить многие заболевания дыхательных путей, в частности, предотвратить обструкцию бронхов, снизить воспаление в них.
Ежедневное проведение дыхательной гимнастики – эффективная профилактическая мера против одышки.
Лечение народными средствами в домашних условиях
Вылечить аллергический бронхит народными средствами можно, однако нужно быть крайне осторожными, ведь любое растение может вызвать у больного аллергическую реакцию, которая на фоне уже имеющейся аллергии может привести к крайне негативным последствиям и стать причиной, вызывающей обострение.
 В домашних условиях наиболее часто применяют народные средства, чтобы ослабить главный признак бронхита – кашель. Это могут быть:
В домашних условиях наиболее часто применяют народные средства, чтобы ослабить главный признак бронхита – кашель. Это могут быть:
- ягоды калины,
- мед,
- корень солодки,
- алоэ,
- чабрец.
Способы лечения астматического обструктивного бронхита
Независимо от того, традиционные или народные способы лечения были выбраны, перед началом лечения необходимо выяснить причину развития болезни. Часто обструктивный бронхит астматического типа возникает из-за наличия в воздухе вредных примесей. Отягощающим фактором, вызывающим обострение, являются вирусные инфекции.
 Для отвода мокроты из бронхов лечащим врачом должны быть назначены отхаркивающие препараты, такие как Амброксол. Но-шпа и Папаверин назначаются как жаропонижающие и спазмолитические лекарственные средства. Иммуномодуляторы (ИРС-19, Имудон) повышают естественную сопротивляемость организма к вирусам, а назначение антигистаминных препаратов исключает аллергенный фактор. Рекомендуется проведение аэрозольных ингаляций.
Для отвода мокроты из бронхов лечащим врачом должны быть назначены отхаркивающие препараты, такие как Амброксол. Но-шпа и Папаверин назначаются как жаропонижающие и спазмолитические лекарственные средства. Иммуномодуляторы (ИРС-19, Имудон) повышают естественную сопротивляемость организма к вирусам, а назначение антигистаминных препаратов исключает аллергенный фактор. Рекомендуется проведение аэрозольных ингаляций.
Антибактериальная терапия проводится только при диагностике микробного происхождения осложняющей инфекции. Врачи рекомендуют лечить бронхит при помощи антибактериальных препаратов только при повышении температуры до 38 градусов в течение трех дней.
Последствия и способы предупреждения заболевания
Если терапию обструктивного бронхита у взрослых не начать вовремя, то возможны следующие последствия:
- Регулярный рецидивирующий обструктивный бронхит. Другими словами, заболевание приобретает характер, близкий к хроническому. Если бронхиальная обструкция проявляется более трех раз в год, то обязательной является регулярная профилактика обструктивного бронхита, о которой будет сказано ниже.
- Возникновение легочной недостаточности, которая обуславливается инфекцией бактериального и вирусного происхождения, а также тромбоэмболией легочной артерии.
Эмфизема легких – необратимое изменение ткани легких, представленное расширением альвеол и деструкцией их стенок. Вылечить такое заболевание до конца невозможно, можно лишь ослабить симптомы и признаки.
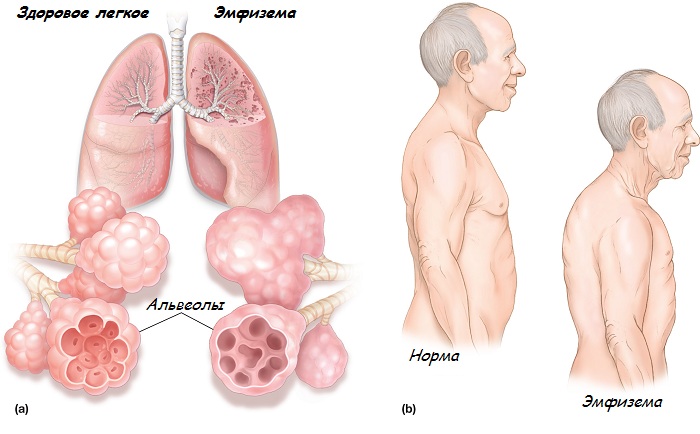
Эмфизема легких
Избежать таких последствий поможет профилактика обструктивного бронхита, состоящая в первую очередь в ликвидации факторов, при которых велик риск развития бронхита различной этиологии.
Кроме этого, профилактика обструктивного бронхита также предполагает:
- отказ от пагубной привычки – курения,
- соблюдение гипоаллергенной диеты, в ходе которой исключаются все продукты, способные усилить приступы кашля,
 снижение запыленности в домашних условиях путем проведения влажной уборки. Можно заменить подушки, наполненные пером, на гипоаллергенные наполнители. Также можно убрать ковры и мягкие игрушки, которые являются первейшими накопителями пылевых частиц,
снижение запыленности в домашних условиях путем проведения влажной уборки. Можно заменить подушки, наполненные пером, на гипоаллергенные наполнители. Также можно убрать ковры и мягкие игрушки, которые являются первейшими накопителями пылевых частиц,- прием витаминов групп B и C для поддержания иммунитета. С этой целью можно использовать травяные чаи, способствующие также отведению слизи из бронхов,
- в период пыления растений можно организовать пребывание в комфортном микроклимате, где исключены любые аллергены.
Больным обструктивным астматическим бронхитом в первую очередь необходимо проводить закаливающие процедуры, выполнять лечебные дыхательные комплексы.
Стоит озаботиться повышением собственного иммунитета. Массаж при обструктивном бронхите также является довольно эффективной мерой профилактики.
Главное, что поможет вылечить любое заболевание, – не игнорировать симптомы и не заниматься самолечением в домашних условиях, чтобы в будущем не потратить значительно больше времени и сил на устранение осложнений. Комплексное лечение обструктивного бронхита у взрослых должно проводиться строго под наблюдением врача.
Лечение хронического бронхита

Хронический бронхит как одно из наиболее распространенных заболеваний нижних дыхательных путей представляет актуальную тему для обсуждения. В последние годы его рассматривают в рамках начальной стадии ХОБЛ (хронической обструктивной болезни легких), но в данной статье речь пойдет именно о необструктивном хроническом бронхите, т. е. той фазе заболевания, когда нет деформации и нарушения проходимости бронхов, и патологические изменения еще являются частично обратимыми.
Содержание статьи
Для того чтобы лучше понимать, как проявляется и как лечится хронический бронхит, рассмотрим морфологические аспекты развития болезни. В норме бронхи состоят из фиброзно-хрящевого каркаса, мышечного слоя, подслизистой пластинки и слизистой оболочки, выстилающей их изнутри. Слизистая бронхов представлена призматическим мерцательным эпителием, состоящим из реснитчатых клеток (выполняют функцию эвакуации из дыхательных путей чужеродных частиц и мокроты) и бокаловидных клеток (продуцируют специфическую защитную слизь, не позволяющую проникнуть в слизистую вредоносным агентам). Снаружи бронхи «оплетены» сетью кровеносных и лимфатических сосудов, нервов и мелкими лимфатическими узлами.

Вследствие губительного воздействия на слизистую оболочку бронхов различных инфекционных, физических и химических факторов она гипертрофируется, нарушается работа ресничек мерцательного эпителия, возникает гиперсекреция слизи бокаловидными клетками, меняется консистенция самого секрета – он становится густым и вязким. Это приводит к нарушению эвакуаторной и барьерной функции слизистой, мокрота застаивается в бронхах. Подобные изменения слизистой оболочки благоприятствуют проникновению в бронх патологических микроорганизмов, поэтому бактериальная инфекция – частый спутник хронического бронхита. При продолжающемся действии патологических факторов гипертрофия переходит в атрофию – слизистая становится истонченной, избыточно чувствительной к веществам, содержащимся в потоке вдыхаемого воздуха.
В дальнейшем в процесс вовлекаются подслизистая пластинка и гладкие мышцы бронхов – возникает их утолщение (гипертрофия). На поздних стадиях заболевания, при переходе необструктивного хронического бронхита в ХОБЛ, начинает меняться структура фиброзно-хрящевой стенки – возникает деформация бронхов, сужение их просвета.
Среди самых частых причин развития хронического бронхита выделяют следующие.
- Табакокурение – самый частый фактор возникновения болезни. Табачный дым содержит массу губительных для слизистой дыхательных путей веществ (бензопирен, винилхлорид, формальдегид), а кроме того запускает процессы перекисного окисления липидов, ведущих к повреждению клеток мерцательного эпителия.
- Воздействие поллютантов (веществ, загрязняющих атмосферный воздух вследствие промышленных и транспортных выхлопов) – окиси серы, диоксида азота, продуктов переработки нефти и др.
- Непосредственный (чаще при осуществлении профессиональной деятельности) контакт с токсичными химическими веществами (пары хлора, аммиака) и производственной пылью (асбестовая и каменноугольная пыль, диоксид кремния).
- Рецидивирующие острые респираторые заболевания. Склонность к их частому возникновению нередко обусловлена проживанием в неблагоприятных климатических условиях.

Диагностика хронического бронхита
Клинические проявления необструктивного хронического бронхита вне обострения болезни достаточно скудные. Ведущим симптомом является кашель небольшой интенсивности, сухой или со скудной слизистой мокротой, возникающий преимущественно в утренние часы, который до определенного момента даже не воспринимается пациентом как проявление болезни. Кашель носит рефлекторный характер: измененный эпителий слизистой теряет дренажную функцию, и организм механическим путем пытается вывести застоявшуюся в бронхах мокроту. Одышки при необструктивном хроническом бронхите, как правило, не бывает – она возникает уже при сужении просвета бронха вследствие его деформации (при ХОБЛ) или выраженного воспалительного отека.
При осмотре пациента в период ремиссии врач при аускультации легких может услышать изменение характера дыхания: в норме выслушиваются полный вдох и 13 выдоха, при бронхите выдох удлинен и выслушивается до конца, такое дыхание называется жестким. На рентгенограмме изменения могут отсутствовать или проявляться усилением легочного рисунка. При проведении спирографии (метод, определяющий функцию легких с помощью измерения дыхательных объемов и потоков) патологические изменения также не регистрируются.
Яркие проявления болезнь обретает при обострении, провоцирующимся сочетанием таких факторов, как снижение иммунитета, переохлаждение и респираторная инфекция. При этом инфекционный процесс может изначально иметь вирусную природу, но из-за имеющихся изменений структуры слизистой бронха через 2-3 дня в большинстве случаев присоединяется бактериальная флора.
Симптомы при обострении бронхита
- Нарастание интенсивности и частоты кашля, изменение его характера. Он может стать спастическим, приступообразным, навязчивым.
- Изменение свойств мокроты. Она становится густой и вязкой, а при присоединении бактериальной флоры приобретает гнойный характер.
- Одышка. Необструктивный бронхит она сопровождает не всегда, но может возникнуть из-за выраженного отека слизистой и обтурации (закупорки) просвета бронхов вязкой мокротой.
- Повышение температуры в период обострения процесса чаще отмечается до субфебрильных цифр (ниже 38°С).
- Симптомы общей интоксикации (мышечная слабость, потливость, головная боль) при бронхите гораздо менее выражены, чем при пневмонии и других воспалительно-инфекционных заболеваниях нижних дыхательных путей.
При проведении осмотра пациента с обострением бронхита врач помимо жесткого дыхания может услышать в легких множество рассеянных сухих и разнокалиберных влажных хрипов.
На рентгенограмме будет визуализироваться усиление легочного рисунка (в норме он едва различим в периферических отделах, а при бронхите четко просматривается по всему легочному полю).
При проведении спирографии изменений показателей функции дыхания может не быть, но если ввиду значительного воспалительного отека развивается бронхообструктивный синдром, то отмечается снижение жизненной емкости легких и скоростных показателей внешнего дыхания.
В анализах крови отмечаются умеренные неспецифические воспалительные изменения (повышение уровня лейкоцитов с нейтрофильным сдвигом лейкоформулы, скорости оседания эритроцитов, С-реактивного белка).
При условии развития дыхательной недостаточности в период обострения бронхита может определяться изменение газового состава крови. Снижение сатурации кислорода (отношения количества насыщенного кислородом гемоглобина к общему количеству гемоглобина крови) можно определить как лабораторно, так и с помощью электронного аппарата, одевающегося на палец пациента – пульсоксиметра. В норме этот показатель составляет 96% и более.
Целесообразным является проведение микроскопического и микробиологического исследований мокроты, т. к. они помогают врачу определиться, чем лечить хронический бронхит.
Первый способ позволяет определить характер воспаления (катаральное, гнойное), второй – возбудителя инфекции и его чувствительность к антибиотикам различного спектра.
В качестве вспомогательного метода исследования может быть проведена фибробронхоскопия, позволяющая визуально оценить изменения слизистой, характер секрета и произвести забор бронхиального лаважа на цитологический и бактериологический анализ.
Как лечить хронический бронхит у взрослых
Лечение хронического необструктивного бронхита вне обострения процесса не подразумевает активной медикаментозной терапии. В основном это профилактические мероприятия, направленные на предотвращение рецидива болезни.
- Проведение лечебной дыхательной гимнастики. Хорошо зарекомендовали себя в профилактике и лечении хронического бронхита методики Стрельниковой и Бутейко.
- Курсы дренажного массажа грудной клетки. Данный вид массажа помогает предотвратить застой мокроты в бронхах и укрепить вспомогательную дыхательную мускулатуру, но проводиться он может только специалистом с медицинским образованием, прошедшим обучение данной методике.
- Проведение курсов противовоспалительной фитотерапии. Издавна считалось, что уменьшить степень воспаления и нормализовать вязкость мокроты помогают отвары и настои мать-и-мачехи, багульника, корня солодки, а также ингаляции растворов на основе эвкалипта и ромашки. Препараты на основе растительных компонентов активно назначаются врачами, а пациентами зачастую воспринимаются как эффективное средство, помогающее избавиться от хронического бронхита. Однако доказательной медициной ставится под сомнение целесообразность применения этих средств при лечении бронхита, ввиду отсутствия достаточных данных об их эффективности по результатам исследований.
- Физиотерапевтические процедуры. Галотерапия, индуктотермия, УВЧ, магнитотерапия, теплотерапия, ингаляционная аэрозольтерапия – вот неполный перечень физиотерапевтических методов, помогающих ответить на вопрос, как профилактировать и лечить хронический бронхит. Тепловое воздействие на полость носа в период сезонных вспышек ОРВИ и гриппа помогает уничтожить вирус и предотвратить развитие инфекции. Здесь стоит упомянуть о компактных аппаратах магнитотерапии и теплотерапии для домашнего применения, позволяющих пациенту самостоятельно проводить процедуры с необходимой частотой, не тратя время на посещение медицинских учреждений.
- Профилактика респираторных вирусных и бактериальных инфекций. Под ней понимается превентивный прием противовирусных средств и иммуномодуляторов, применение индивидуальных средств защиты (респираторы, маски) в сезон повышенной заболеваемости ОРВИ, а также закаливание и выполнение профилактических прививок против пневмококковой и гемофильной инфекций.
- Устранение или уменьшение контакта с негативными факторами окружающей среды, подразумевающее использование индивидуальных средств защиты дыхательных путей, применение очистителей и увлажнителей воздуха и, конечно, отказ от курения. Не случайно препараты, применяемые при никотиновой зависимости (Варениклин, Цитизин), включены в федеральный стандарт лечения хронического бронхита.
Соблюдение профилактических мероприятий и здоровый образ жизни нередко являются ответом на вопрос «как избавиться от обострений хронического бронхита навсегда».
Но как вылечить хронический бронхит, если обострение болезни все же возникло
В обязательном порядке для лечения обострения хронического бронхита у взрослых назначаются противокашлевые препараты. Все противокашлевые средства можно подразделить на 2 основные группы.
- Препараты периферического действия. К ним относят муколитики (разжижающие мокроту) и мукокинетики (улучшающие эвакуацию мокроты из бронхов) синтетического (амброксол, бромгексин, ацетилцистеин) и растительного (солодка, термопсис) происхождения. Препараты эти выпускаются в виде сиропов, таблеток, растворов для ингаляций.
- Препараты центрального действия (бутамират, кодеин, глауцин). Их действие основано на подавлении кашлевого рефлекса за счет блокады кашлевого центра продолговатого мозга. Назначаются они коротким курсом в крайних случаях, когда мучительный спастический кашель существенно снижает качество жизни человека, и только при отсутствии признаков гиперпродукции мокроты, так как при снижении кашлевого рефлекса ухудшается ее эвакуация с возникновением обтурации (закупорки) бронхов. Отпускаются эти лекарственные средства в аптеке исключительно по рецепту врача.
Эффективное лечение хронического бронхита при наличии признаков бактериальной инфекции (лихорадка более трёх дней подряд, гнойный характер мокроты, воспалительные изменения в анализах крови, выделение патогенных микроорганизмов в бактериологическом посеве мокроты) подразумевает также проведение системной антибактериальной терапии. В качестве препаратов выбора рекомендованы ингибиторозащищённые пенициллины, т. к. они обладают хорошей активностью в качестве основных возбудителей обострения бронхита – пневмококка и гемофильной палочки. При непереносимости данных препаратов или подтвержденном наличии атипичной микрофлоры, альтернативным средством лечения являются препараты группы макролидов.
В случаях если терапия первой линии оказалась неэффективной, пациент госпитализирован с тяжелой формой бронхита в стационар или бактериологически подтверждено наличие синегнойной инфекции, назначаются респираторные фторхинолоны (Левофлоксацин, Моксифлоксацин) или цефалоспорины 3-го поколения (Цефотаксим, Цефоперазон). Желательно до начала приема антибиотиков выполнить микробиологическое исследование мокроты, чтобы по его результату скорректировать проводимое лечение с учетом чувствительности выделенных микроорганизмов.
Чем вылечить обострение хронического бронхита
В случае развития бронхообструктивного синдрома на фоне обострения процесса можно провести короткий курс ингаляционных β2-агонистов (Сальбутамол, Формотерол) или М-холиноблокаторов (Ипратропия бромид). Эти препараты устраняют бронхоспазм, нормализуют просвет бронха и, соответственно, облегчают дыхание.
В случаях, когда нарушена дренажная функция бронхов и купировать гнойный процесс антибиотиками долго не удается, в качестве вспомогательного средства может быть проведена санационная фибробронхоскопия. Эта манипуляция помогает механически эвакуировать гнойную мокроту из бронхов, провести обработку слизистой местными антисептиками, а также выполнить забор промывных вод на бактериологический анализ.
Чем можно лечить хронический бронхит у взрослых в период обострения: дополнительные методы
Помимо медикаментозной терапии успешно применяются те же методы, что и для профилактики болезни: массаж и лечебная физкультура могут быть назначены для улучшения
дренажной функции бронхов (при условии отсутствия дыхательной недостаточности и лихорадки), ингаляционная терапия помогает нормализовать реологические свойства мокроты, физиотерапия – уменьшить активность воспаления. В фазе затухания обострения целесообразно проведение магнитотерапии, ускоряющей выздоровление и профилактирующей рецидивы недуга.
Рассмотрев симптомы и лечение хронического бронхита, хочется отметить, что вылечить «навсегда» хронический бронхит будет как минимум сложно, если факторы, вызывающие болезнь, не будут устранены. Поэтому очень важно вести здоровый образ жизни и помнить о пагубных последствиях табакокурения.
Задать вопрос врачу
Остались вопросы по теме «Лечение хронического бронхита»?
Задайте их врачу и получите бесплатную консультацию.
Острый и хронический бронхит — игнорировать нельзя
Бронхит — как лечить в домашних условиях, какие препараты эффективны. Основные симптомы и признаки бронхита. Профилактика заболевания — острый и хронический бронхит.
Сильный и внезапный кашель – это серьезный повод для обращения за врачебной помощью. Самым частым заболеванием, вызывающим кашель, является именно бронхит. Подобное заболевание поражает бронхи человека, которые относятся к нижним дыхательным путям.
Обычная форма такой болезни, как бронхит, без развития осложнений, не представляет особой угрозы для человека. Однако бронхит – одна из самых частых причин обращений к врачу. Заболевший человек полностью теряет работоспособность, а процесс выздоровления может затянуться на недели и месяцы.
Основной симптом бронхита – кашель. Официальная классификация давно принята, и по ней существует два типа бронхита у взрослых – острый и хронический 1 :
- Острый бронхит возникает в большинстве случаев и является частым проявлением острой респираторной инфекции. При остром бронхите кашель тяжелый и продолжительный, сохраняющийся даже после победы над инфекцией. Острая форма бронхита должна пройти за 3-4 недели.
- Хронический бронхит характеризуется кашлем с выделением мокроты в течение двух лет по три месяца в год. При этом должны быть исключены другие причины кашля. То есть, на протяжении двух лет, человек должен болеть бронхитом не менее полугода.
Официального названия формы бронхита, который продолжается более четырех недель, но меньше двух лет не существует. В нашей стране такой бронхит называют затяжным. В Западной медицине подобное состояние относят к подострому синдрому или хроническому кашлю 1 .
Причины бронхита
Чаще всего бронхит возникает из-за вирусной инфекции. Основными возбудителями являются — грипп, парагрипп, риновирусы, энтеровирусы и метапневмовирус. Бактериальная инфекция может поразить бронхи человека, но на счету бактерий не более 19 % всех случаев заболевания. Врачи перестали использовать понятие острый бактериальный бронхит – так как зачастую оно является ошибочным.
Самые распространенные вирусные и бактериальные возбудители бронхита 2 :
- Грипп. Озноб, высокая температура, боли в мышцах (ломота) и лихорадочное состояние. При гриппе, бронхит часто дополняет трахеит, образуя трехобронхит. Зимой выявлен наибольший риск заражения.
- Парагрипп. Редко поражает взрослых людей. Симптомы аналогичные гриппу. Опасный период – осень.
- Риновирус. Классический насморк. Возможно осложнение в виде бронхита. Чаще всего атакует в осенний и весенний периоды.
- Коронавирус. Отличается легким течением, а главным симптом является нарастающая боль в горле. Риск заражения преимущественно зимой и весной.
- Респираторно синтициальный вирус. Страдают преимущественно люди в возрасте. Характерны сухие хрипы и прогрессирование в бронхит. Проявляется зимой и весной.
- Аденовирус. Провоцирует высокую температуру, лихорадку, конъюнктивит и значительные боли в области горла. Изначально вирус поражает слизистые носа и миндалины, далее воспаляются — глотка, трахея и бронхи. Вирус распространяется круглый год.
- Метапневмовирус. Провоцирует боль в горле и сухой кашель. Высокий шанс развития бронхита. Чаще атакует зимой.
- Бактерии Bordetella pertussis (бордетелла). Бордетелла вызывает коклюш, при котором поражаются сами бронхи. Сильный приступообразный кашель сопровождается тошнотой и рвотой, могут возникать проблемы с дыханием. Большей частью коклюш возникает у детей.
- Бактерии семейства Mycoplasma (микоплазма). Бактерии провоцируют бронхит и развитие микоплазменной пневмонии которая входит в разновидность атипичной пневмонии.
- Бактерии Chlamydophila pneumoniae (хламидия пневмония). Основной вид бактерий, провоцирующих легкую форму пневмонии.Воспалительный процесс сразу переходит на бронхи.
- Бактерии Streptococcus (стрептококки) и Streptococcus pneumoniae (пневмококки). Бактерии входят в группу пневмококковых инфекций. Чаще всего вызывают острую форму бронхита, являются причиной развития пневмококкового бронхита и пневмонии.
- Бактерии Staphylococcus (стафилококки). Стафилококки провоцируют бронхит и пневмонию. Бактерии способны нанести существенный вред, особенно при параллельном развитии гриппа или других вирусных инфекций.
Симптомы и признаки бронхита
Практически всегда появление бронхита связано с острой вирусной инфекцией. Вирусы предпочитают верхние дыхательные пути, а бронхит возникает как следствие. Определить признаки и симптомы бронхита, а также назначить лечение должен врач.
К симптомам и признакам, предшествующим бронхиту у взрослого, относятся 2 :
- Повышение температуры тела, возможно значительное;
- Общая слабость, ломота и боль в мышцах;
- Головная боль;
- Заложенность носа и последующие выделения в виде слизи;
- Боль в горле;
- Кашель — главный симптом бронхита.
Особенность бронхита в том, что он может возникнуть под самое выздоровление. Иммунитет справляется с вирусной инфекцией, уходит боль в горле, насморк, интоксикация организма (головная боль и слабость), но сохраняется кашель, который мучает человека еще некоторое время. Именно так выглядит главный признак бронхита – непроходящий кашель.
В острой форме кашель при бронхите сохраняется до четырёх недель, в более редких случаях кашель остаётся с человеком до восьми недель. Бронхит, как отдельное заболевание, практически никогда не развивается, следовательно, кашель является симптомом многих проблем в дыхательной системе. Кашель может начаться уже после поражения трахеи (трахеит), но практически всегда вирус добирается до бронхов и в процесс вовлекается уже несколько участков дыхательной системы. Сам кашель возникает из-за раздражения рецепторов на поверхности бронхов, трахеи или гортани вследствие общего воспалительного процесса 2 .
Если кашель задерживается на продолжительное время или возникает повторно через небольшой период, даже без участия респираторной инфекции, то стоит говорить о хроническом бронхите 1 .
Острый бронхит
При возникновении кашля, особенно на фоне вирусной респираторной инфекции, в первую очередь, стоит подозревать острую форму бронхита. Основным и ключевым симптомом острой стадии бронхита является кашель. Многие врачи относят к больным острым бронхитом пациентов, у которых подострая форма кашля, то есть длящаяся от четырёх до восьми недель.
Довольно часто бронхит перерастает в обструктивный бронхит 1 . Состояние бронхов осложняется обструкцией, то есть происходит отек бронхов и дышать становится тяжелей. При подобном состоянии необходимо обратиться за врачебной помощью.
Терминология бывает запутанной. Так некоторые врачи приняли за постоянность, называть подострую форму кашля хронической. В целом утверждение верное, но важно помнить, что хроническая форма кашля никак не связана с хронической формой бронхита – это совершенно противоположные понятия с различными переменными 3 .
Хронический бронхит
По международной классификации, хронической формой называют бронхит, который проявляет себя три месяца в году в течение двух лет 1 . Обнаружить бронхит хронической формы бывает крайне сложно. Далеко не все больные обращаются к врачу, а другие просто не могут дать точных данных, на протяжении какого времени страдают от кашля и периодических болей в горле.
Посетив врача и пройдя все обследования, вероятней всего будут выявлены локальные повреждения бронхов. Учитывая анамнез (опрос пациента), результаты диагностики и сопоставляя все данные с повреждениями, врач диагностирует хронический бронхит.
Основной задачей при лечении хронического бронхита у взрослых стоит четкое выявление обострения воспаления в бронхах и этап ремиссии (затихания). Для этого может потребоваться значительное время и многократные исследования.
В периоды обострения бронхита человек начинает страдать от интоксикации организма:
- Ухудшается общее самочувствие;
- Возникает головная боль и слабость;
- Повышается потливость;
- Накатывают приступы усталости;
- Возникает одышка и кашель с трудно отделяемой мокротой;
- Температура может повышаться.
На этапе ремиссии все подобные симптомы, сами по себе исчезают, готовые впоследствии вновь напомнить о себе 4 .
Спровоцировать развитие хронической формы бронхита может курение или специфика работы – продолжительное воздействие большого количества пыли и загрязненного воздуха на дыхательные пути. Подобное возможно на различных производственных предприятиях. Врачи даже выделили отдельное заболевание – пневмокониоз или «болезнь шахтеров» 4 .
Диагностика и лечение бронхита
Диагностика бронхита важна для составления программы по лечению заболевания, особенно учитывая его разные формы. Врачи применяют следующие способы диагностики 4 :
- Тщательный сбор анамнеза и определение всех возможных внешних факторов возникновения бронхита;
- Определение типа кашля и его продолжительности;
- Физикальная диагностика – внешний осмотр, пальпация и прослушивание в фонендоскоп;
- Рентгенографии грудной клетки;
- Возникает одышка и кашель с трудно отделяемой мокротой;
- Температура может повышаться.
Дополнительно может применяться сбор крови на общий анализ, бронхография и спирометрия (измерение объема легких).
Наука накопила немало знаний о респираторных заболеваниях и конкретных возбудителях бронхита. Врачи знают, как лечить бронхит у взрослых, но универсального средства до сих пор нет. Лечение должно быть комплексным.
Лечение бронхита у взрослых связано с одной интересной особенностью. При данном заболевании врачи чаще всего назначают антибиотики нерационально. Продуктивно вылечить заболевание не выходит, а организм может получить большую порцию побочных эффектов 5 .
Врачи предпочитают видеть бронхит как составляющее вирусного заболевания и отсюда определять, чем лечить кашель и бронхит у взрослого. Подобное относится в большей степени к острому бронхиту. Если причина – в вирусах, то назначать антибиотики не имеет смысла. Основное лечение сводится к избавлению организма от вирусов, следовательно, в бой должен вступить иммунитет 4 .
На фоне вирусных заболеваний и учитывая множество других факторов, силы иммунной системы может не хватить. В этом случае упор делается на поддержании иммунитета в рабочем и боевом состоянии 4 .
Если бронхи атаковали бактерии, то в таком случае действительно могут назначаться антибиотики, иначе вылечить бронхит будет затруднительно и есть вероятность получить осложнения и прогрессирования заболевания в пневмонию.
Симптоматическое лечение бронхита сводится к следующим приемам:
- Увлажнение воздуха – применяются специальные увлажнители и мойки воздуха;
- Леденцы, смягчающие кашель и облегчающие боль;
- Обильное теплое питье, исключающее слишком холодную и горячую температуру воды;
- Употребление меда и прочих «народных» средств;
- Соблюдение постельного режима.
Лекарства от бронхита у взрослых следует принимать практически всегда, но назначаются лекарственные препараты исключительно врачом 2 :
- Нестероидные противовоспалительные средства (НПВС) для снижения температуры (при значениях выше 38) и снятия болевого синдрома;
- Противокашлевые препараты, злоупотреблять которыми не рекомендуется;
- Иммуностимуляторы;
- Противовирусные препараты;
- Противоаллергические препараты;
- Антигистаминные препараты;
- Отхаркивающие препараты, муколитики и бронхолитики;
- Различные растительные препараты, часто с отхаркивающим эффектом;
- Антибиотики в крайних и самых неприятных случаях, когда есть признаки или уже обнаружена бактериальная инфекция.
Многие врачи затрудняются ответить, как лечить бронхит, когда вопрос встает о его хронической форме. При хроническом бронхите, используются аналогичные препараты и способы лечения. Если бронхит был вызван вредной привычкой или долгим пребыванием во вредной среде (производство), то стоит изменить жизненный порядок, иначе маловероятно, что лечение принесет свои плоды.
В редких случаях при обострении хронического бронхита и упадке функциональности бронхов могут проводиться особые процедуры — ингаляции специальным лекарствами, постуральный дренаж, физиотерапия и массаж грудной клетки, разработка индивидуальной дыхательной гимнастики 5 .
Ни в коем случае не стоит забывать про иммунитет. Именно иммунная система может уберечь организм от бронхита и его возможных осложнений. Для этого стоит вести здоровый и активный образ жизни, правильно питаться, соблюдать при необходимости диету.
Зимой и в другие дни обострения ОРВИ иммунитету может потребоваться помощь. Для поддержки и восстановления защитных функций применяют вспомогательные лекарственные средства. Одним из таких средств является ИРС ® 19 – комплексный лекарственный препарат на основе бактериальных лизатов 6 .
ИРС ® 19 прошел проверку временем, показав свою эффективность в борьбе с инфекциями, поражающими дыхательную систему человека 7 .
Препарат противостоит патогенными бактериям на слизистых оболочках дыхательной системы, помогает бороться с симптомами бронхита у взрослых с кашлем и дополняет лечение острого или хронического бронхита, способствуя снижению риска развития различных осложнений. Срок лечения хронического бронхита сокращается 8 .
Принцип работы иммуностимулирующего средства достаточно прост. В составе препарата присутствуют лизаты бактерий распространенных возбудителей инфекций. Тем самым препарат стимулирует местный иммунитет, который удерживает ворота, в которые готовы ворваться возбудители респираторныех инфекций. Приобрести лекарство в виде спрея можно в большинстве аптек.
Обструктивный бронхит
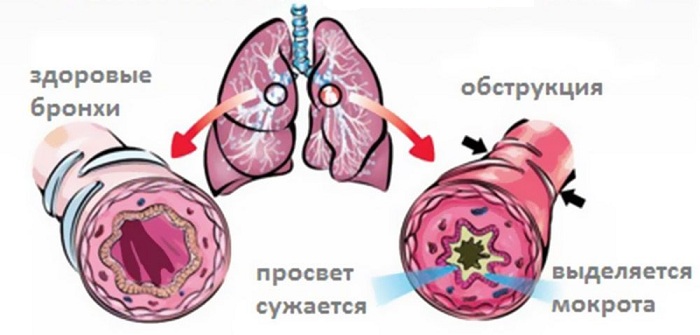
Обструктивный бронхит — диффузное воспаление слизистой оболочки бронхов различной этиологии, которое сопровождается нарушением проходимости дыхательных путей вследствие бронхоспазмов, т. е. сужения просвета бронхиол и образованием большого количества плохо отделяемого экссудата.
Гиперемия внутренних покровов бронхолегочного тракта затрудняет движения ресничек мерцательного эпителия, вызывая метаплазию реснитчатых клеток. Погибшие эпителиоциты замещаются бокаловидными клетками, вырабатывающими слизь, в результате чего резко увеличивается количество мокроты, отхождение которой затруднено бронхоспастическими реакциями со стороны вегетативной нервной системы.
Одновременно изменяется состав бронхиальной слизи: увеличение вязкости секрета сопровождается снижением концентрации неспецифических иммунных факторов – интерферона, лизоцима и лактоферина. Таким образом, продукты воспалительных реакций становятся питательной средой для представителей патогенной и условно-патогенной микрофлоры. Прогрессирующий воспалительный процесс влечет за собой стойкое нарушение вентиляции легких и развитие дыхательной недостаточности.
Причины и факторы риска
Обструктивный бронхит может иметь как инфекционное, так и неинфекционное происхождение. Чаще всего возбудителями заболевания чаще оказываются вирусы – риновирус и аденовирус, а также вирусы герпеса, гриппа и парагриппа III типа. На фоне сильного угнетения иммунной системы к вирусной инфекции может добавиться бактериальный компонент. Довольно часто обструктивный бронхит развивается на фоне хронического очага инфекции в носоглотке.
Неинфекционный обструктивный бронхит возникает в результате постоянного раздражения слизистых оболочек дыхательных путей. Раздражающий эффект могут оказывать аллергены – пыльца растений, частицы эпителия животных, домашняя пыль, постельные клещи и прочее. В роли механических раздражителей обычно выступают новообразования в трахее и бронхах. Также возникновению заболевания способствуют травматические повреждения и ожоги слизистых оболочек дыхательных веществ, а также повреждающее действие токсичных веществ, таких как аммиак, озон, хлор, кислотные пары, сернистый газ, взвешенные мелкодисперсные частицы меди, кадмия, кремния и т. д.
Частое вдыхание отравляющих веществ и мелкодисперсных частиц пыли в условиях вредного производства считается одним из главных предрасполагающих факторов развития хронического обструктивного бронхита у представителей ряда профессий. В группу риска попадают шахтеры, металлурги, типографские рабочие, железнодорожники, строители, штукатуры, работники предприятий химической промышленности и сельского хозяйства, а также жители экологически неблагополучных регионов.
Курение и злоупотребление алкоголем также способствуют развитию бронхиальной обструкции. В пульмонологии существует понятие «бронхит курильщика», применяемое в отношении пациентов со стажем курения более 10 лет, жалующихся на одышку и сильный надсадный кашель по утрам. Вероятность возникновения данного заболевания при активном и пассивном курении примерно одинакова.
Большое значение для профилактики обструктивных заболеваний дыхательной системы имеют бытовые условия, экологическая обстановка в регионе и организация охраны труда на предприятиях.
Неадекватный подход к лечению острого обструктивного бронхита создает предпосылки для перехода заболевания в хроническую форму. Обострения хронического бронхита провоцируются рядом внешних и внутренних факторов:
- вирусные, бактериальные и грибковые инфекции;
- воздействие аллергенов, пыли и ядохимикатов;
- тяжелые физические нагрузки;
- аритмия;
- неконтролируемый сахарный диабет;
- длительный прием некоторых лекарств.
Наконец, заметную роль в патогенезе острого и хронического обструктивного бронхита играет наследственная предрасположенность – врожденная гиперреактивность слизистых оболочек и генетически обусловленная ферментная недостаточность, в частности дефицит некоторых антипротеаз.
Формы
Исходя из обратимости бронхиальной обструкции, в пульмонологической практике принято различать острую и хроническую формы обструктивного бронхита. У детей младшего возраста чаще отмечается острый обструктивный бронхит; хроническая форма более характерна для взрослых пациентов. При хронической бронхиальной обструкции отмечаются необратимые изменения в бронхолегочной ткани вплоть до нарушения вентиляционно-перфузионного баланса и развития хронической обструктивной болезни легких (ХОБЛ).
Стадии
Начальная стадия острого обструктивного бронхита проявляется катаральным воспалением верхних дыхательных путей. Далее клиническая картина заболевания разворачивается по мере распространения воспалительного процесса на перибронхиальную ткань, бронхиолы и бронхи мелкого и среднего калибра. Болезнь длится от 7–10 дней до 2–3 недель.
В зависимости от эффективности терапевтических мероприятий возможны два варианта развития событий – купирование воспалительного процесса или переход заболевания в хроническую форму. В случае повторения трех и более эпизодов в год ставится диагноз рецидивирующего обструктивного бронхита; хроническая форма диагностируется при сохранении симптоматики на протяжении двух лет.
Прогрессирующее развитие хронического обструктивного бронхита характеризуется постепенным снижением объема форсированного вдоха в одну секунду (ОВФ-1), выраженного в процентах от нормативной величины.
- I стадия: ОВФ-1 от 50% и выше. Заболевание не вызывает существенного ухудшения качества жизни.
- II стадия: ОВФ-1 снижается до 35–49%, появляются признаки дыхательной недостаточности. Показано систематическое наблюдение пульмонолога.
- III стадия: ОВФ-1 составляет менее 34%. Патологические изменения бронхолегочной ткани принимают необратимый характер, наступает выраженная декомпенсация дыхательной недостаточности. Улучшению качества жизни способствует поддерживающее лечение в условиях амбулатории и дневного стационара. В период обострений может потребоваться госпитализация. При появлении признаков перибронхиального фиброза и эмфиземы можно предположить переход хронического обструктивного бронхита в ХОБЛ.
Симптомы обструктивного бронхита
Острая и хроническая формы бронхиальной обструкции проявляются неодинаково. Начальные симптомы острого обструктивного бронхита совпадают с проявлениями катара верхних дыхательных путей:
- сухой надсадный кашель, усиливающийся ночью;
- затрудненное отделение мокроты;
- чувство стесненности в груди;
- тяжелое дыхание с присвистом;
- субфебрильная температура;
- потливость.
В некоторых случаях симптомы обструктивного бронхита напоминают ОРВИ. Помимо кашля, наблюдаются головные боли, диспепсические расстройства, миалгия и артралгия, общее угнетение, апатия и быстрая утомляемость.
При хронической бронхиальной обструкции кашель не прекращается даже во время ремиссии. После продолжительных приступов, сопровождающихся обильным потоотделением и ощущением удушья, отделяется небольшое количество слизи. При протекании заболевания на фоне стойкой артериальной гипертензии в мокроте могут появиться прожилки крови.
Во время обострений кашель усиливается, в мокроте обнаруживаются гнойный экссудат. Одновременно наблюдается одышка, которая поначалу проявляется при физических и эмоциональных нагрузках, а в тяжелых и запущенных случаях – и в состоянии покоя.
В группу риска развития обструктивногобронхита попадают шахтеры, металлурги, типографские рабочие, железнодорожники, строители, штукатуры, работники предприятий химической промышленности и сельского хозяйства, а также жители экологически неблагополучных регионов.
При прогрессирующем обструктивном бронхите удлиняется период вдоха, из-за чего дыхание сопровождается хрипами и свистом на выдохе. В расширении грудной клетки принимает участие не только дыхательная мускулатура, но и мышцы спины, шеи, плеч и пресса; хорошо заметно набухание вен на шее, раздувание крыльев носа в момент вдоха и западание уступчивых участков грудной клетки – яремной ямки, межреберных промежутков, надключичной и подключичной области.
По мере исчерпания компенсаторных ресурсов организма появляются признаки дыхательной и сердечной недостаточности – синюшность ногтей и кожи в области носогубного треугольника, на кончике носа и на ушных мочках. У некоторых пациентов отекают нижние конечности, повышается частота сердечных сокращений и артериальное давление, а ногтевые пластины приобретают специфическую форму «часовых стеклышек». Больных тревожит упадок сил, повышенная утомляемость и снижение работоспособности; часто присутствуют признаки интоксикации.
Особенности протекания заболевания у детей
У детей дошкольного и младшего школьного возраста преобладает острая форма обструктивного бронхита, которая легко излечивается при адекватной и своевременно начатой терапии. Особого внимания требует лечение обструктивного бронхита у детей, склонных к простудам и аллергическим реакциям, поскольку есть вероятность развития аллергического бронхита и бронхиальной астмы на фоне частых рецидивов.
Диагностика
Диагноз острого обструктивного бронхита обычно ставится на основании выраженной клинической картины и результатов физикального осмотра. При аускультации прослушиваются влажные хрипы в легких, частота и тональность которых изменяются при откашливании. Для точной оценки степени поражения бронхов, выявления сопутствующих заболеваний и исключения локальных и диссеминированных поражений легких при туберкулезе, пневмонии и онкопатологии может потребоваться рентгенография легких.
При хроническом обструктивном бронхите появляется жесткое дыхание, сопровождаемое свистящим шумом при форсированном выдохе, уменьшается подвижность легочных краев, а при перкуссии над легкими отмечается коробочный звук. Характерный признак развившейся сердечной недостаточности легочного генеза – выраженный акцент второго тона легочной артерии при аускультации. Однако при подозрении на хронический обструктивный бронхит физикальных методов недостаточно. Дополнительно назначаются эндоскопические и функциональные исследования, позволяющие судить о глубине и степени обратимости патологических процессов:
- спирометрия – измерение объемных показателей дыхания с ингаляционными пробами;
- пневмотахометрия – определение объема и скорости воздушных потоков при спокойном и форсированном дыхании;
- пикфлоуметрия – определение пиковой скорости форсированного выдоха;
- бронхоскопия с забором биоптата;
- бронхография.
Пакет лабораторных исследований включает:
- общие анализы крови и мочи;
- биохимический анализ крови;
- иммунологические пробы;
- определение газового состава крови;
- микробиологические и бактериологические исследования мокроты и лаважной жидкости.
В сомнительных случаях обострения хронического обструктивного бронхита следует дифференцировать от пневмонии, туберкулеза, бронхиальной астмы, бронхоэкталической болезни, ТЭЛА и рака легкого.
Лечение обструктивного бронхита
В основе лечения острого обструктивного бронхита лежит комплексная терапевтическая схема с применением широкого спектра лекарственных препаратов, подбираемых в индивидуальном порядке. Острая форма заболевания обычно провоцируется вирусной инфекцией. По этой причине антибиотики назначают только при бактериальных осложнениях, необходимость их применения определяется лечащим врачом. Если заболевание спровоцировано аллергической реакцией, применяют антигистаминные средства.
Симптоматическое лечение обструктивного бронхита предполагает устранение бронхоспазма и облегчение отхода мокроты. Для устранения бронхоспазма назначают антихолинэргические средства, бета-блокаторы и теофиллины, применяемые парентерально, в ингаляционной форме или с помощью небулайзера. Параллельный прием муколитиков способствует разжижению экссудата и быстрой эвакуации мокроты. При сильной одышке используют ингаляционные бронхолитики.
Для расслабления грудных мышц и скорейшего восстановления дыхательной функции рекомендуется перкуторный массаж, а также дыхательная гимнастика по Бутейко или Стрельниковой. Стойкий терапевтический эффект дают занятия на дыхательном тренажере Фролова.
В целях предупреждения интоксикации и обезвоживания больному необходимо обильное теплое питье – щелочная минеральная вода, отвар сухофруктов, фруктовые соки, ягодные морсы, чай слабой заварки.
При хронической форме заболевания преобладает симптоматическое лечение. К этиотропной терапии прибегают только в период обострений. В отсутствие положительного эффекта могут назначаться кортикостероиды. Предполагается активное участие пациента в терапевтическом процессе: требуется пересмотреть образ жизни, рацион и режим питания, распорядок дня, отказаться от вредных привычек.
В самых тяжелых случаях лечение острого и хронического обструктивного бронхита проводится в стационаре. Показания к госпитализации:
- некупируемые бактериальные осложнения;
- быстро нарастающая интоксикация;
- лихорадочные состояния;
- спутанное сознание;
- острая дыхательная и сердечная недостаточность;
- изнуряющий кашель, сопровождаемый рвотой;
- присоединение пневмонии.
В пульмонологии существует понятие «бронхит курильщика», применяемое в отношении пациентов со стажем курения более 10 лет, жалующихся на одышку и сильный надсадный кашель по утрам.
Возможные осложнения и последствия
В отсутствие квалифицированной медицинской помощи при остром обструктивном бронхите высока вероятность присоединения астматического и бактериального компонента. У детей, склонных к аллергии, чаще встречаются такие осложнения, как астматический бронхит и бронхиальная астма; для взрослых типично развитие бактериальной пневмонии и переход бронхиальной обструкции в хроническую форму.
Наиболее вероятные осложнения хронического обструктивного бронхита – эмфизема, хроническая обструктивная болезнь легких (ХОБЛ) и сердечная недостаточность легочного генеза – т. н. «легочное сердце». Острые инфекционные процессы, тромбоэмболия легочной артерии или спонтанный пневмоторакс могут вызвать острую дыхательную недостаточность, требующую немедленной госпитализации больного. У некоторых пациентов частые приступы удушья провоцируют панические атаки.
Прогноз
При своевременном проведении адекватной терапии прогноз острой бронхиальной обструкции благоприятный, заболевание хорошо поддается лечению. При хроническом обструктивном бронхите прогноз более осторожный, однако правильно подобранная схема терапии в состоянии замедлить прогрессирование патологии и предотвратить возникновение осложнений. При большом количестве сопутствующих заболеваний и в пожилом возрасте эффективность лечения снижается.
Профилактика
Первичная профилактика обструктивного бронхита сводится к здоровому образу жизни. Желательно отказаться от курения и употребления алкоголя, рационально питаться, уделять время закаливанию и регулярным прогулкам на свежем воздухе. Необходимо своевременно и адекватно лечить острые респираторные инфекции, а при дыхательных расстройствах аллергического характера пройти курс десенсибилизирующей терапии.
Большое значение для профилактики обструктивных заболеваний дыхательной системы имеют бытовые условия, экологическая обстановка в регионе и организация охраны труда на предприятиях. Необходимо каждый день проветривать помещения и проводить влажную уборку не реже двух-трех раз в неделю. При сильной загрязненности атмосферы можно использовать увлажнители воздуха. Для предупреждения обострений хронического обструктивного бронхита, вызванного раздражающим действием ядохимикатов, может потребоваться смена место жительства или профессии.
Видео с YouTube по теме статьи:
