Хеликобактер пилори: диагностика, эффективные схемы лечения и профилактика
Частые боли в животе, ощущение тяжести и отрыжка после еды, тошнота – типичные признаки заболеваний желудочно-кишечного тракта. Одной из причин плохого самочувствия может стать бактериальная инфекция «хеликобактер пилори», которая поражает желудок и двенадцатиперстную кишку и провоцирует развитие гастрита, язвы и прочих опасных заболеваний ЖКТ.
Бактерии хеликобактер пилори были выявлены сравнительно недавно – около 30 лет назад. И в 2005 году австралийские ученые Робин Уоррен и Барри Маршалл были удостоены за это открытие Нобелевской премии. Тот факт, что гастрит и язва могут иметь инфекционное происхождение, стал новой страницей в истории медицинских исследований.
Причины появления бактерии
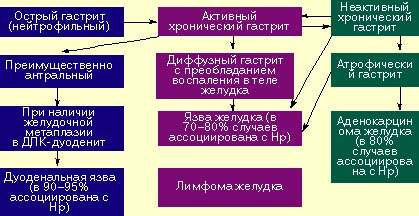
Бактерия хеликобактер пилори не может развиваться на открытом воздухе. Передается она бытовым путем: через посуду, средства личной гигиены, а также при поцелуе. Эта бактерия устойчива к кислотной среде, поэтому она легко проникает в слизистые оболочки желудка и разрушает его ткани. Слизистая воспаляется, развиваются эрозии, гастриты, затем – язвы. Если инфекцию вовремя не вылечить, есть риск рака желудка.
Заражению способствует низкий уровень жизни и пренебрежение правилами личной гигиены. Чаще всего болеют люди, живущие в общежитиях, интернатах, детских домах, а также медработники. В странах третьего мира заболевание регистрируется чаще, чем в развитых государствах. Стоит отметить, что в России, как и в других цивилизованных странах мира, в последние годы зафиксированы случаи заболевания среди достаточно обеспеченного населения.
Симптомы хеликобактериоза
Через 6-8 дней после заражения больной начинает отмечать признаки воспаления желудочно-кишечного тракта: боли, тошноту, рвоту, отрыжку. Они являются краткосрочными, и им обычно не придают значения. Болевые ощущения часто возникают натощак и снижаются после приема пищи, что также заставляет больного не воспринимать происходящее всерьез. Тем временем, бактерии остаются в организме и в любой момент могут начать свою разрушительную работу, хотя могут и никак не проявлять свое присутствие годами. Риск начала их болезнетворной активности повышается при неправильном питании, курении, злоупотреблении алкоголем, стрессах, ослаблении общего иммунитета, инфекционных заболеваниях.
Открытие бактерий хеликобактер пилори и изучение их роли в развитии гастрита и язвы дали впечатляющие результаты. Частота рецидивов у больных с язвой двенадцатиперстной кишки снизилась с 67% до 6%, а у больных с язвой желудка – с 59% до 4%. Сейчас ученые не сомневаются в необходимости тестов на хеликобактер пилори при этих заболеваниях.
Диагностика
При подозрении на заражение бактериями хеликобактер пилори проводятся следующие диагностические исследования.
Неинвазивные тесты. Анализы крови и выдыхаемого воздуха. Эти методы отличаются невысокой стоимостью и быстротой получения результатов. Однако неинвазивные тесты дают большое количество ложноположительных результатов. Для повышения надежности дыхательного теста необходимо за 2 недели отказаться от приема антисекреторных средств, антибиотиков, противовоспалительных и антацидных средств. В течение 3 суток перед исследованием нельзя принимать крепкие спиртные напитки и бобовые, а за 3 часа до анализа не курить и не пользоваться жевательной резинкой.
Биопсия. Проводится во время эндоскопического обследования желудка и двенадцатиперстной кишки. На наличие бактерий исследуется образец слизистой. Биопсия дает более точные результаты при условии, что было взято несколько образцов с различных воспаленных участков.
Лечение хеликобактер пилори: современные методы и схемы
Поскольку препараты для лечения хеликобактер пилори относятся к антибиотикам, их назначают исходя из принципа наименьшего вреда для организма. Иногда становится ясно, что лечение хеликобактер пилори антибиотиками нанесет пациенту больший вред, чем сами бактерии, и тогда медикаментозный курс не назначается. Однако при наличии существенных эрозий и язв такое лечение все-таки необходимо – без него заживление не будет окончательным даже при приеме лекарств для восстановления слизистых оболочек. Обязателен курс антибиотиков и в тех случаях, когда в результате хеликобактериоза развились такие заболевания, как мальтома желудка, атрофический гастрит, язва и крайняя степень запущенности заболевания – рак. Антибиотики могут применяться не только в период обострения, но и при ремиссии болезни.
Все схемы лечения хеликобактериоза включают не менее трех лекарственных препаратов. Обычно это два индивидуально подобранных антибиотика и специальный ингибитор протонной помпы, например, париет. Длительность приема лекарств составляет четырнадцать дней. Уже в первый день приема препаратов нередко больной начинает ощущать улучшение своего состояния. Однако принципиально важно довести курс до конца, чтобы бактерии не успели адаптироваться к назначенному антибиотику и не пришлось подбирать новый.
При диагнозе «хеликобактер» курс лечения обязательно предполагает контроль над образом жизни пациента. Предполагается полный отказ от курения и спиртных напитков. Противопоказаны стрессы, неправильное питание. Из рациона исключается кислая, жареная, острая, копченая, жирная пища.
Негативные последствия отсутствия лечения
Самолечение хеликобактериоза недопустимо. Прежде всего, его симптомы сходны с симптомами целого ряда других заболеваний, которые не всегда связаны непосредственно с желудочно-кишечным трактом. Лекарства, их дозировку и длительность лечения необходимо подбирать по результатам анализов. Поэтому лечением хеликобактер пилори может заниматься только квалифицированный врач. Однако даже самая высокая квалификация может оказаться бессильна перед запущенными случаями, когда речь идет о развитии онкологических заболеваний желудка и двенадцатиперстной кишки. Поэтому при малейших симптомах желудочно-кишечной патологии необходимо пройти обследование в авторитетной клинике, где при необходимости вам предложат современное лечение хеликобактер пилори.
Профилактика
Что необходимо делать, чтобы вас не настигла эта болезнь? Лечение кого-либо из ваших близких означает, что вам тоже следует срочно обследоваться.
Чтобы хеликобактер после лечения не вернулся и не начал свою разрушительную деятельность с новой силой, через 2-6 недель по окончании курса приема медикаментов назначаются контрольные анализы. Особенного внимания требуют пациенты, у которых в результате инфекции были осложнения в виде кровотечения или перфорации слизистой оболочки желудка. Для них рецидив болезни крайне опасен и даже может привести к летальному исходу.
Эффективное лечение и диагностика хеликобактер пилори в Москве
Гастроэнтерологи клиники «АВС-медицина» имеют обширный опыт диагностики и лечения заболеваний желудочно-кишечного тракта. В медицинском центре используются современные методы лечения хеликобактер пилори, которые позволят вам забыть о дискомфорте в области ЖКТ. При болях в желудке или кишечнике, расстройствах стула, изжоге и «тяжести» после еды вам необходимо записаться на прием и пройти обследование. После аппаратной и лабораторной диагностики вам будут назначены индивидуальная эффективная схема лечения и специальная диета. Вы также получите профилактические рекомендации для вас и ваших близких.
Клиники «АВС-медицина»:
- Поликлиника на «Чистых прудах» — Лицензия ЛО-77-01-012180 от 21 апреля 2016 года выдана Департаментом здравоохранения города Москвы.
- Поликлиника на «Бауманской» — лицензия ЛО-77-01-013027 от 1 сентября 2016 года выдана Департаментом здравоохранения города Москвы.
- Поликлиника на «Улице 1905 года» — лицензия ЛО-77-01-013523 от 23 ноября 2016 года выдана Департаментом здравоохранения города Москвы.
- Поликлиника на «Коломенской» — лицензия ЛО-77-01-012454 от 8 июня 2016 года выдана Департаментом здравоохранения города Москвы.
- Поликлиника на «Беговой» — лицензия ЛО-77-01-013720 от 28 декабря 2016 года выдана Департаментом здравоохранения города Москвы.
- Поликлиника в Балашихе — лицензия ЛО-50-01-007895 от 28 июля 2016 года выдана Министерством здравоохранения Московской области.
- Поликлиники в Коммунарке и Ромашково — лицензия ЛО-50-01-009187 от 14 ноября 2017 года выдана Министерством здравоохранения Московской области.
- Поликлиника на «Парке культуры» — Лицензия ЛО-77-01-014762 от 30 августа 2017 года выдана Департаментом здравоохранения города Москвы.


При подозрении на хеликобактериоз не откладывайте визит к врачу. Эта серьезная инфекция способна вызвать хроническую язву желудка и даже рак!

Оперативно диагностировать наличие хеликобактер пилори в организме помогут лабораторные исследования.

В случае если возникли подозрения на присутствие хеликобактер пилори, следует обследоваться не только самому, но и всем членам семьи.

Комплексные медицинские программы позволят существенно сэкономить на обследовании.
Медицинские центры используют современные способы лечения хеликобактер пилори, которые в короткие сроки позволят забыть о дискомфорте в области ЖКТ.
Препараты от хеликобактер пилори: лечение антибиотиками
Терапия, направленная на изгнание Нelicobacter руlori из желудка инфицированного им человека – не самая простая задача, которую ставит перед собой доктор.
Это связано с тем, что патогенные микроорганизмы крайне неохотно покидают излюбленные места существования – эпителиальные клетки внутренней оболочки желудка или подслизистой основы, формируются устойчивые штаммы к лекарственным препаратам.
Поэтому воздействие на бактерию должно быть комплексным: медикаментозным, физиотерапевтическим, диетологическим, фитотерапевтическим. Основной точкой приложения служит лекарственная терапия.
Как и чем лечить хеликобактер пилори — медикаментозные способы
Выражение «лечить хеликобактерную инфекцию» не совсем верно с врачебной точки зрения. Доктора лечат заболевания, вызванные данным микроорганизмом, а от самой бактерии следует избавляться.
Основным направлением в медикаментозной терапии является эрадикация – способ уничтожения инфекционного агента при помощи лекарств.
Помимо эрадикационной терапии, важно скорректировать нарушенную кислотность желудочного сока, восстановить моторную и эвакуаторную функцию ЖКТ, стабилизировать ферментативную активность, унять воспалительные процессы.
Все эти функции возлагаются на конкретные препараты, которые в сочетании с правильным питанием, дают положительные результаты. Основные группы препаратов, лекарств и таблеток для лечения бактерии хеликобактер пилори (helicobacter pylori):
- Антибактериальные
- Препараты солей висмута
- Блокаторы протонной помпы
- М-холинолитики
- Блокаторы Н2-гистаминовых рецепторов
- Антациды
- Спазмалитики
- Прокинетики
Наиболее частая лекарственная форма препаратов – таблетки, антациды могут применяться в виде суспензий, порошков, требующих растворения в воде.
Какие антибиотики убивают хеликобактер пилори
Антибактериальные лекарственные средства – «тяжёлая артиллерия», заставляющая бактерию дезертировать и покидать организм пациента.
В стандартах лечения хеликобактер-ассоциированных патологий желудка указаны как минимум два антибиотика. При значительном обсеменении слизистой, выраженных клинических проявлениях болезни без них обойтись никак нельзя.
Какие антибиотики рекомендуют принимать при хеликобактер пилори:
- Амоксициллин
- Кларитромицин
- Тетрациклин
- Метронидазол
- Рифамбутин
- Левофлоксацин
Рифамбутин и левофлоксацин являются препаратами «запаса», они не входят в стандартных схемы терапии, но могут быть использованы, если у патогенных штаммов разовьётся устойчивость к распространённым, входящим в протоколы средствам.
Антибактериальные препараты имеют побочные эффекты: аллергические реакции, дисбактериоз, кандидоз, тошнота. Часто пациенты бояться пить антимикробные препараты именно по этой причине.
В случае инфицирования хеликобактер и наличия клиники желудочных заболеваний, делать этого не стоит. Приём антибиотиков в этом случае оправдан.
Без этих лекарственных средств пациент рискует заработать себе язву желудка, также отказом от лечения подвергает организм риску развития онкопатологии желудочно-кишечного тракта. Рак желудка в 3-6 раз чаще возникает у пациентов, инфицированных Н.руlori, которые не получали должной терапии.
Как лечить хеликобактер пилори антибиотиками — схемы эрадикационной терапии
На сегодняшний день разработаны и активно применяются 3-х и 4-х компонентные схемы лечения, направленные на уничтожение бактерии.
Если у пациента выявлен микроб в желудке, имеются симптомы поражения ЖКТ, ранее человек не получал лечения, начинают терапию всегда с трёхкомпонентной схемы, включающей в себя:
- Блокатор протонной помпы (омепразол, лансопразол, рабепразол, пантопразол 20 мг) 2 раза в сутки
- Амоксициллин 1000 мг 2 раза в сутки
- Кларитромицин 500 мг 2 раза в сутки
3-х компонентная схема назначается при первичном обращении пациента за лечением, пожилым, ослабленным пациентам индивидуально может проводиться корректировка дозы лекарственных средств.
Назначают данную терапию от 7 (минимум) до 14 дней. Клинические исследования показали, что в ряде случаев недельного приёма препаратов оказывается недостаточно для обеспечения эрадикации, терапия оказывается неэффективной.
После двух недель приема препаратов, напротив, эффект от лечения был на порядок выше: у гораздо большего числа пациентов эрадикация патогена достигала 80% и более.
Четырёхкомпонентная схема лечения
В случае, когда эффект от 3-хкомпонентной схемы не достигнут, уничтожения инфекционного агента не произошло, врач порекомендует спустя месяц-полтора продолжить терапию, состоящую из:
- Блокатора протонной помпы (омепразол, лансопразол, рабепразол, пантопразол 20 мг) 2 раза в сутки
- Препараты солей висмута 120 мг 4 раза в день
- Метронидахол 500 мг 3 раза в сутки
- Тетрациклин 500 мг 4 раза в сутки
Это 4-хкомпонентная схема эрадикации. Важно учесть, чтобы антибактериальные препараты, применяемые ранее, не повторялись. Если выявлена резистентность к вышеперечисленным антибиотикам, можно назначить лекарства «запаса»: левофлоксацин, рифамбутин.
Несмотря на разработанные стандарты, врач, проводя эрадикацию, должен подходить к каждому случаю и заболеванию индивидуально, с учетом возраста пациента, сопутствующих патологий, возможных аллергических реакций организма и устойчивости конкретных штаммов бактерии к препаратам.
Сколько дней пить антибиотики при хеликобактер пилори
3-компонентная схема назначается врачом на срок от 7 до 14 дней. Менее недели пить препараты нецелесообразно, эффекта от такого лечения не будет.
Бактерия с трудом поддаётся терапии, вырабатывает устойчивость к препаратам, поэтому появляется всё больше данных о том, что и недели мало для достижения положительного результата и избавления от патогена. Всё больше врачей склоняются к продлению антибиотикотерапии до 10-14 дней.
Недельный курс приема рекомендуют пожилым и ослабленным пациентам, имеющим сопутствующую полиорганную патологию, с трудом переносящим нагрузку двумя антибиотиками.
4-компонентная схема назначается сроком на две недели.
Эффективность лечения следует оценивать посредством диагностических и лабораторных методов не ранее чем через 1-1,5 месяца от окончания приёма препаратов.
Если эрадикация составляет 80% и более от первоначального уровня, либо бактерий вовсе не обнаружено в организме, можно говорить об успехе в терапии заболевания, связанного с данным патогеном.
Подробнее про препараты
Особенности приема антибиотиков для лечения хеликобактер пилори:
- Кларитромицин
Это антибактериальный препарат из группы макролидов. Входит в состав терапии первой линии хеликобактерной инфекции. Успешно применяется в гастроэнтерологии, способен ингибировать синтез клеточной стенки helicobacter pylori, а значит предотвращать её размножение. Кислотоустойчив, эффективно «работает» при нормальной и повышенной кислотности, хорошо всасывается.
Некоторые штаммы бактерий проявляют резистентность к кларитромицину. В этом случае препарат необходимо заменить на другой, для достижения лучшего терапевтического эффекта.
- Амоксициллин и метронидазол
Метронидазол или трихопол – препарат оказывающий губительное или бактерицидное действие на Н.руlori. Его активность не зависит от уровня рН в желудке, препарат может применяться как при гипер-, так и при гипоацидных состояниях.
На сегодняшний день очень распространена резистентность многих штаммов хеликобактерий к метронидазолу. Если препарат назначается совместно с де-нолом, устойчивость к нему развивается медленнее.
Амоксициллин — антибиотик пенициллинового ряда, блокирующий синтез клеточной стенки микробов, хорошо всасывается слизистой оболочкой желудка. Более активен в нейтральной среде, чем в кислой. Повышение рН до 4 в 10 раз усиливает фармакологический эффект данного препарата.
Метронидазол и амоксициллин являются препаратами первой линии, но могут назначаться и в 4-хкомпонентной схеме лечения.
Ещё одно противомикробное средство, активно используемое в эрадикационной терапии helicobacter pylori. Механизм действия тетрациклина заключается в ингибировании синтеза белка микробной клетки.
Лекарство хорошо всасывается в ЖКТ. Приём молочной пищи замедляет его всасываемость.
- Блокаторы протонной помпы
Самым распространённым представителем данной группы является омепразол (омез). Существуют и другие весьма эффективные средства: лансопразол, пантопрозол, эзомепразол, рабепразол).
Лекарственные средства подавляют выработку соляной кислоты. Тем самым они воздействуют на микроб косвенно: не уничтожают его, а создают неблагоприятные условия для существования, оказывают супрессивное действие на инфекцию: приостанавливают бактериальный рост и развитие.
Омепразол и другие представители группы за счёт повышения рН желудочного содержимого способствуют лучшей работе антибактериальных препаратов, в частности амоксициллина.
Есть данные о том, что ингибиторы протонной помпы способны блокировать фермент бактерии уреазу.
Врачи рекомендуют после окончание курса лечения с антибиотиками, продолжать прием омепразола до 4-8 недель. У пациентов, продолжающих принимать блокаторы протонного насоса, лучше происходят процессы заживления слизистой, выше процент уничтожения бактерий относительно пациентов, которые прекратили приём омепразола после окончания эрадикационной схемы.
- Антациды и блокаторы Н2-рецепторов
Чаще всего кислотность желудочного сока при инфицировании Н.руlori нормальная или повышенная.
Помимо омепразола, нормализующего рН, таким действием обладают и антацидные препараты (альмагель, фосфалюгель, гефал, маалокс, ренни) и блокаторы Н2-гистаминовых рецепторов (фамотидин, ранитидин)
Механизм действия антацидов заключается в нейтрализации соляной кислоты желудка. Действующие вещества в данных препаратах – алюминия, магния гидроскиды.
Средства эффективно устраняют клинические проявления «ацидизма» – изжогу, отрыжку кислым. Принимают их через 1-2 часа после еды и на ночь. Форма выпуска – суспензии, или порошки, таблетки.
Не стоит сочетать приём антацидов с антибактериальными препаратами или солями висмута, поскольку гидроксиды алюминия и магния нарушают всасывания в ЖКТ других веществ.
Блокаторы Н2-гистаминовых рецепторов нового поколения (фамотидин, ранитидин) практически не имеют побочных эффектов. Механизм их действия: тормозят выработку НСL и продукцию пепсина, из-за чего понижается кислотность. Назначают таблетки после завтрака и перед сном.
- Препараты висмута
Данная группа лекарственных средств в сочетании с антибиотиками обладает бактерицидным действием – уничтожает как кокковые штаммы, так и вегетативные формы.
Соли висмута обладают множеством эффектов, которые оказывают положительное влияние при проведении комплексного лечения заболеваний, вызванных хеликобактериями:
- Препятствуют прикреплению патогенов к эпителиальным клеткам слизистой оболочки желудка
- Нарушают синтез микробной АТФ
- Блокируют ферменты бактерии
- Способствуют разрушению клеточной стенки инфекционного агента
- Повышают синтез защитных иммуноглобулинов, простагландинов желудочного секрета
- Усиливают выделение бикарбонатов и защитной слизи
- Уменьшают всасывание антибиотиков в ЖКТ, тем самым повышая их концентрацию в желудочном содержимом
- Обеспечивают реперативный, ранозаживляющий эффект внутренней желудочной стенки
- Улучшают местное кровообращение
Данные фармакологические свойства позволили препаратом висмута занять свою нишу в терапии хеликобактериоза в сочетании с двумя антибиотиками. Одним из самых эффективных препаратов данной группы является де-нол.
Де-нол убивает хеликобактер или нет
Лишь в сочетании с противомикробными препаратами де-нол обладает бактерицидным действием. Если принимать данное лекарственное средство отдельно в качестве монотерапии, должного эффекта такое лечение не возымеет.
Но в комбинированной схеме лечения, де-нол в полной мере раскрывает свои терапевтические эффекты, одновременно усиливая свойства антибактериальных препаратов.
Комбинация «де-нол + 2 антибиотика» является чрезвычайно эффективной, и в случае чувствительности хеликобактерий, позволяет добиться исчезновения микроба при условии приема таблеток в течение 10-14 дней.
Сколько пить де-нол при хеликобактер инфекции
Препарат назначают по 1 таб 4 раза в сутки за 30 мин. до еды и на ночь на срок минимум 21 день, можно принимать лекарство до 8 недель по рекомендации врача. Следует знать, что при назначении препарата стул окрашивается в чёрный цвет.
Запивать таблетки следует стаканом кипячёной воды, нельзя молоком, поскольку молочные продукты снижают фармакологический эффект препарата. Не сочетаются таблетки и с соками.
Антациды замедляют всасывание де-нола, поэтому вместе пить их не стоит.
При появлении побочных эффектов: диареи, тошноты, аллергических реакций, рвоты, приём лекарства следует прекратить и обратиться за консультацией к врачу.
Хеликобактер пилори: как вылечить? Рекомендации врача терапевта-гастроэнтеролога
 Хеликобактер пилори представляет собой патогенный микроорганизм из категории грамотрицательных бактерий. Его основной средой обитания является желудок человека. Длительное время бактерия может присутствовать в пищеварительной системе бессимптомно.
Хеликобактер пилори представляет собой патогенный микроорганизм из категории грамотрицательных бактерий. Его основной средой обитания является желудок человека. Длительное время бактерия может присутствовать в пищеварительной системе бессимптомно.
Под воздействием определенных факторов хеликобактер пилори начинает активную жизнедеятельность. Бактерия токсична и провоцирует серьезные отклонения в работе ЖКТ. Данный микроорганизм является главным возбудителем гастрита и язвенной болезни. Раннее выявление бактерии может сократить длительность терапии и ускорить тенденцию к выздоровлению. Поздняя диагностика и отсутствие адекватного лечения повышает риск осложнений. При тяжелом поражении пищеварительного тракта приходится использовать антибиотики.
1. Нужно ли лечить хеликобактер пилори?
Хеликобактер пилори может не причинять организму вреда, если находится в «спящем» режиме. Как только появляются симптомы отклонения в работе пищеварительного тракта, лечение следует начинать незамедлительно, но антибиотики применяются только по показаниям врача. Патогенный микроорганизм оказывает разрушающее воздействие на слизистые оболочки органов пищеварения, провоцирует образование язв и эрозий. При наличии некоторых факторов терапия должна начинаться как можно быстрее.
Показания к обязательной терапии хеликобактер пилори:
- гастриты атрофического типа и интенсивные атрофические изменения в пищеварительном тракте;
- прогрессирование воспалительных процессов в органах брюшной полости;
- язвенная болезнь двенадцатиперстной кишки и желудка;
- отсутствие результата терапии желудочно-кишечных расстройств;
- онкологические патологии пищеварительной системы;
- регулярная беспричинная рвота;
- прогрессирующий гастроэзофагеальный рефлюкс;
- постоянные отклонения в работе желудочно-кишечного тракта;
- кишечные спазмы, возникающие в ночное время суток;
- выявление у ближайших родственников онкологических заболеваний системы пищеварения.

2. Лечение хеликобактер пилори
При подозрении на заражение патогенными бактериями пациенту следует пройти комплексное обследование. Существуют специальные методики, позволяющие максимально точно определить наличие в организме хеликобактер пилори. После подтверждения диагноза специалист назначает терапию. Лечение хеликобактерной инфекции может осуществляться несколькими способами — с использованием антибиотиков, методов химиотерапии, без применения антибактериальных препаратов. Завершение каждого этапа терапии подразумевает контрольное обследование.
Особенности терапии хеликобактер пилори:
- выявление бактерии подразумевает срочное лечение не только пациента, но и его родственников;
- если заражения выявлено у большего количества членов семьи, то всем назначается курсовой прием медикаментов на основе азитромицина (независимо от того, есть заражение или нет);
- отсутствие эффективности лечения в течение шести недель подразумевает обязательное использование эрадикации;
- определение длительности терапевтического курса и комплекс необходимых препаратов является задачей врача (самолечение исключается).
3. Эффективные методики лечения хеликобактер пилори
Одним из способов лечения хеликобактерии является эрадикационная терапия. Эрадикация подразумевает использование сочетания нескольких видов препаратов с разными фармакологическими свойствами. Существует три линии эрадикационной терапии. Показанием для таких схем лечения является отсутствие результата применения медикаментозных курсов. Эрадикация должна применяться поэтапно. Сначала используется первая линия лечения, затем (при отсутствии эффекта) — вторая и только в качестве радикальной меры — третья.
Первая линия эрадикационной терапии
 Первая линия эрадикационной терапии представлена в двух вариантах. По классической схеме используется сочетание Кларитромицина с антибактериальными средствами пенициллинового ряда.
Первая линия эрадикационной терапии представлена в двух вариантах. По классической схеме используется сочетание Кларитромицина с антибактериальными средствами пенициллинового ряда.
В качестве дополнения назначаются препараты, действие которых направлено на регулирование секреторной функции органов пищеварения. Антибиотики относятся к категории сильнодействующих лекарственных средств. Для снижения их негативного воздействия на организм, эрадикация дополняется Энтеролом. Препарат хорошо компенсирует агрессивные свойства антибактериальных медикаментов.
При отсутствии результата терапии стандартной схемой назначается второй вариант:
- Тетрациклин;
- Омепразол;
- Метронидазол;
- Де-Нол.
Вторая линия эрадикационной терапии
Отсутствие результата лечения первой линией эрадикации является основанием для применения второй линии терапии. Комплекс препаратов меняется. Основу терапии составляет антибиотик из пенициллинового ряда (Амоксициллин). Дополняется медикамент Омепразолом и Де-Нолом. Для снижения агрессивного воздействия антибиотика на организм применяется Левофлоксацин.
Третья линия эрадикационной терапии
Показанием для проведения третьей линии эрадикации является не только отсутствие результата терапии другими способами, но и наличие у пациента выраженных диспепсических расстройств, возникших на фоне длительного приема антибиотиков. Основной комплекс препаратов выбирается из первой или второй линии, но обязательным дополнением являются лекарственные средства на основе бифидобактерий. Медикаменты снижают нагрузку на пищеварительный тракт, восстанавливают микрофлору и обеспечивают защиту слизистых оболочек ЖКТ.
Примеры препаратов:
4. Антибиотики при Helicobcter pylori и их эффективность
Хеликобактер пилори относится к категории бактерий, избавиться от которых довольно сложно. Микроорганизм может проявлять устойчивость к некоторым типам антибактериальных препаратов. Не все медикаменты данной группы обладают способностью проникновения в слизистые оболочки пищеварительного тракта (основная среда обитания хеликобактер пилори). Кроме того, действие отдельных видов антибиотиков частично нейтрализуется повышенной кислотностью желудочного сока. Подбор схемы терапии — задача специалиста, для осуществления которой следует провести комплексное и поэтапное обследование пациента.
Схема лечения с денолом
 Де-Нол обладает бактерицидной активностью только в сочетании с противомикробными средствами. Прием медикамента в самостоятельном виде при хеликобактер пилори не приведет к нужному результату.
Де-Нол обладает бактерицидной активностью только в сочетании с противомикробными средствами. Прием медикамента в самостоятельном виде при хеликобактер пилори не приведет к нужному результату.
Препарат не обладает свойством уничтожать патогенные бактерии. Основным его эффектом является создание защиты слизистых оболочек пищеварительного тракта. Однако в комбинированной терапии Де-Нол способен усиливать не только свои свойства, но и действие антибактериальных средств.
Амоксициллин (Флемоксин) — таблетки от хеликобактер пилори
Амоксициллин входит в первую и вторую линию эрадикации хеликобактер пилори. Данный препарат относится к категории пенициллиновых антибиотиков синтетического типа. Главной особенностью медикамента является способность уничтожать только делящиеся патогенные бактерии. Лекарственное средство нельзя назначать при колитах, склонности к лейкемоидным реакциям и при мононуклеозе. Абсолютным противопоказанием является повышенная чувствительность к пенициллину.
5. Химиотерапия Helicobcter pylori антибактериальными препаратами
Антибактериальные препараты, используемые при химиотерапии хеликобактер пилори, имеют множество особенностей, которые касаются правил приема, показаний, противопоказаний и лекарственного взаимодействия с другими фармацевтическими средствами. Антибиотики нельзя принимать при беременности и лактации, повышенной чувствительности организма к их составным частям, а также при некоторых хронических заболеваниях. Сильнодействующие лекарственные средства могут спровоцировать побочную симптоматику. Схема лечения должна составляться только врачом.
Метронидазол при хеликтобактериозе
Действие Метронидазола направлено на активное разрушение генетического материала патогенных микроорганизмов. Механизм воздействия основан на способности препарата, внедрять в бактерии токсические метаболиты на клеточном уровне. Метронидазол активно используется при химиотерапии хеликобактерной инфекции. Особенностью медикамента является повышенный риск побочной симптоматики при завышении дозировок ил повышенной чувствительности организма.
Макмирор (Нифурател) при хеликтобактериозе
Нифурател относится к категории нитрофуранов. Лекарственное средство обладает выраженным бактерицидным и бактериостатическим действием. Медикамент нарушает биохимические процессы в клетках бактерий и препятствует их размножению. По эффективности Нифурател превосходит Метронидазол. Кроме того, препарат отличается меньшей токсичностью.
Препараты висмута (Де-Нол)
Де-Нол относится к категории противоязвенных препаратов. Основу медикамента составляет трикалия цитрат. Действие препарата направлено на создание защиты слизистых оболочек от воздействия продуктов жизнедеятельности хеликобактер пилори. Компоненты из его состава не позволяют желудочному соку проникать к поврежденным участкам тканей пищеварительного тракта. Дополнительный эффект Де-Нола направлен на ускорение регенерационных процессов. Висмут не только проникает в слизистые оболочки, но и накапливается внутри клеток.
Ингибиторы протонной помпы: Омез, Париет
Ингибиторы протонной помпы являются обязательными препаратами в составе любой линии терапии хеликобактер пилори. Представителями данной группы медикаментов являются Париет и Омез. Лекарственные средства снижают кислотность желудочного сока, ускоряют процессы регенерации тканей, повышают фармакологические свойства антибиотиков. Терапевтический эффект ингибиторов протонной помпы сохраняется длительное время.
6. Схемы лечения гастрита с пониженной и повышенной кислотностью
Одной из самых распространенных причин гастрита является поражение организма хеликобактер пилори. Бактерия проникает в слизистые оболочки пищеварительного тракта, а продукты ее жизнедеятельности становятся провоцирующими факторами для образования язв и эрозий. Гастрит может сопровождаться повышенной или пониженной кислотностью желудочного сока. Схемы терапии при заболеваниях разных типов отличаются.
При повышенной кислотности желудка
При эрозивном гастрите с повышенной кислотностью желудочного сока применяются цитопротективные средства. Препараты этой группы повышают устойчивость слизистых оболочек желудка к негативным факторам и продуктам жизнедеятельности бактерий. Схема терапии может включать в себя также нитрат висмута, окись магния и карбонат кальция (в виде взвесей). Заболевание подразумевает обязательное применение антацидных, обволакивающих и адсорбирующих средств.

При пониженной кислотности желудка
Пониженная кислотность желудочного сока подразумевает использование медикаментов, усиливающих выработку соляной кислоты. В качестве дополнения к основной линии терапии применяются Лионтар или Плантаглюцид. Первый препарат содержит лимонную и янтарную кислоту, второй — сок подорожника. Вещества стимулируют секреторную функцию и восстанавливают работу желез.
7. Как обойтись без антибиотиков?
Необходимость использования антибактериальных препаратов при хеликобактер пилори отсутствует только в случае минимальной концентрации бактерий в желудке. Если у пациента не выявлена язвенная болезнь, анемия или атопический дерматит, то хеликобактерия присутствует в организме в «спящем режиме» или только начинает свою жизнедеятельность. Лечение может проходить в облегченной форме, без антибиотиков. При выявлении указанных патологий антибактериальные средства становятся обязательной частью терапии.
Облегченная схема без использования антибиотиков:
- препараты для улучшения состояния иммунной системы;
- средства для восстановления микрофлоры пищеварительного тракта.
8. Профилактика
Первичная и вторичная профилактика хеликобактериоза имеет незначительные отличия. Общие правила для двух программ идентичны. Отличаются только рекомендации по терапевтическим мероприятиям. Во втором случае рекомендации врача должны соблюдаться неукоснительно. Если курс приема препаратов будет закончен преждевременно, возникнет риск не только рецидива, но и опасных для жизни осложнений со стороны пищеварительного тракта.
Общие меры профилактики:
- соблюдение правил сбалансированного и правильного питания;
- употребление только чистых продуктов питания и воды;
- своевременное лечение заболеваний пищеварительного тракта;
- осуществление мер по укреплению иммунной системы;
- соблюдение норм личной гигиены;
- регулярные обследования у гастроэнтеролога при отклонениях в работе пищеварительной системы;
- обязательное прохождение диагностических процедур при подозрении на заражение хеликобактер пилори.
Видео на тему: Антибиотики против хеликобактер пилори.
Схема лечения хеликобактер пилори: все современные методы эффективной терапии
Условно-патогенная бактерия Helicobacter pylori, обитающая в привратнике желудка более чем у 75% населения, при благоприятных для ее размножения условиях способна поражать слизистые оболочки, вызывая гастрит, дуоденит, язву и даже рак. Успешно применяемая сегодня в гастроэнтерологии схема лечения Хеликобактер антибиотиками разработана ведущими экспертами в этой области на основании результатов большого количества клинических испытаний.

Для избавления от хеликобактерной инфекции используется сразу несколько групп препаратов
Маастрихтские рекомендации и общие требования к терапии
Открытие того, что ведущим этиологическим и патогенетическим фактором развития воспалительных заболеваний оболочек желудка и 12-перстной кишки является возбудитель Helicobacter pylori, положило начало разработке принципиально новых терапевтических схем. Основой их стало применение антибиотиков, обладающих возможностью непосредственного уничтожения бактерии. Изучение особенностей строения микроорганизма, понимание, что такое Хеликобактер, и как она оказывает негативное действие на слизистую, позволило создать эффективные схемы лечения, которые успешно применяют сегодня во всем мире.

Хеликобактер пилори – спиралевидная грамотрицательная бактерия
Для выявления Хеликобактер используется дыхательный уреазный тест, не требующий много времени, безвредный, не вызывающий никаких неприятных ощущений и представляющий собой золотой стандарт диагностики инфекции. Симптомы и лечение хеликобактерного заражения индивидуальны. Факт присутствия возбудителя в организме далеко не всегда сопровождается нарушениями и требует приема лекарственных препаратов.
Для выяснения и согласования лучших подходов к выявлению и лечению Хеликобактер в Европе была сформирована группа из ведущих специалистов гастроэнтерологов. Периодически на основании проводимых конференций и совещаний они публикуют протоколы – Маастрихтские консенсусы, по названию города, где проходили первые встречи.
Всего их на данный момент существует пять:
- Маастрихт 1 (1996 г., Маастрихт);
- Маастрихт 2 (2000 г., Маастрихт);
- Маастрихт 3 (2005 г., Флоренция);
- Маастрихт 4 (2012 г., Флоренция);
- Маастрихт 5 (2016 г., Флоренция).
По результатам консенсуса «Маастрихт 2» было установлено, что, к сожалению, ни одна из проводимых схем эрадикации, несмотря на одновременное применение нескольких препаратов, не гарантирует полное уничтожение инфекции. В связи с этим было рекомендовано лечить пациентов сначала по схеме первой линии, а затем при отсутствии терапевтического эффекта – по схеме второй линии.
Необходимость проведения повторных курсов антихеликобактерной терапии объясняется повышением резистентности H. pylori к назначаемым антибиотикам, что является главной проблемой современной гастроэнтерологии при лечении ассоциированных с возбудителем заболеваний.

Проникновение возбудителя в слизистую оболочку желудка
Применяемые сегодня, чтобы вылечить хеликобактерную инфекцию, эрадикационные схемы были утверждены на «Маастрихт 4».
Основные требования для них:
- получение минимум 80% случаев избавления от инфекции, заживления гастрита или язвы, подтвержденного повторным исследованием;
- длительность терапии не более 14 суток;
- приемлемая низкая токсичность используемых препаратов;
- безопасность, наличие побочных эффектов менее чем у 15% пациентов;
- отсутствие серьезных реакций, требующих досрочной отмены таблеток;
- доступность и удобство для пациентов, небольшое количество приемов лекарства в сутки;
- преодоление постоянно растущей устойчивости бактерии к применяемым антибиотикам;
- возможности замены препаратов внутри схемы при выявлении аллергических реакций или других проблем.
Интересно! Исторически первой успешно апробированной схемой эрадикации Хеликобактер было применение субсалицилата висмута и Метронидазола. Испытал ее на себе ученый Барри Маршалл, обнаруживший совместно с коллегой Helicobacter pylori в слизистой желудка. В 1984 г. он преднамеренно выпил содержимое чашки Петри с культурой бактерий, а затем вскоре после появления характерных симптомов спровоцированного гастрита провел указанное лечение. После 14 дней терапии по результатам биопсии возбудителя в желудке обнаружено не было.
Препараты I линии
Задачей терапии первой линии является уничтожение H. pylori у максимально возможного числа пациентов.

Согласно рекомендациям Маастрихт 3, назначают так называемую трехкомпонентную схему (тройная терапия), которая включает следующие препараты и дозировки в день:
- ингибитор протонной помпы (ИПП) дважды в стандартных дозах;
- антибиотик Кларитромицин по 0.5 г два раза;
- антибиотик Амоксициллин по 1 г или антибактериальное средство Метронидазол по 400 или 500 мг дважды.
Чтобы снизить секрецию желудочного сока и выделение соляной кислоты, больных лечат следующими ИПП в указанных дозировках на один прием:
- Лансопразол – 30 мг;
- Пантопразол – 40 мг;
- Эзомепразол, Омепразол или Рабепразол – 20 мг.

Минимальная продолжительность курса лечения составляет 7 дней. По ряду проведенных клинических исследований оказывается, что более эффективно принимать указанные препараты 10 или 14 дней. Чтобы была достигнута максимальная эрадикация Хеликобактер пилори и не возникал риск рецидивов, тройную терапию при отсутствии противопоказаний и других ограничений нужно назначать в полном объеме по дозировкам и срокам лечения.
Трехкомпонентную схему можно применять как «первую линию» терапии в странах, где частота устойчивых к действию кларитромицина штаммов H. pylori составляет около 15-20%. Развитие устойчивости возбудителя к Кларитромицину объясняется частым назначением антибиотиков из группы макролидов при бактериальных осложнениях ОРВИ и респираторных заболеваниях у детей и взрослых. Если резистентность к Кларитромицину обнаруживается в среднем у 10% населения, то для Метронидазола этот показатель гораздо выше и составляет от 20 до 40%, что значительно ограничивает возможность применения этого антибактериального средства.
К сведению: резистентность к Амоксициллину, применяемому в первой линии, и тетрациклину, назначаемому во второй линии, не развивается или развивается крайне редко и составляет менее 1%, что не имеет существенного клинического значения.

Как альтернатива трехкомпонентной эрадикационной терапии может использоваться четырехкомпонентная схема, дополнительно включающая препарат Де-Нол по 120 мг 4 раза в день. Если у больного с диагностированной хеликобактерной инфекцией имеется атрофия слизистой, сопровождающаяся отсутствием продукции соляной кислоты, то назначать ИПП в данном случае не надо, поэтому их исключают, оставляя Висмута трикалия дицитрат.
Для пациентов пожилого возраста, у которых ввиду высокого риска осложнений при назначении сразу двух антибиотиков, проведение полноценной антихеликобактерной терапии 1 линии невозможно, рекомендуется следующая сокращенная схема лечения на 14 дней:
- Амоксициллин;
- любой ИПП;
- препарат висмута.

При наличии показаний у пожилых пациентов антибиотик может быть вообще отменен. При этом прием препаратов висмута назначают на 28 дней, при болевых ощущениях дополнительно выписывают короткий курс ИПП.
Препараты II линии
Ко второй линии препаратов прибегают в случае, если по результатам повторного контроля инфекции не удалось добиться положительного эффекта на предыдущем этапе лечения. При этом обязательным условием является исключение приема антибактериальных средств, используемых ранее. Комплекс лекарств, которые включает 2-я линия, называют еще квадротерапией, так как в нее входит четыре препарата: антисекреторное средство, соли висмута и два антибактериальных препарата.
Рекомендуемые дозировки и частота приемов в день:
- Тетрациклин по 0.5 г 4 раза;
- ИПП в стандартной дозе;
- препарат соли висмута по 120 мг 4 раза;
- Метронидазол по 0.5 г трижды.

При необходимости замены какого-либо лекарства или развития у бактерии резистентности могут быть предложены альтернативные варианты:
- любой из ИПП, Амоксициллин, препарат висмута, противомикробные средства нитрофуранового ряда (Фуразолидон или Нифурател);
- любой из ИПП, препарат висмута, Амоксициллин и Рифаксимин.
Курс лечения длится от 10 до 14 дней.

Препараты III линии
Одним из ключевых изменений, утвержденных в Маастрихт 5, является исследование чувствительности выделенных из слизистой желудка больного человека штаммов Helicobacter pylori ко всем возможным антибиотикам. Проводится процедура только при наличии особо устойчивых к действию антибактериальных препаратов штаммов бактерии (при отсутствии успеха после лечения схемами 1-й и 2-й линии).
Выявление антибиотиков, способных подавлять рост колоний патогенной бактерии на питательных средах, позволяет определить дальнейшие возможные варианты терапии 3 линии и спрогнозировать их эффективность. Для каждого пациента препараты подбираются индивидуально.
Ранее в Маастрихтских рекомендациях 3 в качестве антибиотиков третьей линии предлагалось использование Рифабутина и Левофлоксацина одновременно с ингибиторами протонного насоса и Амоксициллином. Однако к Левофлоксацину у бактерии часто развивается резистентность.
Для лечения Хеликобактер следует обратиться к опытному гастроэнтерологу. Он сможет подобрать адекватную схему терапии, основываясь на индивидуальных особенностях больного и используя новые методы и разработки медицины в этой области.
Практические рекомендации по диагностике и лечению патологии желудка и двенадцатиперстной кишки, ассоциированной с Helicobacter pylori
С чем связаны трудности лечения ЯБ, ассоциированной с Hp? Почему во все резервные схемы эрадикационной терапии включены препараты висмута? Какие больные подлежат обязательной эрадикационной терапии? Причиной развития, рецидивирования и прогрессиро
С чем связаны трудности лечения ЯБ, ассоциированной с Hp?
Почему во все резервные схемы эрадикационной терапии включены препараты висмута?
Какие больные подлежат обязательной эрадикационной терапии?
Причиной развития, рецидивирования и прогрессирования эрозивно-язвенного процесса в желудке и ДПК, несомненно, является преобладание факторов агрессии (в основном HCl и пепсин) над факторами защиты (слизисто-гидрокарбонатный барьер, кровоток, клеточная регенерация и др.).
Продолжающаяся колонизация Helicobacter pylori в гастродуоденальной СО является причиной усиления факторов агрессии и ослабления факторов защиты. Иногда усиление факторов агрессии может быть связано с приемом нестероидных лекарственных средств (аспирин и др.), кофеинсодержащих, а также крепких алкогольных напитков.
Методы обнаружения Helicobacter pylori в клинике
Если имеются показания к проведению диагностической эндоскопии (ЯБЖ, язвенное кровотечение, геморрагический гастрит, новообразования желудка и др.), то наиболее предпочтительными методами для выявления Hp считаются прицельная биопсия СО из преддверия привратника (из одного участка) и тела (из двух участков — передняя и задняя стенки) желудка, проведение гистологического исследования и определение уреазной активности (ускоренные уреазные тесты). Фиксация и окраска препаратов для гистологического исследования обычно занимают несколько дней, а оценка результата уреазного теста — несколько часов. По особым показаниям могут быть проведены посев бактериальной культуры, полимеразная цепная реакция (ПЦР), уреазный дыхательный тест. Однако перечисленные исследования являются трудоемкими, дорогостоящими и пока еще используются редко. Метод ПЦР в средах (например, слюне) позволяет идентифицировать Hp без выделения чистой культуры по присутствующим в исследуемом материале фрагментам его генома. Если диагноз, например ЯБДПК, был установлен ранее, во время эзофагогастродуоденоскопии, то методом выбора для выявления инфицирования СО желудка Hp могут быть серологический или уреазный дыхательный тесты. Данные методы неинвазивны и достаточно точны. Уреазный дыхательный тест с мочевиной может быть также использован для выявления инфекции после курса эрадикационной терапии. При этом исследование проводится не ранее чем через 4 недели после окончания антигеликобактерной терапии. Бактериологическое исследование хотя и представляет собой ценный метод выявления Hp в гастродуоденальной СО, но на практике проводится крайне редко в связи с тем, что этот процесс является достаточно трудоемким, требует наличия специальной обогащенной среды и продолжительной инкубации (3-5 дней) в особо контролируемых микроаэрофильных (микроаэробных) условиях. Данный метод в основном применяется только для выявления чувствительности Hp к антибиотикам при лечении устойчивых форм заболеваний, как правило, у больных с рецидивом язвы после курса эрадикационной терапии.
Для обнаружения Hp чаще всего используется материал (биоптат), полученный при эндоскопическом исследовании. Участок СО, взятый при биопсии, помещается на стекло или пленку, которые содержат мочевину и рН-индикатор. Если в ткани имеется Hp, происходит гидролиз мочевины до аммиака и бикарбонатов, в результате чего повышается рН и изменяется цвет индикатора (обычно с желтого до красного). Чувствительность и специфичность этого теста достигает 95% и более.
Как лечить инфекцию, вызванную Helicobacter pylоri, при выявлении той или иной патологии в желудке и/или двенадцатиперстной кишке
Современный подход к устранению (эрадикации) инфекции в гастродуоденальной СО базируется на использовании многокомпонентных схем из трех и даже четырех лекарственных средств. Установлено, что для успешной эрадикации Hp необходимо на период лечения повысить уровень внутрижелудочного рН до 5,0-7,0 с помощью включенного в лекарственную комбинацию антисекреторного препарата. Предпочтение отдается ингибитору протонного насоса (омепразол, рабепразол, лансопразол, пантопразол), но не исключаются также и антагонисты Н2-гистаминовых рецепторов (ранитидин, фамотидин). Такое комбинированное лечение, несомненно, является трудоемким, дорогостоящим и не лишено побочных эффектов. Однако пока что других подходов, позволяющих достичь эрадикации Hp, не существует.
Причиной неуспешной эрадикации чаще всего является применение заведомо неэффективных лекарственных комбинаций, когда не принимаются во внимание биологические особенности Hp и среды обитания, делающие микроорганизм малодоступным для терапии. Внедрение эффективных эрадикационных схем на всей территории России определено Приказом № 125 МЗ РФ от 17.04.98 «Об утверждении стандартов (протоколов) диагностики и лечения больных с заболеваниями органов пищеварения».
Современная концепция ведения больных, инфицированных бактериями Helicobacter pylori
Научные исследования, подтверждающие роль Hp в возникновении болезней человека, и создание антисекреторных и антибактериальных препаратов позволяют принять новые рекомендации по диагностике и лечению геликобактерной инфекции (Маастрихтский консенсус, февраль 2000 г.). Остановимся только на двух аспектах этой проблемы: как надо лечить больных и кому следует проводить терапию, направленную на уничтожение (эрадикацию) Hp инфекции, персистирующей в гастродуоденальной СО.
Абсолютными показаниями к проведению курса (курсов) эрадикационной терапии являются:
- рецидивирующие язвы или острые эрозии в СО желудка или в СО ДПК, независимо от фазы развития болезни (обострение, затухающее обострение, осложнение, оперативное вмешательство), т. е. при ЯБ, ассоциированной с Hp-инфекцией;
- лимфома или рак желудка, независимо от проводимого лечения (химиотерапия, операция и др.);
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ), сочетающаяся с хроническим активным гастритом (гастродуоденитом) или ЯБ, ассоциированная с Hp-инфекцией.
Независимо от успеха эрадикационной терапии обследование и лечение этих больных осуществляются в объеме, который предусматривается соответствующими государственными стандартами.
Эрадикационную терапию проводить не обязательно, но она может быть также полезна, если у больного с симптомами диспепсии отсутствуют деструктивные изменения в гастродуоденальной СО (эрозии и изъязвления) или они возникают в результате приема НПВС, в том числе ацетилсалициловой кислоты. В подобных ситуациях наряду с курсами эрадикационной терапии очень большое значение имеет пролонгированный прием антисекреторного препарата, в том числе блокатора Н2-рецепторов гистамина (ранитидин, фамотидин и др.), ингибиторов протонной помпы (омепразол, лансопразол и др.), а также мизопростола (сайтотек и др.). В данной ситуации цитопротекторы типа сукральфата неэффективны, и их применять не следует.
1-я схема эрадикационной терапии включает: ингибитор протонной помпы или ранитидин висмут цитрат (пилорид) в стандартной дозе, принимаемой внутрь два раза в день, и один из следующих препаратов:
- омепразол (гастрозол**, лосек, омез, омепрол, ромесек* и др.) по 20 мг два раза в день;
- париет по 20 мг один-два раза в день;
- лансопразол (ланзофед, ланзап и др.) по 30 мг два раза в день;
- ранитидин висмут цитрат (пилорид) по 400 мг два раза в день.
 |
Кларитромицин (клацид, фромалид) по 500 мг два раза в день + амоксициллин (флемоксин, хиконцил) по 1000 мг два раза в день или метронидазол* (или тинидазол) по 0,5 г два раза в день. Курс лечения составляет не менее 7 дней.
Кларитромицин и амоксициллин относятся к кислотонеустойчивым антибиотикам, их бактерицидное действие распространяется на бактерии Hp, находящиеся в стадии деления (размножения) при рН среды от 6,0 до 7,0. Такой уровень рН в желудке может быть создан только с помощью ингибитора протонной помпы (с первого дня париетом и с третьего дня другими препаратами этой группы), принимаемого в удвоенной (эффективной) суточной дозе, а метронидазол (или тинидазол), тетрациклин и висмут оказывают бактерицидное действие на бактерии Hp, потерявшие способность к размножению. Однако следует иметь в виду, что висмут также предупреждает адгезию Hp к желудочному эпителию. При отсутствии побочных эффектов от комбинированной семидневной терапии возможно пролонгирование ее до 14 дней, как это практикуется, например, в США и некоторых других странах. С целью упрощения схемы лечения в последнее время специалисты все настойчивее рекомендуют сокращать кратность приема препаратов, приурочивая его к приему пищи. В случае неудачи эрадикационной терапии, т. е. если через 4-6 недель после окончания лекарственной терапии любой из тестов на Hp (уреазный дыхательный и др.) оказывается положительным, или если спустя 5-6 месяцев после окончания лечения возникает обострение болезни с рецидивом язвы или острой эрозии в СО желудка или в СО двенадцатиперстной кишки на фоне хронического активного гастрита (гастродуоденита), — во всех этих ситуациях рекомендуется провести повторный курс эрадикационной терапии, включающей любой из перечисленных ранее ингибиторов протонного насоса в стандартной разовой дозе два раза в день + коллоидный висмут субцитрат по 120 мг четыре раза в день (три раза за 30 минут до еды и четвертый раз спустя 2 часа после еды перед сном), или два раза в день по 240 мг за 30 минут до еды + метронидазол (трихопол и др.), или тинидазол по 500 мг три раза в день с едой + тетрациклин 500 мг четыре раза в день с едой. Курс лечения составляет не менее 7 дней. Если в такой комбинации выявляется непереносимость висмута, то в дальнейшем он исключается из схемы эрадикационной терапии.
Бактерии Hp могут быть резистентны к основным антибиотикам, применяемым для эрадикации этой инфекции. Резистентность Hp не установлена только к висмутсодержащим препаратам (де-нол, вентрисол, пилорид). В связи с этим данные препараты теперь включаются во все резервные классические эрадикационные схемы. Если микроорганизм приобретает резистентность к тем или иным антигеликобактерным средствам, она сохраняется на протяжении длительного периода, тем самым сокращаются возможности выбора терапевтических средств для проведения повторных курсов. Выбор адекватной лекарственной комбинации, обеспечивающей успешную эрадикацию Hp, оказывается проблематичным как в России, так и за рубежом. Решить эту проблему можно, используя только стандартизованные, рекомендованные Минздравом РФ схемы эрадикационной терапии.
Литература
1. Стандарты (протоколы) диагностики и лечения больных с заболеваниями органов пищеварения. Приказ № 125 МЗ РФ от 17.08.98.
2. Григорьев П. Я., Яковенко Э. П. Современные представления о пилорическом геликобактериозе // Практикующий врач, 1998. № 13. С. 14-17.
3. Пасечников В. Д., Чуков С. З. Значение геномной гетерогенности штаммов Helicobacter pylori в развитии ассоциированной патологии гастродуоденальной зоны // Росс. журн. гастроэнтерол., гепатол., колопроктол. 2000. № 3. С. 7-12.
* Входит в комбинированный препарат «пилобакт».