
Краснуха у детей: симптомы и лечение, профилактика, фото



Симптомы краснухи у детей
Как проявляется болезнь? Первые признаки краснухи сопровождаются высыпаниями.
Характеристика, проявившихся элементов:
- Круглая или овальная форма, небольшой размер.
- Сыпь при краснухе розового или красного цвета.
- Локализация по всему телу. Сыпь при краснухе у взрослых и детей практически всегда проявится на ягодицах, лице, разгибательных поверхностях локтей и колен.
Сыпь при краснухе – типичный признак. Возникает симптом через 2 дня (обычно) после начала болезни и удерживается в течение недели. Пропадает без образования рубцов или пигментных пятен. Сыпь при этом не зудит. В редких случаях атипичного протекания заболевания кожа остается не втянутой в патологический процесс.
Первыми симптомами краснухи выступают также:
- Увеличение затылочных лимфатических узлов. Признак специфичен и используется для дифференциальной диагностики патологии с другими вирусными заболеваниями.
- Умеренная лихорадка с повышением температуры до 37-38 оС. Если вирус краснухи поражает взрослого, то нарушение терморегуляции носит более выраженный характер.
- Признаки фарингита – боль в горле, покашливание и конъюнктивита – резь и покраснение слизистой оболочки глаз.
Краснуха у детей до года дополнительно может сопровождаться нарушением аппетита у младенца. Ребенок плохо берет грудь, не может уснуть. Краснуха у грудничков сопровождается повышенным образованием слизи в носу. Малыш постоянно плачет или апатичен.
Если вирус краснухи проник в организм матери во время вынашивания плода, то у новорожденного будут присутствовать аномалии развития сердца, органа слуха. Типичные признаки краснухи у детей, появившихся на свет от больных женщин:
- Слепота.
- Глухота.
- Пороки сердца.








Какая сыпь при краснухе
Для заболевания характерна сыпь в виде пятен или папул. Она появляется на лице, затем в течение считанных часов распространяется по телу. Излюбленные места – спина, ягодицы, разгибательная часть рук, иногда единичные высыпания появляются на слизистой оболочке рта. Размер пятен у болеющих – от горошка до чечевицы. В первый день они яркие, заметные, со второго дня более бледные, скудные. После исчезновения может остаться пигментация. По сравнению с инфекционными болезнями сыпь выглядит более мелкой, у маленьких пятна не сливаются между собой.
Как передается краснуха?
Как передается краснуха? Источником возбудителя выступает больной человек или пациент со стертой, бессимптомной формой патологии. Врачи выделяют 2 пути, по которым передается вирус краснухи:
- Воздушно-капельный.
- Вертикальный – от матери к плоду.
Возбудитель краснухи может проникнуть в организм через общие игрушки или соски, пустышки. При передаче через воздух пациент заражается в процессе общения с больным человеком или даже пребывании в одном помещении.
Как передается краснуха от матери к ребенку? Вирус способен проникать сквозь фетоплацентарный барьер и оказывать влияние на организм малыша, вызывая серьезные нарушения. В зависимости от механизма передачи краснухи, отличается клиническая картина и прогноз для пациента.

Особенности проявлений сыпи у грудничка и новорожденного ребенка
У малышей до года краснушная инфекция имеет ряд особенностей проявления болезни. В подавляющем большинстве случаев заболевание протекает в типичной классической форме. При таком варианте обязательно образуется сыпь. Малыши болеют сравнительно легко. С момента разрешения сыпи они чувствуют себя гораздо лучше и быстро выздоравливают.
У деток с ослабленным иммунитетом или хроническими заболеваниями краснуха не всегда протекает по типичному варианту. Примерно в 10-15% случаев сыпь не образуется. При таком варианте мамы обязательно должны обратить внимание на наличие увеличенных лимфатических узлов.
Диагностика
Диагностика краснухи начинается с визуального осмотра пациента. Врач может оценить характер высыпаний и сделать предварительное заключение. Понимая, как передается краснуха, доктор интересуется о потенциальном контакте с зараженными пациентами. Дополнительно проводится:
- Пальпация лимфатических узлов.
- Осмотр ротоглотки.
- Оценка общего анализа крови.
Для точного установления диагноза используется серологическое исследование крови с определением присутствия специфических антител к вирусу. Беременные женщины при наличии показаний проходят специфическую диагностику на TORCH-инфекции.
Профилактика
Всемирной организацией здравоохранения разработана и осуществляется программа по проведению профилактических прививок. Годовалым детям делают профилактические прививки, в 6 лет проводят повторную вакцинацию. Прививки делаются женщинам детородного возраста, если зарегистрированы вспышки инфекции. Девочкам в возрасте 14 лет, которые не прививались до этого, обязательно вводят вакцину при отсутствии противопоказаний.
Непривитые дети переносят заболевание легко. Возникновение серьезных осложнений наблюдается у взрослых, которые не привиты и в детском возрасте не болели краснухой. Вирус распространяется воздушно-капельным путем, поэтому от заражения может спасти только уже выработанный иммунитет. При вспышках заболевания есть смысл позаботиться о своевременной вакцинации.
Не специфическая профилактика ограничивается изоляцией больного и людей, которые с ним контактировали. В конце инкубационного периода, на весь период появления сыпи больного изолируют, в это время он является активным источником заражения. Нельзя забывать, что инфекция передается воздушно-капельным путем. При контакте беременной с носителем заболевания велик риск заражения, если она не имеет специфических антител в крови и стойкого иммунитета.
Лечение краснухи у детей
Лечение краснухи неспецифическое. Пациент нуждается в постельном режиме. Рекомендуется употреблять большое количество жидкости для ускорения выведения токсинов из организма. При повышении температуры тела допускается использование жаропонижающих медикаментов.
Лечение краснухи у детей, которая протекает с лихорадкой, проводится с помощью парацетамола или ибупрофена. Другие жаропонижающие препараты в возрасте до 3-5 лет не рекомендованы из-за высокого риска развития побочных эффектов.
Врожденные последствия краснухи требуют симптоматического или поддерживающего лечения. Пороки развития сердца поддаются хирургической коррекции. Глухота и слепота могут быть частично излечены в зависимости от степени выраженности. Пациенты используют слуховые приборы и другие вспомогательные средства.
Прививка от краснухи

Профилактика краснухи неспроста имеет государственное значение. Профилактическая прививка — единственный способ предотвратить появление показанных на фото симптомов и необходимости лечения данного заболевания у детей. Без специфического иммунитета ввиду особого строения вируса иммунитет противостоять заражению не способен, тогда как последствия краснухи бывают крайне опасными.
Осложнения
Краснуха – относительно легкое заболевание, которое при своевременном диагностировании и адекватном лечении не вызывает никаких осложнений. Исключением являются пациенты с врожденным или приобретенным иммунодефицитом.
Возможные осложнения:
- Пневмония.
- Отит.
- Ангина (тонзиллит) – воспаление миндалин.
- Тромбоцитопеническая пурпура – снижение количества кровяных пластинок с повышением риска развития мелких подкожных кровотечений.

В тяжелых случаях у взрослых пациентов последствия краснухи могут проявляться нарушениями центральной нервной системы – энцефалиты, психозы, поражение мозговых оболочек воспалительного характера.
Наиболее опасными остаются осложнения патологии у новорожденных, если женщина перенесла вирусную инфекцию в раннем периоде беременности. У таких больных прогрессируют нарушения функционирования внутренних органов, анализаторов, головного мозга.
Профилактические меры
Во избежание развития болезни проводится профилактика краснухи. В большинстве случаев она заключается в проведении вакцинации
. В данном случае осуществляется применение живых ослабленных и убитых вакцин. Профилактика начинается после достижения ребенком годичного возраста. Проведение ревакцинации рекомендуется после достижения ребенком 6-летнего возраста. При наличии определенных показаний проводится вакцинация девочек 12-14-летнего возраста. Профилактика болезни в нашей стране наиболее часто проводится с применением трехкомпонентных вакцин.
Симптомы и признаки

У детей в начальной стадии болезни первые признаки напоминают простуду.
В инкубационном периоде краснуха проявляется так:
- температура при краснухе повышается (незначительно);
- слабость;
- конъюнктивит;
- боль в зеве;
- насморк;
- увеличиваются лимфоузлы;
- заключительный симптом – появление сыпи.
Симптомы в разгар болезни несколько отличаются. Вирус оказывает токсическое действие, отчего возникают:
- Мелкозернистая сыпь – круглые пятна, локализуются на кожной поверхности, не возвышаются. Их величина приблизительно одинакова – 2-5 мм. Сначала они возникают на шее и лице, а через несколько часов охватывают всё тело. Высыпания обильны на ягодицах, спине, сгибах конечностей.
- Полиаденит. У малыша становятся болезненными и увеличиваются лимфоузлы: затылочные, околоушные, шейные.
- Слабо выраженная интоксикация. При повышенной температуре (не выше 38 градусов) малыш чувствует недомогание, головную боль, слабость.
- Катаральные явления. У детей наблюдаются симптомы простуды.
Как проявляется (этапы болезни)
Коревая краснуха имеет три следующих периода.
- Инкубационный период
Проявления краснухи начинаются с проникновения вируса в организм. Продолжаются до возникновения на коже сыпи, когда вирус проникает в лимфатические узлы и там бурно размножается. После – разносится по всему организму с кровью.
Первые признаки краснухи у ребенка: может повыситься температура, возникнуть головная боль, появиться слабость. Иммунная система, вырабатывая антитела, начинает бороться. Один-два дня продолжается уничтожение вирусов в кровном русле, но они за этот период распространяются по всем органам и тканям.
Инкубационный период заканчивается, когда вирусы прекращают циркулировать по крови, и в среднем длится от 16 до 22 дней, в некоторых случаях он может сокращаться или увеличиваться (10-24 дня). Клинические проявления в этот период выражаются в увеличении затылочных, шейных лимфоузлов (так же за ухом).
За 5-8 дней до конца инкубационного периода малыш начинает выделять вирусы в окружающую среду, становится заразным.
- Разгар заболевания
На коже возникает сыпь (в основном размещается на ушах и голове). Она представляет округлые пятнышки, расположенные на расстоянии. Появление их происходит оттого, что в крови определяются антитела.
Важно. Многих родителей интересует – чешется ли краснуха? Сыпь не чешется и не оставляет следов.
Разгар болезни продолжается 1-3 дня. Детей обычно ничего не беспокоит, кроме слабости. Стертая форма протекает без сыпи. Диагностировать такой недуг можно, проведя анализ крови на антитела.
Малыш, даже если у него нет высыпаний, заразен все это время.
- Выздоровление
В организме еще функционирует вирус, хотя сыпь пропадает. Период продолжается 12-14 дней. После происходит выздоровление.
Малыш заразен в течение недели до появления прыщей и столько же – после. Он может посещать детсад только по окончании этого периода.
Обратите внимание. К перенесенному заболеванию приобретается стойкий иммунитет на всю жизнь.
Симптомы и методы лечения краснухи у детей

- Краснуха у детей: способы заражения
- Симптомы детской краснухи на ранней стадии
- Высыпания при краснухе
- Диагностика и лечение заболевания
- Возможные осложнения от краснухи
- Прививка от краснухи
- Профилактика краснухи
Краснуха у детей: способы заражения
Возбудителем краснухи является вирус. Заболевание чаще поражает детей в возрасте 2–9 лет. Если быстро принять необходимые меры и применить правильное лечение, ребенок перенесет недуг очень легко. Опасна болезнь для взрослых людей, особенно беременных женщин.

Основные симптомы краснухи у детей — характерная сыпь и температура.
Вирус краснухи может проникнуть в организм несколькими способами:
- Воздушно-капельный. Это самый распространенный вариант заражения. Ребенку достаточно в течение некоторого времени находиться рядом с носителем вируса. Заболевание передается при тесном общении, чихании, плаче, кашле. Возбудитель болезни со слюной зараженного попадает в воздух, а затем перемещается в организм здорового ребенка.
- Контактно-бытовой. У многих детей есть привычка знакомиться с миром через тактильные ощущения. Заразиться краснухой можно при контакте с одеждой, посудой, игрушками носителя вируса. Чаще всего это происходит в детском саду или начальной школе. Очень важно соблюдать правила личной гигиены, так как источником инфекции могут стать даже грязные руки.
- Заражение краснухой на этапе внутриутробного развития происходит через плаценту. Если беременная женщина страдает от недуга на раннем сроке, это опасно выкидышем, мертворождением, пороками развития плода. Прогрессирование болезни на поздних сроках приводит к тому, что малыш появляется на свет уже с вирусной инфекцией.
Важно знать, как проявляется краснуха у детей, чтобы своевременно провести курс терапии. В первую очередь ребенка рекомендуется полностью изолировать от контактов с другими детьми, прекратить посещение детского сада, школы. Инкубационный период вируса может длиться до 21 дня. После полного выздоровления у больного вырабатывается стойкий иммунитет, и повторное заражение краснухой маловероятно.
Симптомы детской краснухи на ранней стадии
Ответ на вопрос, как выглядит заболевший этим недугом малыш, во многом зависит от стадии развития заболевания. В период инкубации вируса никаких тревожных признаков не появляется. Особо чувствительные дети могут жаловаться на легкую слабость, становятся более капризными, много спят. Чтобы обнаружить краснуху в инкубационном периоде, внимательно изучите лимфатические узлы малыша. Они немного увеличиваются в размерах, появляется небольшое уплотнение. Особенно заметен этот признак на лимфоузлах за ушами, в затылочной области.
Симптомы краснухи в продромальный период:
- слабость и головная боль;
- отсутствие аппетита;
- ломота в суставах и мышцах;
- заложенность носа, неприятные ощущения в горле.
Продромальный период бывает не у всех зараженных, длится совсем недолго – от нескольких часов до нескольких дней. На этом этапе краснуху можно легко спутать с обычной простудой.
Однако через некоторое время проявляется основная симптоматика недуга:
- кратковременные приступы сухого кашля;
- выделение слезной жидкости, конъюктивит;
- отек слизистой носа;
- температура 38 °С, которая не спадает в течение нескольких дней
Также можно заметить, что у ребенка уплотняются лимфоузлы на затылке, становятся неподвижными и болезненными.
Высыпания при краснухе
После проявления всех вышеперечисленных симптомов начинается период высыпаний. Этот признак очень наглядный, и чаще всего именно по нему диагностируется краснуха у детей. Сначала мелкая красная сыпь локализуется на лице, голове и шее. Пятнышки небольшие, около 2–5 мм в диаметре, расположены отдельно друг от друга. Высыпания сигнализируют о том, что вирус оказывает токсическое воздействие на подкожные капилляры.
В течение нескольких часов сыпь распространяется по всему телу больного, не задевая только ступни и ладони. Спустя 2–3 дня пятна преобразуются в узелки, начинают бледнеть, пока полностью не исчезнут. Краснуха не оставляет каких-либо рубцов или пигментированных участков на кожном покрове.
Период высыпаний длится не больше недели. После этого недуг отступает, исчезает неприятная симптоматика, лимфоузлы возвращаются к нормальным размерам и плотности.
Диагностика и лечение заболевания
При обнаружении первых признаков краснухи у ребенка нужно обратиться к врачу. Специалист проведет первичную диагностику и при необходимости назначит лабораторное исследование мочи и крови. Чем ярче выражена симптоматика, тем проще выявить недуг. Высыпания на коже могут появляться при кори, мононуклеозе, аденовирусной инфекции и пр. Для эффективной терапии очень важно правильно дифференцировать болезнь.
Даже если у ребенка нет прививки от краснухи, опасаться осложнений от прогрессирования заболевания не нужно. Оно обычно протекает в легкой форме, и пациент не нуждается в госпитализации.
Чтобы облегчить состояние малыша, обязательно придерживайтесь простых рекомендаций медиков:
- Регулярно проветривайте детскую комнату, делайте влажную уборку несколько раз в день.
- Больной должен больше пить, есть часто, но маленькими порциями. В ежедневный рацион питания должны входить полезные продукты, богатые витаминами и микроэлементами.
- В острой фазе заболевания малышу рекомендуется придерживаться постельного режима.
Дополнительно врач назначает прием медикаментов для быстрого устранения неприятной симптоматики. Это могут быть жаропонижающие и антигистаминные средства, витамины, капли в нос или спреи от боли в горле.
Возможные осложнения от краснухи
Заболевание, перенесенное в тяжелой форме, может вызывать осложнения у детей с ослабленным иммунитетом. Развиваются они при добавлении вторичной бактериальной инфекции.
- ангина;
- бронхит;
- пневмония;
- энцефалит или менингит;
- лимфаденит.
Все эти заболевания опасны для здоровья и даже жизни малыша. Однако осложнения развиваются крайне редко, поэтому заранее паниковать не стоит. Главное, своевременно обращаться к врачу и следовать всем его рекомендациям.
Прививка от краснухи
Прививка содержит клетки живых, но ослабленных микроорганизмов, поэтому делать ее можно только детям старше 1 года. Чаще всего используется трехкомпонентная вакцина, которая защитит одновременно от эпидемического паротита, кори и краснухи. Процедура проводится дважды – первый раз в 1 год, второй – в 6 лет. Однократное введение вакцины не гарантирует полноценную защиту ребенка и выработку иммунитета на вирус краснухи, поэтому ревакцинацию нужно делать обязательно.
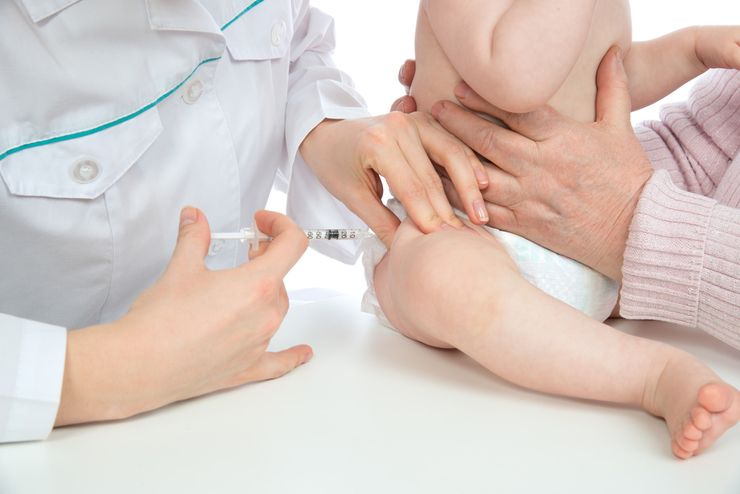
Самой надежной мерой профилактики болезни является прививка от краснухи
После процедуры в течение нескольких дней могут проявляться следующие реакции:
- Местная. В области введения вакцины появляется небольшое покраснение. Могут немного увеличиться лимфоузлы.
- Общая. Малыш несколько дней после процедуры чувствует небольшую слабость. Редко на один градус поднимается температура.
- У пациентов младшего школьного возраста иногда возникают болезненные ощущения в мускулатуре или суставах.
- Появления аллергической реакции, немногочисленные красные или фиолетовые высыпания.
Все эти проявления исчезнут самостоятельно, без какого-либо дополнительного лечения. Если реакция очень сильная и доставляет дискомфорт, медик рекомендует прием симптоматических препаратов.
Вакцинация от краснухи имеет определенные противопоказания. Такую процедуру не рекомендуется проводить при индивидуальной непереносимости одного из компонентов препарата, иммунодефицитном состоянии, в острой фазе инфекционного заболевания. Если у годовалого малыша проявилась сильная негативная реакция на прививку, от ревакцинации лучше отказаться.
Профилактика краснухи
Основным методом профилактики является вакцинация. Она защитит от заражения вирусом, будет способствовать выработке устойчивого иммунитета. Если ребенок уже заболел, нужно сделать все возможное, чтобы заболевание не распространилось на окружающих.
Для этого придерживайтесь рекомендаций медиков:
- Пациент должен быть изолирован от остальных членов семьи в отдельной комнате.
- Тщательно следите за соблюдением гигиены. Ребенка нужно регулярно купать. Это не только разрешено, но и позволит значительно облегчить состояние больного.
- Во время болезни малыш должен пользоваться только своей посудой.
Когда симптомы краснухи начнут исчезать, малыш сможет вернуться к привычной жизни. Чтобы убедиться в отсутствии осложнений, посетите врача для проведения контрольного обследования.
Заботливые родители должны внимательно следить за самочувствием ребенка, чтобы своевременно обнаружить проявления опасных заболеваний. Каждый решает самостоятельно, нужна ли вакцинация. Если ребенок не перенесет краснуху в раннем возрасте, у непривитого пациента сохранится риск заражения во взрослой жизни. В этом случае болезнь будет протекать тяжелее и может привести к развитию осложнений. Особенно опасна эта инфекция во время беременности.
Краснуха
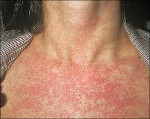
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией. Вирус краснухи внедряется в организм через слизистую дыхательных путей, куда он попадает с вдыхаемым воздухом. Инкубационный период длится от 10 до 25 дней. Типичными для краснухи признаками является появление сыпи вначале на лице, ее быстрое распространение по всему телу и отсутствие на коже ладоней и подошв. Диагноз краснухи устанавливается клинически.
- Характеристика возбудителя
- Симптомы краснухи
- Осложнения краснухи
- Диагностика краснухи
- Лечение краснухи
- Прогноз и профилактика краснухи
- Цены на лечение
Общие сведения
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией.
Характеристика возбудителя
Краснуху вызывает РНК-содержащий вирус рода Rubivirus. Вирус мало устойчив к факторам внешней среды, легко инактивируется под действием ультрафиолетового облучения, нагревания, химических дезинфицирующих средств. Вирус может сохранять свою жизнеспособность в течение нескольких часов при комнатной температуре, легко переносит замораживание.
Резервуаром и источником возбудителя краснухи является больной человек. При этом заболевание может протекать как с клинической симптоматикой, так и в латентной, стертой форме. Выделение вируса начинается за неделю до проявления экзантемы и продолжается 5-7 дней после. При врожденной краснухе у детей возбудитель выделяется с секретом слизистой носоглотки, мочой (иногда с фекалиями).
Краснуха распространяется с помощью аэрозольного механизма передачи преимущественно воздушно-капельным путем. Возможно заражение контактно-бытовым путем при общем пользовании игрушками, посудой. Заражение через руки и предметы быта эпидемиологически не значимо. При заражении краснухой беременных осуществляется трансплацентарная передача инфекции плоду. Ввиду слабой стойкости вируса заражение краснухой требует более тесного общения, нежели передача возбудителей ветряной оспы, кори.
Естественная восприимчивость человека – высокая. В особенности – у женщин детородного возраста, преимущественно 20-29 лет. Входными воротами инфекции являются слизистые оболочки верхних дыхательных путей, иногда – поврежденные кожные покровы. Размножение и накопление вируса происходит в регионарных лимфатических узлах. Размножившийся вирус распространяется с током крови, поражая другие лимфатические узлы и оседая в кожных покровах, при этом провоцируя иммунный ответ. Сформировавшиеся антитела атакуют вирус и очищают организм. Постинфекционный иммунитет стойкий, пожизненный.
Симптомы краснухи
Инкубационный период краснухи составляет 10-25 дней. Заболевание у взрослых обычно начинается с продромальных признаков: повышения температуры (иногда может достигать довольно высоких значений), недомогания, слабости, головной боли. Нередко отмечаются умеренный насморк, сухой кашель, першение в горле, слезотечение, светобоязнь. Осмотр может выявить легкую гиперемию зева и задней стенки глотки, раздражение конъюнктивы. Эти симптомы сохраняются обычно от одного до трех дней. У детей катаральные признаки чаще всего отсутствуют.
В начальном периоде заболевания как у взрослых, так и у детей отмечается лимфаденит преимущественно затылочных и среднешейных лимфатических узлов. Лимфоузлы увеличены в размере, на ощупь болезненны. Лимфаденит может сохраняться до 2-3 недель. После катарального периода появляются высыпания. Появлению сыпи обычно предшествует кожный зуд.
В 75-90% случаев сыпь появляется в первый же день болезни, сначала на лице и шее, за ушами, под волосами. В некоторых случаях сыпь может распространяться из иной локализации. За сутки сыпь покрывает различные участки кожи за исключением ладоней и подошв. В особенности характерны высыпания на ягодицах, спине, разгибательных поверхностях конечностей, в редких случаях выявляется мелкая единичная энантема слизистой оболочки рта (пятна Форхейма). Сыпь мелкая, пятнистая, не возвышающаяся над поверхностью кожи. Пятна красные или розовые, округлые, с ровными краями, кожные покровы вокруг элементов сыпи не изменены. У взрослых элементы сыпи нередко сливаются, для детей сливная экзантема не характерна.
В период высыпания температура тела сохраняется в пределах нормы, либо повышается до субфебрильных цифр, отмечается полилимфаденит. Иногда имеют место миалгии и артралгии, могут проявляться симптомы диспепсии, умеренная гепатоспленомегалия. Женщины часто отмечают симптоматику полиартрита. Сыпь обычно сохраняется около 4 дней, после чего быстро исчезает, не оставляя последствий. В целом краснуха у взрослых протекает практически так же, как и у детей, но тяжесть и продолжительность течения обычно более значительна, более яркая катаральная симптоматика, обильная сливная сыпь, признаки лимфоаденопатии менее выражены, могут вовсе не отмечаться больными.
Осложнения краснухи
Осложнения при краснухе не часты, как правило, возникают в результате присоединения бактериальной инфекции. Преимущественно среди таковых встречаются вторичные пневмонии, ангины, отиты. Иногда краснуху осложняет артрит, тромбоцитопеническая пурпура. У взрослых в редких случаях возможно развитие осложнений со стороны нервной системы: энцефалита, менингоэнцефалита, энцефаломиелита.
Большую опасность представляет краснуха в случае ее развития у беременных женщин. Инфекция не оказывает заметного влияния на организм матери, но имеет крайне неблагоприятные последствия для плода: начиная от врожденных пороков развития до внутриутробной смерти. Вероятность формирования пороков развития напрямую зависит от срока беременности, на котором произошло заражение краснухой. Та же зависимость прослеживается в отношении возникновения врожденной краснухи: у матерей, заболевших на 3-4 неделе беременности, риск патологии младенца составляет 60%, при поражении женщины после 13-14 недели – сокращается до 7%.
Диагностика краснухи
Методам специфической серологической диагностики краснухи имеют ретроспективное диагностическое значение, поскольку производится исследование парных сывороток с интервалом в 10 дней. Определяют нарастание титров иммуноглобулинов М и G с помощью РСК, ИФА, РТГА или РИА.
Кроме того, серологический анализ и постановка реакции бласттрансформации лимфоцитов производится у беременных женщин, имевших контакт с лицами, больными краснухой, для выявления инфицированности и вероятности поражения плода. Анализ сыворотки крови беременной женщины производят в максимально ранние сроки и не позднее 12 дня после контакта с больным. Выявление иммуноглобулинов G в эти сроки обычно свидетельствует о перенесении ранее инфекции и имеющемся иммунитете к ней, что позволяет безбоязненно сохранять беременность. Появление антител только во второй сыворотке (преимущественно иммуноглобулины М) говорит об имеющем место активном инфекционном процессе, могущем негативно сказаться на развитии плода.
К неспецифическим методам лабораторной диагностики краснухи можно отнести общий анализ крови. Картина крови, как правило, показывает лимфоцитоз при общей лейкопении, повышение СОЭ. У взрослых в крови могут обнаруживаться плазмоциты. Дополнительные методы диагностики при краснухе необходимы в основном при подозрении на развитие осложнений. Диагностика пневмонии проводится при помощи рентгенографии легких. При неврологических нарушениях проводят ЭЭГ головного мозга, реоэнцефалографию, Эхо-ЭГ. Возникновение отита требует консультации отоларинголога.
Лечение краснухи
Как правило, краснуха лечиться амбулаторно, госпитализация осуществляется только в случае развития опасных осложнений. Этиотропного лечения краснухи не разработано, в большинстве случаев выздоровление наступает самостоятельно вследствие элиминации вируса в результате сформировавшегося иммунного ответа.
Терапия в случаях тяжелого течения заключается в назначении симптоматических и патогенетических препаратов (дезинтоксикационная терапия, жаропонижающие средства седативные, антигистаминные препараты). При развитии краснушного артрита назначается хлорохин на 5-7 дней. Развитие неврологических осложнений служит показанием к назначению преднизолона, дегидратационной терапии. Врожденная краснуха на сегодняшний день лечению не поддается.
Прогноз и профилактика краснухи
В подавляющем большинстве случаев прогноз благоприятный, заболевание заканчивается полным выздоровлением без каких-либо последствий. Ухудшается прогноз в случае развития краснушного энцефалита. Особое значение имеет краснуха в акушерской практике. Перенесение инфекции матерью может иметь крайне неблагоприятные последствия для плода. Разнообразие вероятных пороков развития плода (врожденная катаракта, глухота, пороки сердца, микроцефалия и др.) при краснухе беременных тем шире, чем раньше имело место заражение.
Специфическая профилактика краснухи в развитых странах производится с помощью плановой вакцинации живой ассоциированной вакциной от кори, паротита и краснухи. Кроме того существуют моновакцины. Вакцинация против краснухи производится двукратно, первый раз в возрасте 12-16 месяцев, затем ревакцинация в 6 лет. Кроме того, в дальнейшем нередко ревакцинации подвергаются девочки подросткового возраста и молодые женщины.
Экстренная профилактика осуществляется контактным детям и беременным женщинам с помощью введения противокраснушного иммуноглобулина. Больные краснухой находятся в изоляции вплоть до 5 дня после возникновения высыпания. Специальных карантинных мероприятий в отношении больных и контактных лиц не производится.
Краснуха у детей – симптомы и лечение

Краснуха у детей является одним из наиболее распространенных инфекционных заболеваний. По ряду признаков это заболевание имеет сходство с корью. Чаще всего протекает достаточно легко, но приятного в этом мало. Осложнения не отличаются массовостью, однако могут создать проблемы.
Вирус, в основном, передается воздушно капельным путем, однако может быть передан внутриутробно заболевшей беременной женщиной. Если рождение ребенка прошло без последствий, то следующий этап возможностей инфицирования приходится на промежуток от одного года, до семи лет. В последующие годы риск заболевания уменьшается.
Что такое краснуха
Краснуха – это острое заболевание инфекционного генеза, отличающееся воздушно-капельным механизмом инфицирования и поражающее преимущественно пациентов младшего возраста (краснуха у взрослых встречается гораздо реже).
Возбудителем краснухи является Rubella virus (относится к роду Rubivirus, который входит в семейство Togaviridae). К характеристикам вируса Rubella следует отнести слабую устойчивость жизни во внешней среде. Однако он способен выжить длительное время при низких температурах, вплоть до замороженного состояния.
Заболеваемость краснухой значительно повышается в период смены сезонов.
Главными симптомами краснухи являются мелкопятнистые высыпания, увеличенные лимфоузлы (преимущественно затылочные, подчелюстные, зашейные и т.д.), а также умеренно выраженная лихорадочная и интоксикационная симптоматика.
Код краснухи по МКБ10 В06. При наличии осложнений заболевание кодируется как В06.8. Неосложненные формы краснухи кодируются В06.9.
Эпидемиология заболевания
 Вирус краснухи отличается низким уровнем устойчивости к воздействию факторов окружающей среды. Он в течение тридцати секунд погибает при воздействии ультрафиолетового облучения и в течение двух минут при кипячении.
Вирус краснухи отличается низким уровнем устойчивости к воздействию факторов окружающей среды. Он в течение тридцати секунд погибает при воздействии ультрафиолетового облучения и в течение двух минут при кипячении.
В условиях низких температур вирус может долго сохранять жизнеспособность и активность. С этим связано то, что вспышки краснухи регистрируются преимущественно в холодное время года (зима-весна).
Источником краснушных вирусов являются больные краснухой (в том числе и пациенты с бессимптомными и стертыми формами болезни) или здоровые носители вируса.
У малышей с диагнозом «врожденная краснуха», вирусы могут выделяться с мочой, калом и частичками мокроты до двух лет после рождения.
Передача вируса осуществляется воздушно-капельно и трансплацентарно (во время беременности).
Естественная восприимчивость людей к краснушным вирусам крайне высокая. Заражение происходит даже при коротком контакте с пациентом.
Дети младше шести месяцев, рожденные от вакцинированных или ранее болевших краснухой матерей, обладают иммунитетом к данному заболеванию.
После перенесенной инфекции у пациента происходит формирование стойкого и пожизненного иммунитета. Повторные случаи краснухи регистрируются в единичных случаях.
Будущим мамам необходимо выполнить анализ на антитела к краснухе. При отсутствии иммунитета к данному заболеванию, женщинам рекомендована прививка от краснухи (минимум за три месяца, до планируемого зачатия).
Вакцина от краснухи может вводиться в виде моновакцины или в составе прививки КПК (корь-краснуха-паротит).
Краснуха у детей – профилактика
 Проведение плановой профилактики краснухи и других управляемых инфекционных патологий (инфекционные болезни, против которых существуют прививки) играет важную роль в предупреждении появления вспышек заболевания.
Проведение плановой профилактики краснухи и других управляемых инфекционных патологий (инфекционные болезни, против которых существуют прививки) играет важную роль в предупреждении появления вспышек заболевания.
Планово вакцина против краснухи проводится в составе КПК детям в двенадцать месяцев и повторно – в шесть лет. При отсутствии у пациента плановой вакцинации, прививку от краснухи рекомендовано выполнять всем девочкам старше тринадцати лет, не болевшим ранее краснухой.
Вакцинация от данного заболевания не проводится:
- пациентам с подтверждено высоким уровнем антител к вирусу краснухи;
- беременным женщинам;
- пациентам с индивидуальной непереносимостью компонентов вакцины;
- лицам с острыми патологиями соматического или инфекционного генеза.
Читайте также по теме
Пациентам с иммунодефицитными состояниями вакцина может вводиться только после проведения комплексного обследования и консультации иммунолога.
После введения вакцины развитие специфического иммунитета происходит в течение пятнадцати суток от постановки прививки.
Как правило, вакцинация против возбудителя краснухи переносится хорошо. Нежелательные эффекты развиваются крайне редко.
Побочные воздействия от введения моновакцины могут проявляться лихорадочной симптоматикой, экзантемой, лимфоаденопатией.
Неспецифическая профилактика краснухи
Неспецифические профилактические мероприятия заключаются в ограничении контактов с больными краснухой, а также изоляции пациентов с краснухой на пять дней от момента появления у них сыпи.
В проведении дезинфекции и разобщении контактировавших с больным лиц нет необходимости.
Как развивается краснуха
 Внедрение краснушных вирусов осуществляется в слизистых, выстилающих респираторный тракт. Массивное поступление вирусов в кровь (вирусемия) наблюдается уже в периоде инкубации.
Внедрение краснушных вирусов осуществляется в слизистых, выстилающих респираторный тракт. Массивное поступление вирусов в кровь (вирусемия) наблюдается уже в периоде инкубации.
Дальнейшее размножение вирусных частиц происходит в тканях лимфатических узлов (на данном этапе заболевания происходит развитие полиаденопатии), также в кожных покровах (следствием этого является развитие сыпи).
На поздних сроках чувствительность плода к вирусу краснухи ниже, чем на ранних сроках беременности.
Краснуха – симптомы у детей и взрослых
Классическая краснуха у детей и взрослых протекает с развитием специфических синдромов:
- интоксикационного;
- лимфоаденопатического;
- респираторного;
- лихорадочного;
- экзантемного.
Интоксикационный синдром при краснухе у взрослых и детей проявляется появлением недомогания, слабости, вялости, головных болей, артралгии и миалгии, тошноты и снижения аппетита.
Лихорадочная симптоматика характеризуется повышением температуры, появлением озноба.
Поражение респираторного тракта проявляется катаральной симптоматикой. Больных беспокоит легкий насморк, редкий кашель. Также часто отмечается умеренная гиперемия задней стенки глотки.
Кашель при краснухе у детей сухой, непродуктивный. При развитии ринита отмечается чихание, заложенность носа и отхождение из носовых ходов жидкого, прозрачного содержимого.
В единичных случаях, при краснухе у детей отмечаются единичные геморрагические элементы на слизистой ротоглотки и бледно-розоватые пятнышки на слизистых мягкого неба (пятнышки Форхгеймера).
 Поражение лимфоузлов при краснухе у детей и взрослых является обязательным симптомом заболевания. Лимфоаденопатия часто появляется не только до возникновения сыпи при краснухе, но и до появления катаральной симптоматики.
Поражение лимфоузлов при краснухе у детей и взрослых является обязательным симптомом заболевания. Лимфоаденопатия часто появляется не только до возникновения сыпи при краснухе, но и до появления катаральной симптоматики.
Нормализация размеров лимфатических узлов начинается через несколько суток после исчезновения сыпи.
Лимфатические узлы при краснухе у детей не спаянные, умеренно болезненные или безболезненные при пальпации, плотные, подвижные. Синдром флюктуации (признак нагноения) отсутствует.
Кожа над воспаленными лимфатическими узлами не изменена. Отек окружающих мягких тканей не наблюдается. Размер лимфатических узлов может варьировать от одного до двух сантиметров в диаметре (более выраженное увеличение лимфатических узлов наблюдается крайне редко).
Лимфоаденопатия при краснухе у детей и взрослых носит доброкачественный характер. Нагноение не характерно и может отмечаться в единичных случаях, при присоединении вторичной бактериальной инфекции у пациентов с иммунодефицитными состояниями.
В таком случае пораженный лимфатический узел становится резко болезненным, появляется размягчение в центре и синдром флюктуации при пальпации. Кожа над лимфоузлом гиперемирована и напряжена.
Сыпь при краснухе носит мелкопятнистый (реже крупнопятнистый или пятнистопапулезный) характер. Диаметр мелкопятнистых высыпаний составляет пять-семь миллиметров.
Краснуха у детей: симптомы, как отличить, лечение, формы заболевания, осложнения
Краснуха – это острое вирусное заболевание, выявляемое в большинстве случаев у детей 2–9 лет. По сравнению с другими детскими инфекционными болезнями, например, ветрянкой и скарлатиной, она встречается нечасто. Это связано с тем, что вакцинация против краснухи включена в календарь обязательных прививок во многих странах мира. У непривитых детей заболевание протекает в легкой форме и редко сопровождается серьезными осложнениями. Наиболее опасно оно для беременных женщин, его выявление в первом триместре является медицинским показанием к прерыванию беременности.
Содержание:
- Характеристика возбудителя и способы его передачи
- Симптомы
- Формы заболевания
- Диагностика
- Как отличить от других заболеваний
- Лечение
- Особенности краснухи у детей до года
- Последствия у беременных
- Осложнения
- Профилактика

Характеристика возбудителя и способы его передачи
Краснуха относится к высококонтагиозным инфекционным заболеваниям, восприимчивость к этой инфекции у людей без специфического иммунитета составляет 90%.
Возбудителем является РНК-вирус Rubella virus – единственный представитель рода Rubivirus семейства Togaviridae. Во внешней среде он неустойчив, остается жизнеспособным лишь на протяжении 5–8 ч. Быстро погибает под действием УФ-лучей (кварцевание), изменений рН, солнечного света, высоких температур, различных дезинфицирующих средств (формалин, хлорсодержащие соединения), органических растворителей, детергентов. Однако выживает при низких температурах и даже в замороженном состоянии способен несколько лет сохранять активность.
Заболеваемость краснухой чаще всего регистрируется в периоды смены сезонов: весной, зимой и осенью. Передача вируса осуществляется от инфицированного человека:
- воздушно-капельным путем (при чихании, кашле, разговоре, поцелуе);
- контактным путем (через игрушки, посуду, полотенце и другие предметы быта);
- трансплацентарно от беременной женщины к плоду.
В первых двух случаях краснуха является приобретенной. Входными воротами инфекции выступают слизистые оболочки дыхательных путей и полости рта, затем вирус через стенки капилляров проникает в кровяное русло и с током крови распространяется по всем органам и тканям организма. Инкубационный период составляет 2–3 недели. При внутриутробном заражении через плаценту краснуха является врожденной.
Носитель Rubella virus представляет опасность для окружающих со второй половине инкубационного периода: за неделю до высыпаний и неделю после. Наиболее легко и быстро он распространятся в замкнутых помещениях, в местах массового скопления людей (детские сады и школы, больничные палаты).
После перенесенной приобретенной формы краснухи у ребенка формируется стойкий иммунитет, поэтому повторное заражение случается крайне редко. Оно принципиально возможно при сбоях в работе иммунной системы и при тяжелом иммунодефиците.
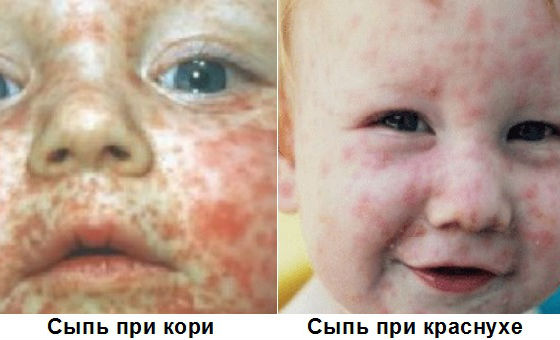
Считается, что спустя 20 и более лет после перенесенной болезни сформированный к ней иммунитет может ослабляться, поэтому в этот период повторное заражение не исключается. При вторичном инфицировании инфекция обычно протекает без симптомов или с неявно выраженной клинической картиной (кашель, насморк), без сыпи на теле.
При врожденной форме заболевания иммунитет против вируса краснухи менее стоек, так как он формируется в условиях еще незрелой иммунной системы плода. Такие малыши в течение 2 лет с момента рождения являются носителями инфекции и выделяют вирус в окружающую среду.
Симптомы
Первые явные симптомы краснухи у детей появляются к концу инкубационного периода. Сам он обычно протекает бессимптомно, некоторые дети могут жаловаться на недомогание, слабость, быть капризными, сонными, медлительными. Признаком наличия вируса в организме на данной стадии является небольшое уплотнение и увеличение лимфатических узлов сначала в паховой, подмышечной и подчелюстной области, а затем только на затылке и за ушами. Затылочные лимфоузлы наименее устойчивы к Rubella virus и именно в них главным образом происходит его накопление и размножение.
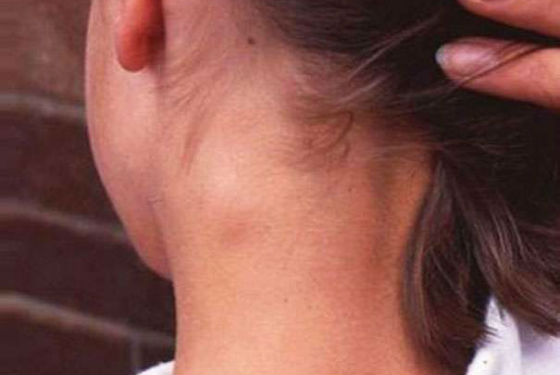
Продромальный период
В заболевании выделяют продромальный период. Он бывает не у всех и может длиться от нескольких часов или до пары суток и сопровождаться следующими симптомами:
- болевые ощущения в мышцах и суставах;
- потеря аппетита;
- головная боль;
- слабость;
- першение в горле;
- заложенность носа.
Основные признаки болезни
Спустя 1–1.5 суток возникает резкая болезненность в затылочной части шеи, лимфатические узлы в этой области становятся неподвижными и плотными, до 1 см в диаметре. Могут наблюдаться:
- приступообразный сухой кашель;
- конъюнктивит;
- заложенность носа, вызванная отеком слизистой;
- температура тела повышается до 38°С и держится 2 дня.
Период высыпаний
Через 2 дня на лице, шее и волосистой части головы появляется мелкая сыпь красного цвета. Она представляет собой круглые или овальные розово-красные пятна диаметром 2 – 5 мм, не сливающиеся друг с другом. Возникновение высыпаний обусловлено токсическим действием вируса на расположенные под кожей капилляры.
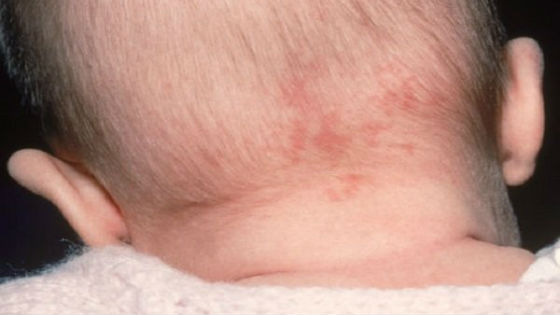
В течение нескольких часов сыпь распространяется по всему телу (на плечи, руки, спину, живот, паховую зону и ноги), кроме ладоней и ступней. Спустя 3 дня она превращается в узелки, начинает бледнеть и исчезать, не оставляя рубцов или пигментных пятен на коже. В последнюю очередь сыпь проходит на ягодицах, внутренней поверхности бедра и рук, где отмечается наибольшая плотность ее элементов.
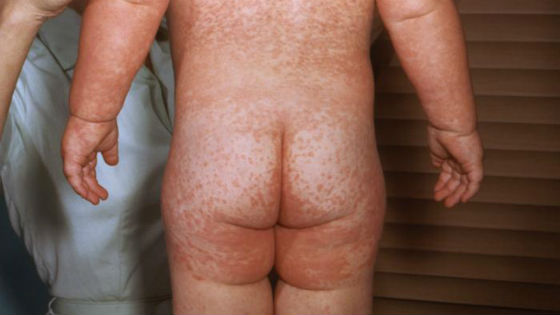
Период высыпаний длится в среднем от 3 до 7 дней. Затем состояние ребенка заметно улучшается, возвращается аппетит, проходит кашель и боль в горле, облегчается носовое дыхание. Размеры и плотность лимфатических узлов приходит в норму спустя 14–18 дней после исчезновения сыпи.
Формы заболевания
Краснуха у ребенка может протекать в двух основных формах:
- типичная (легкая, средняя, тяжелая);
- атипичная.
При типичной форме наблюдается описанная выше клиническая картина. Атипичная форма не сопровождается сыпью, может протекать без симптомов. Дети с атипичной краснухой представляют большую опасность с точки зрения неконтролируемого выделения вируса и распространения инфекции.
Видео: Признаки, профилактика и осложнения краснухи
Диагностика
Первичная диагностика краснухи у ребенка проводится врачом-педиатром и включает:
- опрос родителей заболевшего ребенка;
- анализ жалоб;
- выяснение того, привит ли ребенок от краснухи и имел ли место контакт с больным;
- общий осмотр и осмотр высыпаний на коже и слизистых оболочках;
- прощупывание лимфатических узлов.
Среди лабораторных методов диагностики назначают общий анализ крови и мочи. При краснухе анализ мочи может быть без изменений, в анализе крови отмечается повышение показателей лимфоцитов и плазмоцитов, снижение лейкоцитов, возможно увеличение СОЭ.
При отсутствии у больного сыпи для подтверждения диагноза выполняют иммуноферментный анализ на содержание в крови антител к вирусу. Данное исследование рекомендуется проводить дважды: в первые три дня болезни и спустя 7–10 дней. При наличии инфекции наблюдается увеличение титра антител в 2 раза и более.
Для маленьких детей целесообразно проведение дополнительных исследований, направленных на исключение развития осложнений.
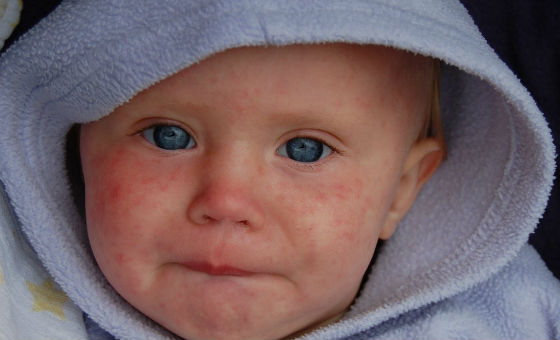
Как отличить от других заболеваний
Диагностика бывает затруднена при атипичной форме или когда краснуха у детей протекает с симптомами, выраженными слабо.
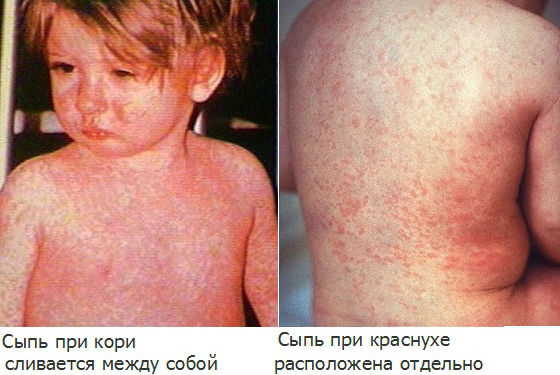
При подозрении на краснуху важно дифференцировать ее с другими инфекционными заболеваниями, сопровождающимися похожими симптомами, или аллергическими кожными реакциями. Часто по внешним признакам ее можно спутать с корью, скарлатиной, аденовирусной или энтеровирусной инфекцией, инфекционной эритемой, мононуклеозом.
В отличие от кори, краснуха не сопровождается выраженной интоксикацией и высокой температурой, элементы сыпи не соединяются между собой, появляются почти одновременно, отсутствуют патологические изменения на слизистой полости рта.
От скарлатины краснуха отличается отсутствием побледнения носогубного треугольника, более крупными элементами сыпи, локализованными преимущественно на спине и разгибательной поверхности конечностей, а не на животе, груди и сгибах рук и ног.
В отличие от мононуклеоза, при краснухе периферические лимфоузлы увеличены незначительно, отсутствует гнойная ангина, нет увеличения печени и селезенки.
Лечение
По сравнению со взрослыми, краснуха у детей протекает в легкой форме и очень редко сопровождается осложнениями. Заболевание характеризуется в целом благоприятным течением и, как правило, не требует госпитализации. Исключение составляют дети с врожденной формой краснухи, груднички, дети с тяжелыми сопутствующими патологиями, а также дети, у которых на фоне заболевания развивается судорожный синдром и другие осложнения.
При краснухе отсутствует какое-либо специфическое лечение. Во время болезни рекомендуется:
- постельный режим в острый период (от 3 до 7 дней);
- влажная уборка и частое проветривание комнаты, где находится больной ребенок;
- обильное питье;
- употребление пищи (желательно диетической и богатой витаминами) часто и маленькими порциями.
Медикаментозные средства
Из лекарственных препаратов для лечения краснухи у детей могут быть назначены симптоматические средства:
- витамины (группы B, аскорбиновая кислота, аскорутин);
- антигистаминные средства при большом количестве высыпаний (супрастин, эриус, фенистил, зиртек, зодак и другие);
- жаропонижающие на основе ибупрофена или парацетамола при температуре больше 38°С;
- таблетки для рассасывания или спреи от сильной боли в горле (септефрил, лизобакт);
- сосудосуживающие капли от выраженной заложенности носа.
Антибактериальные препараты применяются для лечения вторичной бактериальной инфекции, если она имеет место.
Особенности краснухи у детей до года
У детей до года краснуха встречается крайне редко. Это объясняется тем, что большинство женщин к моменту зачатия уже либо переболели краснухой в детстве, либо получили прививку от нее. В этом случае во время внутриутробного развития и последующего грудного вскармливания малыш получает от организма матери антитела к самым различным инфекциям, включая краснуху, и примерно до года его организм находится под защитой иммунитета матери.
Если же женщина до зачатия не болела краснухой и не прошла в детстве вакцинацию, то шансы ее будущего ребенка заболеть краснухой внутриутробно или в возрасте до года (до плановой прививки) высоки.
Краснуха у грудничков опасна для здоровья. Она может сопровождаться судорожным синдромом, ДВС-синдромом (диссеминированное внутрисосудистое свертывание), развитием менингита и энцефалита. Особенностью течения заболевания в таком возрасте является быстрое развитие. Характерные высыпания могут присутствовать на кожных покровах не более 2 часов, а затем сразу исчезнуть, не оставив следа. У детей до года, переболевших краснухой формируется стойкий иммунитет к данному заболеванию, что позволяет уже не проводить им плановую вакцинацию.
Видео: Педиатр о краснухе у ребенка
Последствия у беременных
Наиболее тяжелым и опасным является внутриутробное заражение краснухой. И чем раньше оно случилось, тем менее благоприятен прогноз. При заражении беременной женщины до срока 12 недель высока вероятность гибели плода и выкидыша или возникновения грубых отклонений в его развитии. К ним относятся поражение ЦНС (микроцефалия, гидроцефалия, хронический менингоэнцефалит), дефекты формирования костной ткани и триада пороков:
- поражение глаз (катаракта, ретинопатия, глаукома, хориоретинит, микрофтальм) вплоть до полной слепоты;
- поражение слухового анализатора вплоть до полной потери слуха;
- развитие комбинированных отклонений в сердечно-сосудистой системе (открытый артериальный проток, дефекты перегородок сердца, стеноз легочных артерий, неправильная локализация крупных сосудов).
Тератогенное действие Rubella virus проявляется в том, что он тормозит деление клеток и останавливает тем самым развитие некоторых органов и систем. Краснуха вызывает ишемию плода вследствие поражения сосудов плаценты, подавляет иммунную систему и оказывает цитопатическое действие на клетки плода.
Если плод инфицируется после 14 недели беременности, то риск развития пороков значительно уменьшается, возможны единичные дефекты, менингоэнцефалит, задержка умственного развития, психические расстройства. Симптомами врожденной краснухи у детей могут быть малый вес при рождении и заторможенная реакция на соответствующие возрасту внешние раздражители.
Видео: Чем опасна краснуха при беременности
Осложнения
Краснуха у детей вызывает осложнения, если у ребенка ослаблена иммунная система. Чаще всего они возникают вследствие вторичной бактериальной инфекции. К наиболее распространенным осложнениям относятся:
- ангина;
- пневмония;
- бронхит;
- менингит;
- лимфаденит;
- энцефалит.
Реже отмечаются ревматоидный артрит, миокардит, пиелонефрит, средний отит, тромбоцитопеническая пурпура.
Профилактика
Главной профилактикой краснухи является своевременная вакцинация. Она проводится по следующей схеме: в возрасте 1–1.5 лет ребенку делается прививка, а затем в 5–7 лет – ревакцинация. После ревакцинации к вирусу вырабатывается стойкий иммунитет. Женщинам, планирующим вынашивать ребенка, в 30 лет и старше рекомендуется повторная ревакцинация.
Вакцинацию от краснухи проводят чаще всего совместно с корью и эпидемическим паротитом (КПК).
Для профилактики распространения вируса от заболевшего человека необходимо принять следующие меры:
- изолировать больного в отдельную комнату;
- следить за соблюдением личной гигиены;
- предоставить индивидуальную посуду на время болезни.
Обязательно проводится регулярное проветривание комнаты и влажная уборка с использованием дезинфицирующих средств в помещении, где находится больной.
