Косолапость: симптомы, причины, диагностика и лечение
Врождённая косолапость (эквиноварусная деформация стопы) считается одним из часто встречаемых пороков внутриутробного развития. Согласно статистике, косолапость наблюдается у 1–3 детей на 1000 новорожденных. При этом мальчики страдают данной патологией примерно в два раза чаще, чем девочки. К тому же случаев двустороннего поражения на порядок больше, чем одностороннего.
В 10% случаев косолапость у детей сочетается с вывихом бедра, кривошеей и сколиозом.
Причины развития косолапости у новорожденных
Возникновение эквиноварусной деформации стопы связывают либо с генетической аномалией и нарушением первичной закладки плода, либо с воздействием внешнего фактора на плод или с тем и другим одновременно. Наиболее распространенные причины появления врождённой косолапости:
- Сращение водной оболочки (амниона) с нижней конечностью эмбриона.
- Нарушение нормального формирования и развития нижних конечностей в первом триместре беременности.
- Механическое давление амниона или пуповины на стопу плода.
- При маловодии давление матки на наружную часть дистального отдела нижней конечности плода.
- Возможно механическое воздействие опухоли матки на стопу при нормальном количестве околоплодных вод.
- Патология спинномозговых нервов.
- Токсоплазмоз во время беременности.
Классификация косолапости
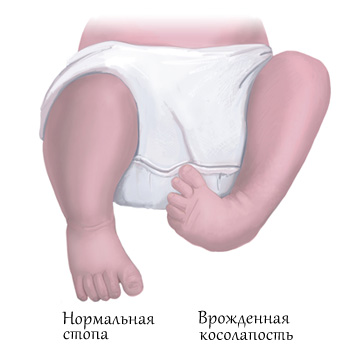
Существует несколько классификаций врождённой косолапости у детей. Однако с учётом последних данных принято выделять четыре формы эквиноварусной деформации стопы исходя из особенностей причины и патогенеза заболевания. Кроме того, отдельно акцентируют внимание на степенях тяжести.
По этиопатогенезу
Общепринятой является классификация на основе этиопатогенеза. В зависимости от причин и механизма развития порока различают следующие формы врождённой косолапости у детей:
- Типичная. Точная причина возникновения неизвестна. Характеризуется дисплазией и стойким нарушением расположения всех анатомических структур стопы. Эта патология возникает в период закладки органов и систем. Наблюдается задержка формирования и деформация костей стоп с нарушением формы и локализации их суставных поверхностей. При типичной врождённой косолапости даже у новорождённых детей невозможно осуществить полную одномоментную ортопедическую коррекцию суставов стопы.
- Позиционная. Рассматривается как эмбриональное нарушение развития нижней конечности, при котором наблюдается укорочение мышечно-связочных структур в заднемедиальной области голени и стопы без первоначального поражения костно-суставного аппарата.
- Вторичная. Развивается вследствие врождённых патологических изменений в нервно-мышечной системе. Клиническая симптоматика напрямую зависит от первичного заболевания.
- Артрогрипотическая. Возникает при тяжёлой патологии суставов артрогрипозе.
По степени тяжести

Симптомы заболевания напрямую зависят от тяжести и обширностии процесса. Выделяют следующие степени:
- Лёгкая форма характеризуется отсутствием ограничения движений в голеностопе и исправляется без приложения значительных усилий.
- При средней тяжести наблюдаются определённые ограничения движений. Вместе с тем при коррекции положения ступни чувствуется пружинистая податливость, но и также некоторое препятствие.
- Для тяжёлой формы характерны выраженные деформации костно-суставного аппарата стопы, которые в большинстве случаев не поддаются коррекции или исправлению при мануальном воздействии.
Клиническая картина косолапости
Независимо от причины и механизма развития эквиноварусной деформации стопы, будут присутствовать общие клинические признаки нарушения функции. Отчётливо определяется характерное положение дистальных отделов нижней конечности:
- подошвенное сгибание стопы в голеностопе;
- поворот вовнутрь подошвенной части ступни с провисанием наружного края;
- приведение переднего отдела ступни.
Ко всему прочему при ходьбе выявляется ограничение движения в голеностопе, атрофия группы мышц голени (больше всего страдает икроножная мышца) и своеобразная переваливающаяся походка.
Односторонне поражение при эквиноварусной деформации стопы может привести к укорочению соответствующей конечности на 1–2 см.
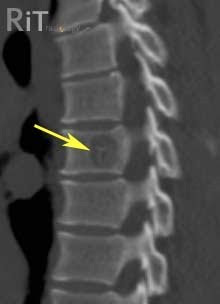
Рентгенодиагностика различных форм косолапости
На сегодняшний день самым информативным инструментальным методом обследования детей с врождённой косолапостью является рентгенодиагностика, позволяющая определиться с правильной тактикой при выборе лечения. Для объективной оценки костно-суставного аппарата применяют методику рентгенографии с установкой стоп в предельных функциональных положениях.
Информативность рентгенодиагностики существенно возрастает при сравнении результатов обследования в динамике.
Лечение различных форм косолапости у детей
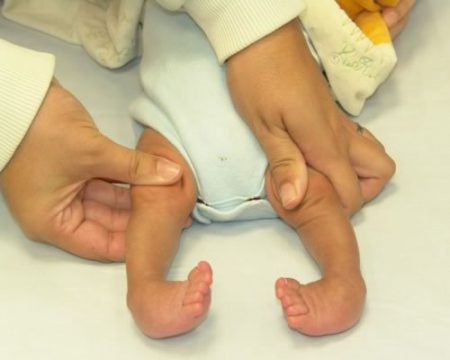
Многие родители всерьез обеспокоены тем, как избавиться от косолапости у ребёнка раз и навсегда. Сразу следует отметить, что это дело не одного дня, недели или даже месяца. Лечение эквиноварусной деформации стопы требует немало усилий, терпения, времени и средств.
Консервативная терапия
Начинать лечить врождённую косолапость у детей необходимо как можно раньше — уже с первых недель жизни. Учитывая выраженность деформации и нарушение функции, комплекс консервативных методов включает:
- редрессирующую гимнастику (принудительное постепенное исправление деформации стопы с последующей фиксацией эластичным бинтом);
- применение гипсовой повязки;
- ортопедическую обувь;
- ЛФК с выполнением специальных корригирующих упражнений;
- массаж.
Гипсовая повязка
При средней и тяжёлой формах заболевания с возраста 3 недель переходят на этапное использование гипсовых повязок, смену которых осуществляют 1 раз в 3 недели. Одновременно проводят принудительную коррекцию (исправление) деформаций стопы. В положении гиперкоррекции стопа должна находиться не менее 3–4 месяцев.
Лечебный метод Понсети
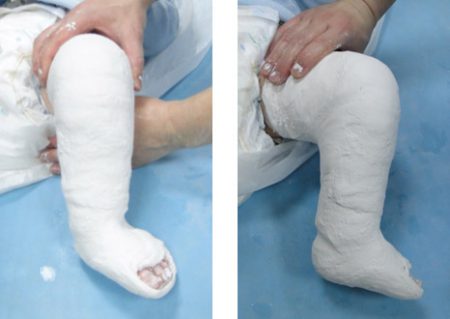
Как утверждает известный детский врач Комаровский, в настоящее время метод Понсети считается оптимальным видом консервативного лечения врождённой косолапости у детей. Если начать лечить до 9 месячного возраста, то шансы исправить большинство деформаций довольно высоки.
Лечение косолапости по методу Понсети оказывается эффективным в 80–90% случаев. Сама техника исправления врождённой косолапости состоит из 3 последовательных этапов:
- Коррекция деформаций стопы гипсовыми повязками. В общей сложности курс состоит из 5–6 гипсований.
- Ахиллотомия. Подкожное рассечение самого крупного сухожилия у человека — ахиллова для его удлинения.
- Ношение специальной обуви – брейсов с целью удержания коррекции и предотвращению рецидивов.
Закрепляют лечение занятиями ЛФК, регулярными физическими упражнениями, массажем и физиотерапией.
Ортопедическая обувь

При всех видах приобретенной и врожденной косолапости у детей в качестве составной части лечения и профилактики заболевания применяется ортопедическая обувь. Для повышения эффективности рекомендуется использовать ортопедическую обувь вместе с другими видами консервативного лечения (ЛФК, лечебная гимнастика, корригирующие упражнения, массаж, ванны, фиксация стопы с помощью эластичного бинта и т. д.).
По мнению врача Комаровского, родителям следует помнить, что без чётких показаний и назначений врача-ортопеда приобретение и ношение специальной обуви не рекомендуется.
Использование антиварусной обуви позволяет малышу сохранять правильное положение стопы при ходьбе. При этом нагрузка на ножку распределяется предельно равномерно. Отличительная особенность такой обуви – это отсутствие супинатора. Кроме того, в обязательном порядке в детской ортопедической обуви для плотной фиксации ножки должны присутствовать шнурки, регулируемые застёжки или липучки.
Врач-ортопед обязан обучить родителей выполнению в домашних условиях специальной гимнастики, корригирующих упражнений, массажу и правильной фиксации стопы эластичным бинтом.
Лечебная гимнастика и корригирующие упражнения
Ничто так не укрепляет мышечно-связочный и костно-суставной аппарат голени и стопы при косолапости, как лечебная гимнастика и комплекс специальных корригирующих упражнений. В обязанности врача-ортопеда входит подробно объяснить и показать родителям все упражнения для ребёнка, которые необходимо выполнять вне лечебного учреждения или реабилитационного центра.
Массаж

Массаж при косолапости у детей является обязательным компонентом комплексного лечения детей, как ЛФК, гимнастика и корригирующие упражнения.
По возможности минимальными навыками массажа должны овладеть родители, чтобы сделать курс лечения непрерывным и повысить его эффективность.
Хирургическое лечение
При тяжёлых формах врождённой косолапости или отсутствии ожидаемого эффекта от консервативного лечения переходят к оперативному вмешательству. Основная задача хирургического лечения – максимально устранить имеющиеся деформации стопы.
В реабилитационный период после операции рекомендуют назначать ЛФК с силовыми упражнениями, массаж и физиотерапевтические процедуры (электрофорез, лазеротерапия, магнитотерапия).
Лечение косолапости у взрослых людей
Сегодня весьма актуальным остаётся вопрос, как исправить косолапость уже в более взрослом возрасте. Вопреки расхожему мнению, справиться с приобретенной или не до конца вылеченной в детстве косолапостью вполне возможно и без хирургической операции.
Прежде всего, для этого необходимо обратиться к опытному врачу-ортопеду, который сможет оценить степень костно-суставных деформаций и расписать оптимальную схему лечения, включающую мануальную терапию, физические упражнения, массаж и ношение ортопедической обуви.
Врождённая косолапость

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Врождённая косолапость (эквино-кава-варусная деформация) — одно из наиболее распространённых пороков развития опорно-двигательного аппарата, которое составляет, по данным различных авторов, от 4 до 20% всех деформаций.
Код по МКБ-10
Q66. Врождённые деформации стопы.
Код по МКБ-10
Эпидемиология
Деформация наследственная у 30% пациентов. Наиболее часто косолапость встречается у мальчиков. Рождаемость детей с врождённой косолапостью составляет 0.1-0.4%, при этом в 10-30% случаев наблюдают сочетание с врождённым вывихом бедра, кривошеей, синдактилией, незаращением твёрдого и мягкого нёба.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Чем вызывается врождённая косолапость?
Врожденная косолапость развивается вследствие воздействия эндогенных и экзогенных патологических факторов (сращение амниона с поверхностью зародыша и давление амниотических тяжей, пуповины, мускулатуры матки; токсикоз во время беременности, вирусная инфекция, токсоплазмоз, токсические воздействия, авитаминоз и др.) во время эмбриогенеза и раннего фетального периода развития плода.
Существуют различные теории возникновения эквино-кава-варусной деформации стоп — механическая, эмбриональная, неврогенная. По мнению ряда исследователей, косолапость — наследственная болезнь, вызванная мутацией генов. Большинство авторов считает, что ведущая роль в патогенезе врождённых деформаций стоп и последующего рецидива после хирургического лечения принадлежит нервной системе — нарушению проведения нервного импульса и мышечной дистонии.
Врождённая косолапость может быть как самостоятельным пороком развития, так и сопутствовать ряду системных заболеваний, таких как артрогрипоз, диастофическая дисплазия, синдром Фримена-Шелдона, сидром Ларсена, а также иметь неврологическую основу при пороках развития пояснично-крестцового отдела позвоночника, тяжёлой спондиломиелодисплазии.
Как проявляется врождённая косолапость?
Врождённая косолапость ног проявляется изменениями суставных поверхностей костей голеностопного сустава, особенно таранной кости, суставной сумки и связочного аппарата, сухожилий и мышц — их укорочением, недоразвитием, смещением точек прикрепления.
Неправильное положение стопы у ребёнка определяют с момента рождения. Деформация при врождённой косолапости состоит из следующих компонентов:
- подошвенного сгибания стопы (pes equinus);
- супинации — поворота подошвенной поверхности кнутри с опусканием наружного края (pes varus);
- приведения переднего отдела (pes adductus);
- увеличения продольного свода стопы (pes excavates).
С возрастом косолапость увеличивается, появляются гипотрофия мышц голени, внутренняя торсия костей голени, гипертрофия наружной лодыжки, выстояние головки таранной кости с наружно-тыльной стороны стопы, резкое уменьшение внутренней лодыжки, варусное отклонение пальцев. В связи с деформацией стопы дети начинают поздно ходить. Врождённая косолапость характеризуется типичной походкой с опорой на тыльно-наружную поверхность стопы, при односторонней деформации — хромота, при двусторонней — походка мелкими шажками, переваливающаяся у детей 1.5-2 лет, у детей старшего возраста — с перешагиванием через противоположную деформированную стопу. К 7-9 годам дети начинают жаловаться на быструю утомляемость и боль во время ходьбы. Снабжение их ортопедической обувью крайне затруднительно.
В зависимости от возможности выполнить пассивную коррекцию деформации стопы различают следующие степени врождённой косолапости:
- I степень (лёгкая) — компоненты деформации легко податливы и устраняются без особого усилия;
- II степень (средней тяжести) — движения в голеностопном суставе ограничены, при коррекции определяют пружинистое сопротивление, в основном со стороны мягких тканей, препятствующее устранению некоторых компонентов деформации;
- III степень (тяжёлая) — движения в голеностопном суставе и стопе резко ограничены, коррекция деформации руками невозможна.
Где болит?
Классификация врождённой косолапости
Косолапость может быть как двусторонней, так и односторонней. При односторонней косолапости отмечают укорочение стопы до 2 см, иногда до 4 см. К периоду подросткового возраста развивается укорочение голени, иногда требующее коррекции по её длине.
Структура деформации — приведение переднего отдела, варусная деформация заднего отдела, эквинусное положение таранной и пяточной костей, супинация всей стопы и увеличение продольного свода (кавусная деформация), что и обусловливает латинское название патологии — эквино-кава-варусная деформация стопы.
 [12], [13], [14], [15], [16], [17], [18], [19]
[12], [13], [14], [15], [16], [17], [18], [19]
Как распознается врождённая косолапость?
Обследование начинают с общего осмотра ребёнка. Врождённая косолапость часто сочетается с нарушениями опорно-двигательного аппарата — врождённая или установочная кривошея, дисплазия тазобедренных суставов различной степени тяжести, дисплазия пояснично-крестцового отдела позвоночника. Врождённые перетяжки на голени встречают у 0,1% больных.
При первичном осмотре обращают внимание на положение головы ребёнка по отношению к оси скелета, наличие втяжений, телеангиэктазий в поясничном отделе, степень разведения и ротационных движений в тазобедренных суставах. Необходимо также отмечать наличие торсии костей голени.
При отклонениях от нормы рекомендуют дополнительное обследование — УЗИ шейного, поясничного отделов позвоночника и тазобедренных суставов.
При снижении функции разгибателей пальцев, гипотрофии мышц тыльного отдела голени и стопы необходимо неврологическое обследование, дополненное электромиографией мышц нижних конечностей.
Предложены различные классификации по определению степени тяжести деформации, однако наиболее практична классификация Ф.Р. Богданова.
- Типичная форма — лёгкая, средняя и тяжёлая степени.
- Отягощенная форма — косолапость с амниотическими перетяжками, артрогрипоз, ахондроплазия, врождённые дефекты костей стопы и голени, резко выраженная торсия костей голени и неврогенная форма деформации.
- Рецидивирующая форма — косолапость, развивающаяся после лечения отягощенной или резко выраженной степени косолапости.
Представленную типичную форму врождённой косолапости следует дифференцировать от атипичных при артрогрипозе, амниотической перетяжке голени, spina bifida aperta при миелодисплазии.
- При артрогрипозе наряду с деформацией стопы по типу косолапости с рождения отмечают контрактуры и деформации коленных, тазобедренных суставов, нередко с вывихом бедра, сгибательные контрактуры верхней конечности. чаще лучезапястного сустава.
- Амниотические перетяжки формируются при сращении амниона с различными частями плода, нередко вызывая спонтанные ампутации конечностей или образуя, например, в области голени глубокие циркулярные втяжения и деформации дистального отдела (на голени по типу косолапости) с функциональными и трофическими нарушениями.
- При spina bifida aperta, сопровождающейся спинномозговой грыжей и миелодисплазией. деформация по типу косолапости формируется в результате вялого паралича или пареза нижней конечности. Выявляют неврологические симптомы (гипорефлексию, гипотонию с гипотрофией мышц конечности), нарушения функций тазовых органов.
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Как исправить врождённую косолапость?
Немедикаментозное лечение
Врождённая косолапость должна устранятся уже с первых дней жизни ребёнка консервативными методами. Основы консервативного лечения — ручное исправление деформации и удержание достигнутой коррекции. Ручное исправление деформации заключается в следующих действиях:
- редрессирующей гимнастике, массаж при косолапости;
- последовательной коррекции компонентов деформации стопы: аддукции, супинации и эквинуса.
При лёгкой степени деформации корригирующую гимнастику проводят перед кормлением ребёнка в течение 3-5 мин, завершая её массажем голени и стопы, повторяя 3-4 раза в день. Стопу после гимнастики удерживают в корригированном положении мягким бинтом из фланелевой ткани (длина бинта 1.5-2 м, ширина 5-6 см) по методу Финка-Эттингена. Появляющаяся иногда синюшность пальцев через 5-7 мин должна исчезнуть. В противном случае конечность следует забинтовать вновь, ослабив туры бинта.
При среднетяжёлых и тяжелых степенях деформации вышеуказанная ЛФК при косолапости следует применять как подготовительный этап для лечения этапными корригирующими гипсовыми повязками. Лечение косолапости выполняет врач-ортопед поликлиники, начиная с двухнедельного возраста ребёнка. Первую гипсовую повязку-сапожок накладывают от кончиков пальцев до коленного сустава без коррекции деформации. В последующем с каждой сменой гипсовой повязки через 7-10 дней последовательно проводят устранение супинации и аддукции, затем — подошвенной флексии стопы.
Для исправления косолапости у ребёнка укладывают на живот, сгибают ногу в коленном суставе и рукой фиксируют за пятку и нижнюю треть голени. Другой рукой лёгким ненасильственным движением, медленно, постепенно растягивая мягкие ткани и связки, осуществляют коррекцию. Гипсовую повязку накладывают на ножку с ватно-марлевой прокладкой. Туры гипсового бинта ведут свободно, круговыми ходами против направления деформации, снаружи стопы на тыльную поверхность внутрь с тщательным моделированием повязки. Важно наблюдать за состоянием пальцев. Устранения деформации достигают через 10-15 этапов, в зависимости от степени косолапости. Затем в положении гиперкоррекции стопы накладывают гипсовый сапожок на 3-4 мес. меняя его ежемесячно. После снятия гипсового сапожка рекомендуют массаж, лечебную гимнастику, физиотерапию (тёплые ванны, парафиновые или озокеритовые аппликации). Обувь при косолапости выглядит с подбитым по всей поверхности подошвы пронатором. Для удержания стопы в корригированном положении надевают на ночь тутор из гипса или полимерных материалов (например, поливика).
Непосредственно при выписке из родильного дома ребёнка необходимо направить в специализированное учреждение, где будут проводиться этапные гипсовые коррекции для устранения деформации стопы.
Лечение, начатое как можно раньше, имеет значительно больше шансов на достижения полной коррекции стопы консервативным путём, нежели отсроченное.
Хирургическое лечение
Показания
При неудаче консервативного лечения у детей старше б месяцев, а также при позднем обращении показано хирургическое лечение — тенолигамен-токалсулотомия по методу Т.С Зацепина.
Техника операции
Накладывают кровоотдавливающий и кровоостанавливающий жгуты на нижнюю треть бедра. Операцию выполняют из четырёх разрезов:
- разрез кожи длиной 2-3 см по подошвенно-медиальной поверхности стопы. Пальпаторно определяют подошвенный апоневроз, для чего ассистент натягивает его, надавливая на головку плюсневой кости и пятку. Под подошвенный апоневроз подводят желобоватый зонд, скальпелем выполняют фасциотомню. На кожу накладывают узловые кетгутовые швы;
- разрез кожи длиной 4 см по медиальной поверхности стопы над головкой I плюсневой кости. Мобилизуют и Z-образно удлиняют сухожилие мышцы, отводящий палец. Накладывают узловые кетгутовые швы на кожу:
- разрез кожи, идущий от середины медиально-подошвенной поверхности стопы через середину внутренней лодыжки до средней трети голени. Мобилизуют кожу. Рассекают лакунарную связку, по желобоватому зонду вскрывают сухожилие влагалища задней большеберцовой мышцы и длинного сгибателя пальцев. Производят Z-образное удлинение сухожилий этих мышц. Скальпелем рассекают медиальные, задние (осторожно — сосудисто-нервный пучок) и передние связки надтаранного и подтаранного суставов. Рану не ушивают.
- разрез кожи длиной 6-8 см кнаружи от пяточного сухожилия (осторожно — к saphena parvel). Мобилизуют кожу. По зонду вскрывают сухожильное влагалище и производят Z-образное удлинение ахиллова сухожилия в сагиттальной плоскости, оставляя у пятки наружную половину сухожилия. Рассечённое сухожилие отводят, в глубине раны по средней линии вскрывают глубокий листок фасции голени. Мобилизуют сухожилие длинного сгибателя I пальца.
Следуя дистально вдоль сухожилия (осторожно — кнутри сосудисто-нервный пучок), рассекают задние связки надтаранного и подтаранного суставов. Стопу выводят в среднее положение при выпрямленной в коленном суставе конечности и удерживают в таком положении. Накладывают узловые швы на удлинённые сухожилия. Снимают жгут. Накладывают узловые кетгутовые швы на влагалище сухожилий, подкожную жировую клетчатку и кожу.
Осложнения
Необходимо стремиться оставить более широкий «кожный мостик» между третьим и четвёртым разрезами, так как при узком лоскуте и расширенной его мобилизации возможен некроз в послеоперационном периоде.
В некоторых клиниках применяют модифицированную методику. Операцию выполняют из одного разреза. Начинают его над головкой I плюсневой кости, проходят по границе с подошвенной поверхностью стопы до проекции пяточной кости и далее вверх по проекции сосудисто-нервного пучка (середина между внутренней лодыжкой и пяточным сухожилием). Мобилизуют кожу и сосудисто-нервный пучок. Последний берут на резиновые держалки.
Далее выполняют удлинение перечисленных выше сухожилий мышц и вскрывают надтаранный и подгаранный суставы. Устраняют деформацию. Операцию заканчивают, как описано выше. Предполагаемый способ операции позволяет широко раскрыть операционное поле и избежать повреждений сосудисто-нервных образований на стопе и голени. В послеоперационном периоде исчезает опасность некроза «кожного мостика» между лодыжкой и пяточным сухожилием.
Делают асептическую марлевую наклейку. Накладывают циркулярную гипсовую повязку от стопы до средней трети бедра. Повязку разрезают по передней поверхности. После снятия швов на 12-14-е сутки накладывают глухую гипсовую повязку. Через 1 месяц с момента операции повязку меняют на гипсовый сапожок, что позволяет осуществлять движения в коленном суставе. Общий срок иммобилизации в гипсе составляет 4 мес. В дальнейшем ребёнку изготавливают туторы и проводят курсы восстановительного лечения (массаж, ЛФК, физиотерапия).
Раннее консервативное лечение позволяет получить до 90% благоприятных исходов. Судить о полном излечении такой патологии, как врождённая косолапость можно не ранее чем через 5 лет. Необходимо диспансерное наблюдение до 7-14 лет.
 [20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
[20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
Врожденная косолапость
Версия: Клинические протоколы (Беларусь)
Общая информация
Краткое описание
Приложение 16 к приказу
Министерства здравоохранения
Республики Беларусь
13.06.2006 № 484
КЛИНИЧЕСКИЙ ПРОТОКОЛ
диагностики и хирургического лечения больных
с врожденной косолапостью
Диагностика
3. Необходимое обследование больного для операции.
3.1. Рентгенологическое обследование.
Рентгенография стоп и голеностопных суставов в двух проекциях (стандартные укладки) необходима у детей старше 3 лет, а также при частичном или полном рецидиве деформации после консервативного или оперативного лечения.
3.2. Лабораторное и функциональное обследование: общий анализ крови;
общий анализ мочи;
анализ крови на группу и резус-фактор;
биохимическое исследование крови: общий белок и его фракции (а, в, у), билирубин (непрямой, прямой), глюкоза, мочевина, щелочная фосфатаза, аланинаминотрансфераза (далее-АЛаТ), аспаспартатаминотранс- фераза (далее-АСаТ), электролиты (K, Na, Cl, Ca);
коагулограмма: протромбиновый индекс (далее-ПТИ), уровень фибриногена и активированного частичного тромбопластинового времени (далее-АЧТВ), тромбиновое время (далее-ТВ);
анализ крови на реакцию Вассермана (далее-RW); электрокардиография (далее-ЭКГ);
электромиография конечностей (далее-ЭМГ) (по показаниям).
3.3. Клиническое консультирование и обследование врачей: педиатра, невролога, кардиолога и других специалистов по показаниям.
3.4. Анестезиологическое обследование.
Больной осматривается врачом-анестезиологом-реаниматологом после проведенного общеклинического обследования. По показаниям согласовывается проведение дополнительного обследования, консультации смежными специалистами, выполнение подготовительных лечебных мероприятий.
Лечение
1. Обоснование выбора методики лечения.
Врожденная косолапость относится к группе врожденных заболеваний опорно-двигательного аппарата и характеризуется стойкой эквинополо-варусной деформацией стопы. В раннем возрасте возможна коррекция деформации консервативными методами, в возрасте свыше 6-7 месяцев консервативное лечение неэффективно. После 3,5-4 лет развивается деформация скелета стопы, что резко повышает вероятность рецидива деформации с ростом ребенка; оперативная коррекция деформаций скелета стопы целесообразна после завершения костного роста. Деформация стоп при врожденной косолапости и раннее развитие деформирующего артроза в суставах стопы значительно затрудняют возможности самостоятельного передвижения больных и являются причиной их инвалидизации, что придает проблеме не только медицинскую, но и социальную значимость.
Основной метод лечения врожденной косолапости на первом году жизни — консервативный (с помощью этапных гипсовых повязок). Наибольшие проблемы при этом возникают при коррекции эквинусного положения пяточной кости. При неэффективности консервативного лечения косолапости показано оперативное вмешательство — лигаментокапсулотенотомия стопы. Оперативные вмешательства на скелете стопы показаны только после завершения костного роста для коррекции остаточных элементов косолапости (рецидивов) после проводимого ранее лечения.
2. Показания и противопоказания к хирургическому лечению.
2.1. Показанием к операции по международной статистической классификации болезней и проблем, связанных со здоровьем (10 пересмотр):
Конско — варусная косолапость (Q66.0).
Показанием к операции при врожденной косолапости является сохранение одного или нескольких элементов деформации после проводимого консервативного лечения (или при отсутствии лечения) в возрасте 6 месяцев.
2.2. Противопоказания к оперативному вмешательству подразделяются на абсолютные и относительные.
Абсолютные:
острые инфекционные заболевания;
хронические инфекционные заболевания в стадии обострения; психические заболевания в стадии обострения; острые соматические заболевания;
хронические соматические заболевания в стадии обострения, суб- и декомпенсации.
Относительные:
хронические соматические заболевания в стадии ремиссии; грубые анатомические изменения стоп и голеней, грубое нарушение функции мышц голеней и стоп, связанное с сопутствующей (например, неврологической) патологией.
4. Хирургическое лечение.
4.1. Предоперационное планирование.
Осуществляется по данным клинического и инструментального обследования (рентгенограммы, данные селективной ЭМГ) — определяются ведущие компоненты деформации (эквинус, приведение, варус стопы в целом и ее отделов) и возможный объем лигаментокапсулотенотомии, необходимый и достаточный для коррекции всех компонентов деформации.
4.2. Предоперационная подготовка больного.
Больной осматривается врачом-анестезиологом-реаниматологом за 2-3 дня до операции (по показаниям повторяется лабораторное и функциональное обследование, назначаются консультации смежных специалистов), накануне и в день проведения вмешательства.
4.3. Вид анестезиологического пособия.
Вид обезболивания определяется врачом анестезиологом-реаниматологом в зависимости от состояния пациента, его возраста, массы тела, характера, объема и продолжительности оперативного вмешательства.
4.4. Схема выполнения операции.
Положение больного на спине с валиком под ягодичной областью с противоположной стороны. Конечность обрабатывается антисептиками по стандартной методике, обкладывается стерильными простынями. Кровь из конечности отжимается резиновым бинтом, после чего накладывается кровоостанавливающий жгут (резиновый бинт) в верхней трети бедра. Конечность укладывается стопой на валик в положении наружной ротации. Оперативное вмешательство осуществляется из медиального доступа и состоит из следующих этапов:
4.4.1. послойный разрез кожи, подкожной клетчатки и поверхностной фасции полуовальным разрезом от нижней трети голени по заднемедиальной поверхности с переходом на внутренний край стопы до основания 1 плюсневой кости;
4.4.2. выделение и мобилизация на протяжении от пяточной кости до н/3 голени заднего большеберцового сосудисто-нервного пучка;
4.4.3. выделение, мобилизация и Z-образное пересечение (удлинение) сухожилий задней большеберцовой мышцы, длинного сгибателя пальцев, ахиллова сухожилия и сухожилия длинного сгибателя 1 пальца;
4.4.4. лигаментокапсулотомия голеностопного и подтаранного суставов (задне-медиальная), таранно-ладьевидного (при необходимости — и ладьевидно-клиновидного) сустава (дорзальная, вентральная и медиальная), рассечение подошвенного апоневроза;
4.4.5. устранение всех компонентов деформации, восстановление взаимоотношений в голеностопном, подтаранном и таранно-ладьевидном суставах, при необходимости — трансартикулярная фиксация стопы в положении достигнутой коррекции спицами Киршнера: одна — через пяточную и таранную кости в большеберцовую, вторая — через ладьевидную в головку таранной кости, концы спиц загибаются над кожей;
4.4.6. восстановление непрерывности пересеченных сухожилий (с удлинением, в соответствии с достигнутым взаиморасположением костей стопы), восстановление связки, удерживающей сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев;
4.4.7. наложение узлового шва на подкожную клетчатку и кожу, снятие жгута;
4.4.8. наложение асептической повязки;
4.4.9. наложение съемной гипсовой (или пластиковой — ”scotchcast”) шины на стопу и голень (до средней трети бедра) в положении достигнутой коррекции.
Операция завершена.
Длительность операции составляет от 1,5 до 2 часов, в зависимости от объема и особенностей оперативного вмешательства.
5. Послеоперационный период.
5.1. Послеоперационный период в отделении реанимации и интенсивной терапии.
После завершения операции больной в зависимости от анестезиологической ситуации может быть переведен в отделение реанимации и интенсивной терапии до полного выведения из наркоза и посленаркозной депрессии (от 30 минут до 2,5-3 часов). В этот период проводятся необходимые мероприятия по стабилизации показателей сердечно-сосудистой, дыхательной и обменной систем.
5.2. Послеоперационный период в ортопедическом отделении.
Контроль за состоянием операционной раны, включающий смену
повязок, проводится через 24 часа после операции, а в дальнейшем — по мере необходимости. После перевода в ортопедическое отделение пациент находится под постоянным наблюдением дежурного персонала на протяжении 4-5 суток, до спадения послеоперационного отека, когда опасность сдавления конечности в гипсовой повязке и развитие ишемического некроза минует.
После операции выполняются (кратность по показаниям):
общий анализ крови с целью контроля за динамикой уровня гемоглобина и воспалительных изменений крови;
биохимическое исследование крови: общий белок, белковые фракции (а, в, у), билирубин (прямой, непрямой), щелочная фосфатаза, АлАТ, АсАТ, глюкоза, мочевина, электролиты (K, Na, Cl, Ca).
Для предупреждения инфекционных осложнений со стороны лёгких и операционных ран назначаются антибактериальные средства (цефалос- порины 1-3 поколения): цефазолин 1-2 г 2-3 раза в сутки в/м, цефтриаксон однократно 1-2 г в сутки в/м, цефоперазон 1-2 г 2 раза в сутки в/м, цефо- таксим 1-2 г 2-3 раза в сутки в/м (доза в зависимости от массы тела и состояния пациента) не менее 4-5 дней.
Анальгетики назначаются с учетом выраженности болевого синдрома (50% раствор метамизола, тримеперидин 1% в/м) в возрастных дозировках.
Швы снимают на 12-14 сутки после операции, после чего конечность фиксируется в корригированном положении циркулярной гипсовой повязкой до средней трети бедра.
Параллельно проводится курс витаминотерапии (по показаниям): кислота аскорбиновая 5% в возрастной дозировке в/в вместе с инфузионной терапией (растворы электролитов, 0,9% раствор хлорида натрия, декстран/натрия хлорид) 7 дней — объем и кратность зависит от клинической ситуации и состояния пациента.
Занятия лечебной физкультуры (далее-ЛФК) (со 2-3 дня после операции — дыхательная гимнастика, активные движения в суставах конечностей, с изометрическими и амплитудными динамическими упражнениями для конечностей).
В зависимости от социального статуса больного при выписке даются следующие дополнительные рекомендации:
оформление (если не была предварительно оформлена) или переоформление (если имеется необходимость по срокам) инвалидности по медицинским показаниям в связи с тяжестью ортопедического заболевания, выраженностью и необратимостью изменений в суставах стопы, ограничением функции конечности;
для учащихся — оформление занятий по учебной программе на дому на период не менее чем на 4 месяца.
Общий срок пребывания больного в стационаре от дня поступления до дня выписки составляет от 14 до 20 суток.
6. Динамическое наблюдение за больным после выписки.
Больному назначается амбулаторный контроль в следующие сроки: через 5-6 недель после операции — производится смена гипсовой повязки (до средней трети бедра), удаляются фиксирующие спицы;
через 12 недель после операции — повторная смена гипсовой повязки (до верхней трети голени), снятие мерки на протезно-ортопедическом предприятии для изготовления ортезов;
через 18-20 недель после операции, после изготовления ортезов — снятие гипсовых повязок, контроль качества изготовления ортезов. Больному рекомендуется режим постоянного ношения ортезов, проведение консервативно-восстановительного лечения: ЛФК, массаж, физиотерапевтическое лечение (электромагнитное поле сверхвысоких и ультравысоких частот, амплипульс, магнитотерапия, фонофорез с 1% гидрокортизоновой мазью, электрофорез с 1% раствором прокаина в течение 10 дней) амбулаторно по месту жительства;
через 9-12 месяцев после операции — определение целесообразности дальнейшего пользования ортезами, направление на протезноортопедическое предприятие для изготовления ортопедической обуви.
Последующие амбулаторные контрольные осмотры 1 раз в год — для своевременного выявления возможного рецидива элементов деформации и определения тактики их коррекции — до завершения формирования скелета стопы (костного роста).
Врожденная косолапость у детей
Примерно от одного до трех новорожденных из тысячи рождаются с косолапостью, то есть врожденной аномалией строения суставов стоп и голеностопа. Чаще всего этим недугом страдают мальчики. О причинах возникновения и методах лечения косолапости, принятых во всем мире, рассказал Владимир Нечаев, врач травматолог-ортопед, председатель Лиги содействия развитию подиатрии.
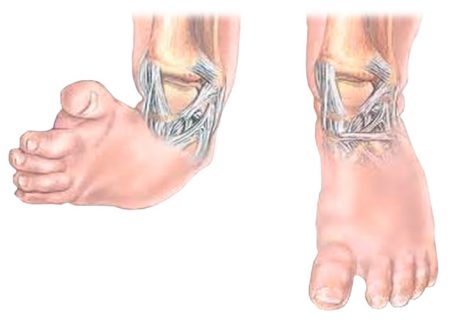
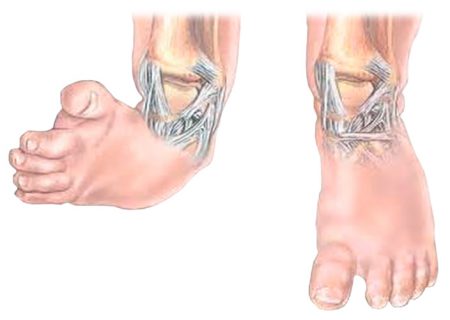
При косолапости стопы ребенка имеют весьма характерный вид: хорошо заметны приведение переднего отдела стопы (аддукция), выворот кверху внутренней части ступни (супинация), изогнутость стопы в направлении подошвы (эквинус), вывернутая внутрь пятка (варус). По этим внешним признакам диагноз можно легко поставить сразу после рождения ребенка.
Впоследствии, при отсутствии лечения, становится заметно, что движения в стопе ограничены, мышцы голени ослаблены, а когда малыш начинает ходить, он как бы переваливается из строны в сторону, ведь передвижение ему дается с трудом. Ребенок быстро устает и может жаловаться на боль при ходьбе. Чаще всего встречается двусторонняя косолапость, хотя бывают случаи, когда поражена только одна стопа. Примерно в одном случае из 10 к косолапости добавляются другие пороки развития: дисплазия тазобедренного сустава, незаращение верхнего нёба, spina bifida и т.п. Чем раньше состояние будет обнаружено и начато грамотное лечение, тем больше шансов на выздоровление ребенка и возможность свободно двигаться.
Почему ребенок рождается косолапым?
Медикам до сих пор не удалось установить точных причин косолапости, но есть разные факторы, которые могут сыграть роль в развитии этой патологии. Считается, что заболевание развивается внутриутробно в первом триместре беременности, ведь именно в это время активно формируется костная система плода. Если на данном этапе организм будущей мамы подвергается негативным внешним воздействиям, нормальное созревание всех систем ребенка может быть в той или иной степени нарушено. Наследственность тоже может сыграть роль в развитии патологии.
Факторы риска для развития косолапости:
- Инфекционные заболевания, перенесенные беременной женщиной, серьезная интоксикация (например, наркотическая).
- Опухолевые образования в матке, давящие на ноги плода.
- Сращение амниона (околоплодных вод) со стопой плода либо нажим амниона или пуповины на стопу.
- Маловодие.
- Нейромышечные патологии, возникающие из-за нарушений снабжения органов и тканей нервными волокнами, и др.
Косолапость бывает легкой, средней и тяжелой форм. При легкой форме заболевания движения в голеностопном суставе не ограничены. В этом случае положение стопы исправить проще всего. При средней степени движения в суставе затруднены, а при попытках выправить это ощущается сопротивление. В тяжелых случаях наблюдается деформация костей и голеностопа, движения невозможны. Если ситуацию не взять под контроль и не заняться лечением, то деформации костной системы становятся все сильнее, образуются подвывихи суставов стопы, а мышцы голени, лишенные возможности участвовать в процессе ходьбы, постепенно атрофируются. Вслед за этим начинаются осложнения на вышестоящие суставы. Поэтому лечение ни в коем случае откладывать нельзя.
Как диагностировать косолапость
«Методы и инструменты диагностики косолапости очень хорошо были представлены доктором Анжелой Эванс (Австралия), которая неоднократно была гостем международных конференций по подиатрии в нашей стране», – рассказывает Владимир Нечаев. Анжела Эванс – старший преподаватель факультета подиатрии австралийского Университета La Trobe (Мельбурн, Австралия); научный сотрудник Института исследований здоровья и реабилитации Оклендского технологического университета, Новая Зеландия; Член Ассоциации подиатров Австралии, член Медицинского научно-образовательного совета Ассоциации диабета Австралии, а также член Организации спортивной медицины Австралии, автор учебника по детской подиатрии.
Врожденная косолапость хорошо определяется сразу после появления ребенка на свет. Если родители обращаются с жалобами на косолапие у ребенка, который уже ходит, а до этого при обследованиях никаких патологий у него не обнаруживали, это, скорее всего, не врожденная косолапость, а другие нарушения. Окончательно подтвердить диагноз можно с помощью дифференциальной диагностики, которая сможет отличить врожденную косолапость от приведения стопы, приобретенной косолапости, врожденной вертикальной позиции таранной кости и иных состояний. Начиная с 3 месяцев ребенку можно провести рентген стоп в разных проекциях, КТ (в режиме 3D), а малышам сразу после рождения – УЗИ для оценки состояния хрящевой ткани. Такой комплексный подход позволяет точно поставить диагноз. При наличии косолапости у малышей до года на рентгенограмме видно параллельное положение осей таранной и пяточной костей.
Когда и как лечить
Раннее начало лечебных процедур – уже на 4–7 день после родов – залог того, что детские стопы можно будет довести до вполне нормального или даже идеального состояния – как внешне, так и функционально. К концу первого года жизни все изменения уже должны быть устранены. Не упускайте время: если врачи в роддоме ничего не заподозрили (а так иногда бывает), но вас смущает внешний вид ножек вашего малыша, обратитесь к опытному подиатру или ортопеду как можно быстрее после рождения ребенка. Даже если нарушения совсем легкие, они могут не пройти самостоятельно, и очень важно не упустить время. Получайте второе мнение, будьте настойчивее, ведь речь идет о здоровье ребенка, о том, сможет ли он жить полноценной жизнью – без физических ограничений.
Коррекция косолапости должна быть комплексной и планомерной, а наблюдаться у подиатра или ортопеда придется до окончания формирования всех структур стопы, то есть до 12–14 лет. Тактика лечения подбирается всегда индивидуально: исходя из состояния ребенка и степени косолапости.
- В легких случаях можно обойтись мягкими повязками, лечебной гимнастикой и массажем. Действенным является сочетание специальной корректирующей гимнастики и мягкого бинтования по Финку –Этлингену.
- В более сложных случаях золотой стандарт лечения косолапия на сегодняшний день – поэтапные гипсовые повязки по методу Игнасио Понсети. Эффективность данного способа достигает почти 90%.
Как это работает? Примерно каждую неделю ребенку на больную ногу или обе ноги накладываются специальные гипсовые повязки, которые постепенно способствуют приведению и удержанию стоп в нормальном состоянии. Если состояние ножек ребенка не осложненное, то в среднем может потребоваться 7–8 таких повязок. Некоторым детям перед последним гипсованием делается небольшая амбулаторная операция – рассечение ахиллова сухожилия. После этого еще на 2–3 недели накладывается повязка.
- После снятия последней повязки начинается второй этап коррекции косолапия: ношение съемных ортезов.
Если косолапость не диагностировали вовремя и родители обращаются к врачу уже после того, как ребенок начинает ходить, либо если косолапость существует как проявление патологии нервной системы или других врожденных синдромов, лечение становится более длительным и сложным. Если применяется гипсование по Понсети, требуется больше таких повязок и других, дополнительных процедур. При тяжелой патологии у детей постарше гораздо чаще применяются хирургические методики, чем у тех детей, чье лечение было начато в период новорожденности.
Когда нужна операция?
- При неэффективности гипсования: если после 8 месяцев состояние малыша не улучшилось.
- При позднем обращении (после того, как ребенок начал ходить).
- На мягких тканях: удлинение сухожилий мышц (ахиллова сухожилия, заднего отдела капсулы голеностопа, таранного и подтаранного суставов и др.), рассечение капсулы сустава для увеличения его подвижности, разделение связок. Такие операции, как правило, проводятся до 5 лет.
- На костях ступни: рассечение кости, остеосинтез с помощью компрессионно-дистракционного аппарата, остеотомия по Эвансу и т.д. Выполняются после 5 лет.
- Перемещение мест крепления мышц для нормализации их работы.
Одной из самых распространенных операций в России является операция по методу Зацепина, проводящаяся после года и примерно до шестилетнего возраста. Во время операции удлиняют сухожилия и рассекают связки среднего и заднего отделов стопы. Высокий свод стопы корректируется подкожным рассечением подошвенного апоневроза. Эффект от такой операции – до 80%.
В 10–30 % случаях приблизительно в трехлетнем возрасте детям с динамической супинацией стопы выполняется пересадка сухожилия tibialis anterior на латеральную клиновидную кость. Благодаря этому возможна длительная коррекция переднего отдела стопы, удержание его положения в норме. После вмешательства для закрепления результата на несколько недель накладывается длинная гипсовая повязка.
Ортезирование
Еще одним методом терапии косолапости является ортезирование, то есть ношение съемных приспособлений, которые помогают зафиксировать стопу в нужном состоянии и нормализовать движения. Есть разные варианты ортезов, которые применяются исходя из конкретных показаний и задач:
Ортопедические аппараты с подвижными элементами (например, шарнирами).
- Туторы – аппараты без подвижных частей. Бывают варианты: специально для хождения либо для фиксации в покое.
- Брейсы – ортезы из эластичного материала. Брейсы нужно носить примерно до 4–5 лет, сначала – круглосуточно, затем, постепенно, лечащий врач может сокращать время ношения.
- Обувь со специальными свойствами (например, закрепляющие положение переднего отдела стопы с помощью прямой колодки).
- Ортопедические стельки по индивидуальным лекалам – помогают удерживать ступню в правильном положении и амортизируют при ходьбе.
При этом даже такой инструмент, как ортопедические индивидуальные стельки для детей, должен применяться по назначению врача, лучше профильного специалиста по стопе – подиатра. По мнению исполнительного директора Лиги содействия развитию подиатрии Ольги Чижевской, важно помнить, что по-настоящему лечебная обувь и стельки не реализуются в салоне по совету консультанта без профильного медицинского образования. «Купленные в аптеке «на глазок» стельки с дезориентирующей маркетинговой отметкой «рекомендовано ортопедами» в лучшем случае не навредят, а в худшем – спровоцируют дополнительные проблемы. «Правильные» для конкретного ребенка стельки назначает исключительно врач, – считает Ольга Чижевская. – Современные индивидуальные ортопедические стельки производят из упругих материалов, они предназначены для коррекции не только положения, но и работы стопы. Ребенок вынужден удерживать равновесие, при этом происходит физиологичная тренировка мышц и связок – именно таким образом формируется правильная биомеханика ходьбы».
Вспомогательно используются такие методы, как массаж, физиотерапия для улучшения кровообращения, кинезитерапия для усиления активности мышц либо их растяжения и расслабления, медикаментозная поддержка.
Оценка эффективности лечения: клиническое исследование
Несколько лет назад международная команда ученых, которую возглавляла Анджела Маргарет Эванс (Австралия), провела исследование по внедрению нового метода оценки косолапости Bangla: исследование воспроизводимости. Работа проводилась в Бангладеш в рамках долговременной программы по борьбе с косолапостью Walk for life. Со времени основания этой программы (10 лет назад) лечение получили более 10 000 детей. Методика Bangla отвечает на вопросы долговременного функционирования стопы и включает 3 параметра:
- Удовлетворенность родителей состоянием детей (5 субъективных вопросов).
- Походка ребенка, его умение ходить и бегать, ходить на корточках, пользоваться лестницами (непосредственное наблюдение за движениями ребенка).
- Клинические обследования стоп (положение пятки, диапазон пассивных движений в голеностопном суставе).
В исследовании принимали участие 37 детей от 1,3 до 5 лет, проходивших лечение по Понсети в предыдущие 2 года. Метод Bangla показал высокую внутриэкспертную и межэкспертную надежность (0,82 и 0,92 соответственно). Полученные результаты надежности интерпретировали так: значения более 0,75 – высокая надежность, от 0,50 до 0,75 – умеренная, а ниже 0,50 – низкая надежность.
Благодаря всесторонней оценке удалось выяснить, в каких случаях коррекция, достигнутая в период лечения, сохранялась, а когда произошел рецидив деформации. Дело в том, что большинство случаев терапии косолапости содержат лишь оценку краткосрочных результатов, а вопросы долговременного функционирования стопы остаются за кадром. К сожалению, никогда нельзя исключать вероятность рецидива болезни после лечения, и метод Bangla как раз включает оценку признаков, по которым можно судить о том, что деформация вернулась. Это быстрый, надежный и релевантный метод, который можно применять в любой клинике для обследования детей, которые уже начали ходить и получали лечение от косолапости.
Своевременное и правильное лечение косолапости, с учетом всех индивидуальных особенностей ребенка, в большинстве случаев дарит детям хорошее качество жизни, возможность свободно ходить, бегать, радоваться движениям своего тела.
Косолапость у детей
Косолапость у детей – это сложное нарушение анатомии и функций опорно-двигательного аппарата, которое заключается в деформации стопы, ограничении суставной подвижности, а также в неправильном расположении костей таранно-ладьевидного сустава. Стопа при этом отклоняется от продольной оси голени внутрь. Заболевание в половине случаев является двусторонним. В патологический процесс могут вовлекаться мышцы, кости, суставы, сосуды и нервы. Чаще регистрируется у мальчиков.
Причины и факторы риска
Достоверно причины патологии пока не выяснены. Предположительно, чаще всего врожденная косолапость у детей обусловлена неправильным положением плода в матке или маловодием. Кроме того, на формирование косолапости у детей могут оказывать влияние алкогольная, наркотическая и табачная зависимость беременной женщины, а также генетические факторы, способствующие нарушениям формирования мышечно-связочного аппарата на пренатальном этапе развития, дефицит нервных волокон, недоразвитие мышц и пр.
Приобретенная косолапость у детей может сформироваться из-за ношения неподходящей обуви, паралича мышц, полиомиелита, недоразвития костей, перенесенных заболеваний ног, травматических повреждений нижних конечностей (связок, костей), ожогов стоп, рахита, по причине увеличения нагрузки на стопы при усиленном росте и наборе веса ребенком.
Типичная форма косолапости у детей развивается на фоне нарушения строения связок, сухожилий и мышц. Атипичная форма косолапости может быть обусловлена заболеваниями центральной нервной системы, а также серьезными нарушениями костно-мышечного аппарата.
Формы заболевания
Косолапость у детей подразделяется на врожденную и приобретенную.
Врожденную форму косолапости у детей рекомендуется скорректировать на протяжении первых месяцев жизни ребенка (оптимально – до 4 месяцев), иначе патология усугубляется.
В зависимости от вовлечения конечностей косолапость у детей бывает одно- и двухсторонней.
Выделяют две основные формы:
- типичная косолапость;
- атипичная косолапость.
В зависимости от тяжести протекания выделяют три степени типичной формы заболевания:
- варусные контрактуры (I степень) – имеют легкое течение и поддаются мануальной коррекции;
- мягкотканная форма (II степень) – характеризуется невозможностью полностью поставить ногу на пол. Отмечается сопротивление мягких тканей при проведении ручной коррекции дефекта;
- костная форма (III степень) – встречается сравнительно редко и характеризуется выраженной деформацией стопы по причине патологии костных и мягких тканей, консервативному лечению не поддается.
Клинико-этиологическая классификация косолапости:
- идиопатическая – уменьшение таранной кости, эквинус, нарушение взаиморасположения передней и задней части стоп, укорочение икроножной мышцы, нарушения суставов стопы, патологии сосудов передних отделов голени;
- постуральная, или позиционная – таранная и пяточная кость без изменений, суставные поверхности развиты нормально, но находятся в состоянии подвывиха;
- врожденная косолапость в сочетании с врожденной мио- и нейропатией – вторичная деформация стопы, вызванная нарушениями развития других отделов опорно-двигательного аппарата (например, врожденным вывихом бедра);
- синдромологическая – объединяет врожденную косолапость, сочетающуюся с врожденной мио- и нейропатией с аномалиями развития других органов.
Стадии заболевания
Выделяют три стадии косолапости у детей:
- Легкая – характерны незначительные изменения опорно-двигательного аппарата ребенка, при этом движения в голеностопном суставе полностью сохранены.
- Умеренная (средняя) – патология имеет более выраженный характер, движения в голеностопном суставе ограничены, однако при правильно подобранном лечении дефект подлежит коррекции.
- Тяжелая – выраженная деформация голеностопного сустава, патология требует оперативного вмешательства.
При ранней диагностике и своевременном лечении прогноз заболевания благоприятный. Тяжелая степень косолапости может повлечь за собой инвалидизацию пациента.
Симптомы
Симптомы врожденной формы косолапости могут быть обнаружены у плода еще на этапе внутриутробного развития (во втором и третьем триместрах беременности) при проведении ультразвукового исследования. Основными признаками патологии являются:
- торсия – скручивание костей голени кнаружи;
- варус – стопы смещаются внутрь по отношению к средней линии;
- эквинус («конская стопа») – стопа согнута в голеностопном суставе;
- аддукция – полный разворот стопы подошвой вверх.
К дополнительным симптомам относятся:
- поперечный перегиб подошвы (так называемая инфлексия), определяется борозда Адамса;
- ограничение подвижности голеностопного сустава;
- размер стопы меньше нормы;
- смещение оси пятки внутрь;
- пятка поднята вверх, носок опущен.
Приобретенная форма косолапости у детей, как правило, начинает проявляться в возрасте 2-3 лет следующими признаками:
- неправильная постановка стопы, заметная по тому, как ребенок оставляет следы – след от одной ноги повернут в сторону;
- вальгусная деформация стопы (большой палец отклоняется внутрь);
- нарушенная походка, так называемая медвежья, когда одна нога (при односторонней косолапости) или обе (при двусторонней) совершают загребающие движения;
- ограничение движения в голеностопном суставе;
- разворот коленей внутрь.
Признаки косолапости у детей наиболее заметны во время сна, когда мышцы расслабляются.
Диагностика
Предварительная диагностика врожденной косолапости проводится еще на этапе внутриутробного развития во время ультразвукового скринингового исследования. Диагноз подтверждается при объективном осмотре новорожденного. Врожденная косолапость обнаруживается до того, как ребенок научится ходить.
Приобретенная косолапость формируется после того, как ребенок начинает ходить, поэтому обнаруживается она в более позднем возрасте. Внимание родителей привлекает то, как ребенок ставит ноги при ходьбе. Для постановки диагноза проводятся сбор анамнеза и опрос родителей, объективный осмотр и пальпация стопы. Для подтверждения косолапости могут потребоваться дополнительные исследования – УЗИ и компьютерная томография. Рентгенография стоп в данном случае мало информативна, поскольку хрящевая ткань, из которой состоят мелкие кости у детей, четко на рентгенологических снимках не просматривается.
Лечение косолапости у детей
Выбор схемы лечения косолапости у детей зависит от вида, степени и стадии заболевания. Лечение врожденной формы косолапости начинают с первой недели жизни ребенка, приобретенной – сразу после постановки диагноза.
Начальные степени и ранние стадии косолапости у детей корректируется консервативными методами, основными из которых являются массаж, фиксация стоп, лечебная физкультура.
Массаж при косолапости у детей с легкой степенью заболевания может выступать основным методом лечения, в более тяжелых случаях активно применяется в качестве вспомогательного, так как улучшает кровообращение в стопе, способствует разработке мышц, связок, сустава.
Фиксация стопы и голени проводится двумя основными методами:
- традиционное гипсование;
- гипсование по методу Понсети (поэтапное гипсование от подошвы до коленного сустава, что способствует коррекции положения стопы в разных плоскостях).
Перед наложением гипса рекомендуется курс массажа ступни в течение 1-2 недель. Гипс меняют каждые две недели, чтобы не мешать нормальному росту ноги. Для лучшего эффекта гипсование чередуют с парафиновыми аппликациями. Длительность терапии зависит от степени заболевания и варьируется от нескольких месяцев до нескольких лет. После снятия гипса показан мониторинг состояния ног при помощи рентгенографии.
Для удлинения ахиллова сухожилия иногда прибегают к закрытой ахиллотомии, которая проводится у детей до двух лет. После проведенной манипуляции показана гипсовая фиксация на срок около 3 недель. Общая продолжительность лечения может составлять несколько месяцев в зависимости от степени тяжести патологического процесса.
После завершения курса фиксации стоп показано ношение полужестких ботинок с прямыми плотными протекторами (брейсы), при помощи которых производится фиксация стопы в нужном положении, что предотвращает рецидив заболевания.
Оперативное вмешательство проводят на тяжелой стадии болезни, а также при отсутствии положительного эффекта от консервативной терапии.
Возможные осложнения и последствия
Врожденную форму косолапости у детей рекомендуется скорректировать на протяжении первых месяцев жизни ребенка (оптимально – до 4 месяцев), иначе патология усугубляется, и в последующем может потребовать радикальных методов лечения. Запущенные формы косолапости у детей могут обусловить сколиоз, плоскостопие, атрофию мышц, нарушение функций голеностопного и коленного суставов и другие нарушения функционирования нижних конечностей вплоть до утраты возможности ходить.
Признаки косолапости у детей наиболее заметны во время сна, когда мышцы расслабляются.
Прогноз
При ранней диагностике и своевременном лечении прогноз заболевания благоприятный. Тяжелая степень косолапости может повлечь за собой инвалидизацию пациента.
Профилактика
Для предупреждения развития врожденной косолапости у детей рекомендуются:
- мониторинг состояния плода во время беременности;
- рациональное питание беременной женщины;
- отказ от вредных привычек во время беременности.
Профилактика приобретенной косолапости у детей включает:
- наблюдение за походкой ребенка, своевременное обращение к врачу при появлении подозрительных симптомов;
- достаточная, но не изнуряющая физическая нагрузка (плавание, езда на велосипеде, медленный бег и др.);
- избегание длительных пеших прогулок с ребенком, который недавно научился ходить;
- выбор качественной детской обуви;
- включение в рацион ребенка продуктов, богатых кальцием;
- хождение босиком по песку, гальке, массажным коврикам;
- коррекция избыточного веса у ребенка.
Видео с YouTube по теме статьи: