Кокцидиомикоз легких, костей, кожи: пути заражения, характерные проявления, принципы лечения и профилактика
Причины
Инфицирование человека происходит при вдыхании пыли, содержащей споры Coccidioides. Также не исключается их проникновение через поврежденный кожный покров или через желудочно-кишечный тракт при потреблении зараженных продуктов.
После заражения в легких образуются гранулемы, они сливаются в воспалительные очаги, вызывают местные некротические изменения, появление абсцессов и каверн. При обширных поражениях легочных долей возможно развитие казеозной пневмонии с фиброзными нарушениями и кальцинацией.
Очаги абсцессов сообщаются свищевыми ходами с плевральной полостью, костями, подкожной клетчаткой. При прогрессировании недуга происходит распространение грибов гематогенным путем с формированием инфекционных гранулем в различных органах и тканях. В большинстве случаев поражению подвержены головной мозг, костные структуры, кожа.
На территории стран Америки КМ-патология носит характер эндемий.
Симптомы
Первоначально инфекция протекает бессимптомно. Затем у больного появляется одышка, кашель, болевые ощущения в груди. Уже при этой симптоматике пациенту следует немедленно записаться на приме к врачу. При отсутствии терапии не исключено появление лихорадки, бронхита, пневмонии, плеврита.
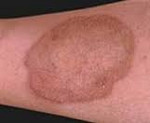
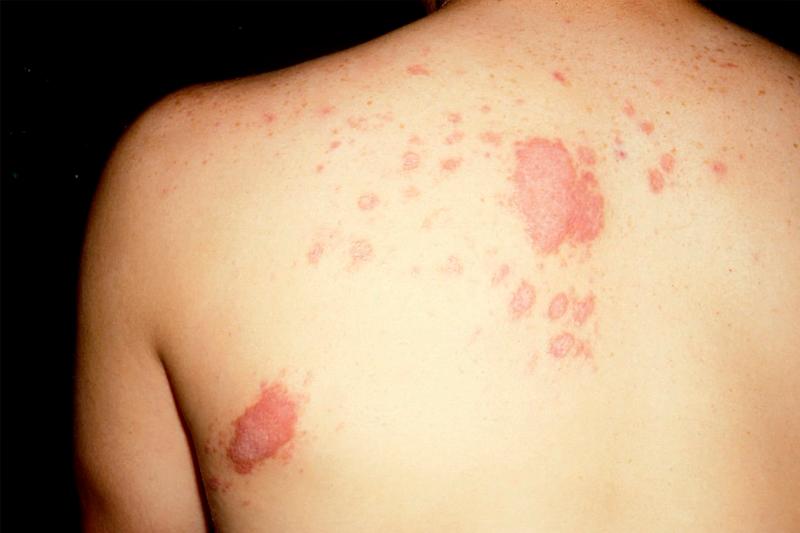
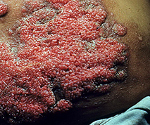
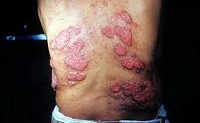
Приблизительно через 10-14 дней после начала первичной клиники в патологический процесс вовлекается кожный покров головы, шеи, конечностей. В этих местах появляется сыпь в виде экссудативной эритемы, отмечается их болезненность и припухлость. Глубокие дермальные отклонения проявляются абсцессами и узелково-язвенными образованиями.
При генерализации процесса клиника осложняется множественными абсцессами, интоксикацией, температурными перепадами, опасностью поражения головного мозга с развитием менингита и менингоэнцефалита.
Для вторичной хронической КМ-патологии характерны суточные температурные колебания, слабость и уменьшение массы тела больного, появление инфильтратов в легких и брюшной полости, поражение костных структур.
Медицинский эксперт статьи

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Кокцидиоидоз — эндемичный системный микоз с преимущественным поражением дыхательных путей.

 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Морфология кокцидий
Coccidioides immitis — диморфный гриб. При комнатной температуре (20-22 X) и в естественных условиях растет к мицелиадьной форме. Мицелий септирован, шириной 2-4 мкм, без микроконидий. По мере роста цитоплазма гриба концентрируется, мицелиальная трубка в области септ запустевает, затем клеточная стенка мицелия разрывается и мицелий распадается на артроспоры шириной 1,5-2,3 мкм и длиной 1,5-15 мкм. Фрагментация наблюдается на 10-L2-C сутки культивирования.
Культуральные свойства кокцидий
Нетребователен к питательным средам. В среде Сабура при комнатной температуре образует разнообразные колонии белого, серого или коричневого цвета. Биохимическая активность низкая.
Антигенная структура кокцидий
При росте на жидкой среде в течение 3 сут. мицелиальная форма продуцирует экзоантигены HS, F (хитиназа), HL, которые можно определять с помощью иммунодиффузий в геле.
 [10], [11], [12], [13], [14], [15]
[10], [11], [12], [13], [14], [15]
Факторы патогенности кокцидий
Снижение артроспорообразования у музейных штаммов сопровождается падением их вирулентности.
Экологическая ниша — почва эндемичных зон. Эндемичные зоны находятся в Западном полушарии между 40° северной и южной широты, а также 65° и 120° западной долготы на территории США (западные и юго-западные штаты), а также Центральной (Мексика, Гватемала, Гондурас) и Южной (Венесуэла, Парагвай, Аргентина) Америки. Гриб преимущественно выявляется в зоне пустынь и полупустынь, иногда встречается в тропических зонах и прибрежных лесах (Северная Калифорния). Почва является естественной средой обитания гриба.
Устойчивость в окружающей среде. Артроспоры высокоустойчивы к высушиванию.
Чувствительность к антибиотикам. Чувствительны к амфотерицину В, кетоконазолу, миконазолу, флуконазолу, интраконазолу. Чувствительность к антисептикам и дезинфектаитам. Чувствительны к действию обычно применяемых антисептиков и дезинфектантов, особенно к солям тяжелых металлов.
 [16], [17], [18], [19], [20], [21], [22], [23]
[16], [17], [18], [19], [20], [21], [22], [23]
Патогенез кокцидиоидоза
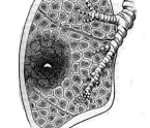
После заражения артроспоры в организме хозяина трансформируются в тканевую форму — сферулу. Сферулы представляют собой округлые образования размером 20-90 мкм, реже 2(H) мкм с мошной двухконтурной клеточной стенкой шириной до 5 мкм. При разрыве клеточной стенки сферул содержащиеся в них споры распространяются по организму, что обеспечивает диссеминацию возбудителя и формирование вторичных очагов.
Вторичный кокцидиоидоз развивается у лиц с нарушенным клеточным иммунитетом. Т-клеточный иммунодефицит служит причиной развития тяжелой пневмонии с последующим распространением гриба по организму из первичного очага воспаления.
Основную роль играют Т-эффекторы, в том числе и Т-эффекторы ГЗТ, которые накапливаются на 2-3-й нед заболевания. Фагоцитоз незавершенный, фагоциты не способны защитить организм на стадии проникновения возбудителя. Антитела и комплемент не обеспечивают защиту организма против возбудителя. Наличие у больных антител при отрицательной ГЗТ на антигены гриба является плохим прогностическим признаком.
Эпидемиология кокцидиоидоза
Кокцидиоидоз — сапроноз. Источником возбудителя инфекции является почва эндемичных зон, в которой в течение влажного сезона года идет интенсивный рост фиба, а с наступлением сухого сезона мицелий распадается на артроспоры, являющиеся единственным инфицирующим элементом. Больной человек незаразен для окружающих.
Механизм передачи аэрогенный и контактный, путь передачи воздушно-пылевой. Любое соприкосновение с зараженной почвой в эндемичных зонах может привести к заражению.
Восприимчивость высокая. Для заражения достаточно аспирации 10 артроспор. Наибольшему риску заражения подвержены лииа с различными иммунодефицитами.
 [24], [25], [26], [27], [28], [29], [30], [31], [32]
[24], [25], [26], [27], [28], [29], [30], [31], [32]
Симптомы кокцидиоидоза
Симптомы кокцидиоидоза неспецифические и определяются характером пораженных грибами органов. Для вторичного генерализованного кокцидиоидоза характерны хроническое течение — ремиссии сменяются обострениями в течение десятилетий; наличие фистулезных ходов, открывающихся на поверхности тела, нередко удаленных от очага гнойного воспаления; наличие сферул в патологическом материале.
Лабораторная диагностика кокцидиоидоза
Исследуемым материалом служат моча, мокрота, кровь, ликвор, биопсийный материал,
Микроскопическое исследование нативных и окрашенных по Манусу или Грамму — Вельшу препаратов позволяет обнаружить — сферулу (шаровидные с двухконтурной оболочкой образования, наполненные мелкими округлыми эндоспорами). Несмотря на характерную морфологию сферулы, возможны артефакты: макрофаги, содержащие фагоцитированные минеральные частицы (пылевые клетки), а также скопления детрита гранулоцитов могут имитировать сферические структуры, трудноотличаемые от тканевой фазы возбудителя. Диагностика, основанная лишь на поиске сферул, ведет к ложноположительным результатам. Простой способ, позволяющий исключить артефакты, заключается в проращивание сферул: патологический материал смешивают в равных объемах с дистиллированной водой, готовят препарат методом «различенной капли», покровное стекло герметизируют парафином и инкубируют при 37 °С. Истинная сферула через 4-6 ч прорастает нитями мицелия, исходящими из эндоспор.
Микологическое исследование проводят с соблюдением особого режима. На плотных питательных средах кокцидиококки образуют при 37 °С колонии кожистой консистенции, врастающие в субстрат, при 25 °С развивается мицелиальная форма гриба. Мицелий септирован, хламидоспоры крупные, расположены на концах и по бокам мицелия. Типичные артроспоры формируются на 10- 12-й лень инкубации.
Биологическое исследование проводят на хомяках и морских свинках (самцах). Заражение экспериментальных животных интратестикулярно и интраперитонеально приводит к развитию тканевых форм гриба — сферул.
Для серологической диагностики используют РА, РП, РСК. РНГА. РИФ. РП становится положительной у 53% больных на 1-й нед и у 91% на 2-3-й нед заболевания. Четкие диагностические титры РСК отсутствуют, поэтому в целях диагностики определяют 4-кратную сероконверсию. Увеличение титра РСК свидетельствует о генерализации процесса.
Внутрикожная аллергическая проба с кокцидиоидином имеет диагностическое значение лишь у лиц, у которых она в начале заболевания была отрицательной; в иных случаях эта проба может служить показателем инфицированное и используется для определения границ эндемичной зоны.
Лечение кокцидиоидоза
При первичной инфекции применяют флуконазод, интраконазол, амфотерицин В, при вторичной генерализованной — кетоконазол, миконазол.
Как предотвратить кокцидиоидоз?
Специфическая профилактика кокцидиоидоза не разработана. Для предупреждения заболевания следует избегать эндемичных зон лицам, у которых отсутствует клеточный иммунитет к антигенам возбудителя, а также больным с дефицитом Т-лимфоцитов. Для предупреждения внутрилабораторных заражений все манипуляции с подозрительными культурами производят после их заливки стерильным физиологическим раствором, что исключает распыление артроспор.
Важно знать!
Мицетома (мадуромикоз, малурская стопа) — хронический гнойно-воспалительный процесс подкожной клетчатки и смежных тканей. Возбудителями мицетомы являются демациевые грибы… Читать далее…
Кокцидиомикоз (КМ) – опасное системное заболевание, сопровождающееся поражением внутренних органов и кожи. Вызывается высокопатогенными диморфными грибами из рода Coccidioides.

В клиническом течении недуга выделяют такие его виды:
- первичный-КМ – проявляется сразу после внедрения патогенного возбудителя;
- вторичный-КМ – обнаруживает себя через некоторое время (месяцы или годы) после излечения первичной инфекции.
По масштабам вовлечения в патологический процесс систем и органов различают легочную, внелегочную, генерализованную формы кокцидиомикоза.
Причины
Инфицирование человека происходит при вдыхании пыли, содержащей споры Coccidioides. Также не исключается их проникновение через поврежденный кожный покров или через желудочно-кишечный тракт при потреблении зараженных продуктов.
После заражения в легких образуются гранулемы, они сливаются в воспалительные очаги, вызывают местные некротические изменения, появление абсцессов и каверн. При обширных поражениях легочных долей возможно развитие казеозной пневмонии с фиброзными нарушениями и кальцинацией.
Очаги абсцессов сообщаются свищевыми ходами с плевральной полостью, костями, подкожной клетчаткой. При прогрессировании недуга происходит распространение грибов гематогенным путем с формированием инфекционных гранулем в различных органах и тканях. В большинстве случаев поражению подвержены головной мозг, костные структуры, кожа.
На территории стран Америки КМ-патология носит характер эндемий.
Симптомы
Первоначально инфекция протекает бессимптомно. Затем у больного появляется одышка, кашель, болевые ощущения в груди. Уже при этой симптоматике пациенту следует немедленно записаться на приме к врачу. При отсутствии терапии не исключено появление лихорадки, бронхита, пневмонии, плеврита.
Приблизительно через 10-14 дней после начала первичной клиники в патологический процесс вовлекается кожный покров головы, шеи, конечностей. В этих местах появляется сыпь в виде экссудативной эритемы, отмечается их болезненность и припухлость. Глубокие дермальные отклонения проявляются абсцессами и узелково-язвенными образованиями.
При генерализации процесса клиника осложняется множественными абсцессами, интоксикацией, температурными перепадами, опасностью поражения головного мозга с развитием менингита и менингоэнцефалита.
Для вторичной хронической КМ-патологии характерны суточные температурные колебания, слабость и уменьшение массы тела больного, появление инфильтратов в легких и брюшной полости, поражение костных структур.
Диагностика
Для постановки КМ-диагноза сбор анамнеза осуществляется с учетом сведений о возможном пребывании пациента в эндемической зоне. В обязательном порядке изучаются его жалобы, проводится физикальный осмотр.
Во время обследования врач обращает внимание на наличие специфических клинических проявлений КМ-инфекции: озноба, лихорадки, кашля, кожной экссудативной сыпи, признаков бронхита, пневмонии. При этом важно дифференцировать выявленные отклонения от признаков болезней со сходной симптоматикой – сифилиса, туберкулеза, туляремии, остеомиелита и других микозов.
Для лабораторного тестирования отбирается биоптат из свищевых ходов, накожных изъязвлений, плевральной полости, инфильтратов очагов абсцесса. Из биоматериала выделяют чистую культуру для последующей верификации данных с помощью микроскопии.
Определяется титр специфических Coccidioides-антител в цереброспинальной жидкости. Сыворотка крови подвергается серологическому анализу с использованием реакции связывания комплемента.
По отдельным показаниям проводятся консультации инфекциониста, миколога, пульмонолога.
Лечение
Первичная патология подлежит этиотропной и симптоматической терапии. Для этого применяются наружные фунгицидные средства, антигрибковые антибиотики, общеукрепляющие препараты и витамины.
При генерализованных формах рекомендуется длительный курс антибиотикотерапии (1-2 мес.) в условиях специализированных лечебных учреждений. В таких ситуациях осуществляется парентеральное введение антигрибковых фармпрепаратов последнего поколения.
После излечения пациент нуждается в длительном ведении для исключения рецидивов и своевременного устранения возможных осложнений.
Профилактика
В целях профилактики ведется разъяснительная работа с лицами, которые предполагают посещение эндемически КМ-неблагополучных стран относительно необходимых мер предосторожности.
Кокцидиомикоз
Кокцидиомикоз — это хроническая инфекция, поражающая в большинстве случаев органы дыхания человека. Также в патологический процесс могут быть вовлечены кости и кожа пациента. Возбудителем заболевания являются грибы рода Coccidioides imitis, обитающие в почве, однако не повсеместно. Для данных грибов характерен определенный ареал обитания: засушливые регионы США, центральной Америки, Африки и Мексики. Зафиксированы случаи, когда заболевание было зарегистрировано в других районах, что связывают с экспортом льна из тех стран, где распространены Coccidioides imitis. В Европейских странах случаи заболевания кокцидиомикозом единичны.
- Причины возникновения кокцидиомикоза
- Симптомы кокцидиомикоза
- Диагностика кокцидиомикоза
- Лечение кокцидиомикоза
Причины возникновения кокцидиомикоза
Грибы Coccidioides imitis размножаются в почве при помощи спор. Споры гриба с пылью и ветром могут переноситься по воздуху. Заражение происходит при вдыхании спор грибов, а также через кожу, если в силу разных причин повреждена ее целостность. Современной медицине известен ряд случаев, когда кокцидиомикоз попадал в организм человека путем всасывания из желудочно-кишечного тракта. Перед этим пациент употреблял в пищу те или иные продукты питания, предположительно зараженные Coccidioides imitis. Данное заболевание не передается от больного человека здоровому.
Симптомы кокцидиомикоза
Кокцидиомикоз имеет достаточно продолжительный инкубационный период (от 7 до 18 дней), более того, дебют заболевания часто протекает бессимптомно. Первые признаки данного заболевания могут напоминать по характеру течения острые респираторные вирусные инфекции, другие воспалительные заболевания бронхов или легких. У пациента наблюдается нарушение общего соматического состояния: лихорадка, субфебрильная температура или гипертермический синдром, общая слабость и быстрая утомляемость, головная боль и т.д. На более поздней стадии у больного начинается сухой кашель, одышка и боли за грудиной. На рентгенографических снимках в дебюте заболевания могут быть обнаружены единичные гранулемы (очаговые воспаления), которые в динамике имеют свойство сливаться и образовывать обширные очаги воспаления. Кокцидиомикоз может спровоцировать плеврит — воспаление плевры с образованием экссудата (жидкости) в плевральной полости.
Кожные проявления кокцидиомикоза присоединяются через 1-2 недели после первых легочных симптомов. В тех случаях, когда заражение произошло через кожу пациента, кожные реакции могут возникнуть сразу, без предшествующих изменений со стороны органов дыхания.
Проявления на коже в процессе заболевания носят весьма изменчивый характер. Самые распространенные — папулы, бляшки или узелки, похожие на бородавки. Реже на коже больного могут возникать единичные или множественные абсцессы или целлюлиты. Абсцессы имеют свойство самопроизвольно вскрываться, после чего остаются язвы. При соответствующем лечении язвы заживляются с образованием рубцов. Кожные проявления заболевания могут сопровождаться болями в области ближайших суставов и их отечностью.
Подобные симптомы — это повод немедленно обратиться к врачу!
Диагностика кокцидиомикоза
Возбудитель кокцидиомикоза грибы Coccidioides imitis могут быть выявлены при проведении микроскопических исследований. Материалом для исследований может быть мокрота больного, плевральная или суставная жидкость, а также отделяемое с поверхности пораженной кожи.
В некоторых случаях делают пробы с использованием препарата кокцидиодина. Следует учитывать, что подобные процедуры часто показывают ложноположительный результат у пациентов, ранее переболевших кокцидиомикозом, и такие реакции сохраняются несколько лет после перенесенного заболевания.
Актуальны рентгенологические исследования, позволяющие обнаружить легочные абсцессы и очаги воспаления. При подозрении на менингит проводят исследование спинномозговой жидкости. В некоторых случаях проводят пункцию сустава или плевры легкого с последующим микроскопическим исследованием полученных материалов.
Лечение кокцидиомикоза
Лечение заболевания заключается в системном приеме противогрибковых препаратов и антибиотиков определенных групп (чаще амфотерицина В). Эффективно используются различные препараты флюконазола. Первичное лечение достаточно длительное — от четырех до шести недель. Для того чтобы полностью избавиться от недуга, может понадобиться более продолжительная терапия в течение нескольких лет, а в некоторых случаях — пожизненно.
Иногда назначается симптоматическая терапия, имеющая зависимость от формы и тяжести течения заболевания. Применяются препараты для местного лечения кожных проявлений, препараты йода, антигистаминные (противоаллергические) и т.д.
При своевременном обращении пациента за медицинской помощью прогноз заболевания — условно благоприятный. С неблагоприятным прогнозом связаны состояния, возникающие при диссеминации возбудителя за пределы легких. Они считаются угрожающими жизни пациента, так как в патологический процесс вовлечены центральная нервная система, мышцы скелета и кожные покровы. Такие состояния чаще встречаются у людей с иммунодефицитом различного генеза.
Что такое кокцидиоидомикоз? Причина заболевания – грибок Сoccidioides
Кокцидиоидомикоз – это заболевание, возбудителем которого является гриб Сoccidioides. Заболевание является эндемическим на большей части пустынных и полупустынных районов Центральной и Южной Америки, а также северной части Мексики.
Путешественники, побывавшие в районах, эндемичных по риску заражения кокцидиоидомикозом, чувствуют недомогание лишь спустя некоторое время после возвращения домой. Кроме того, инфекция может быть приобретена за пределами эндемичных районов при помощи транспортировки зараженного материала (земли, песка, строительных материалов и т.д.). Диагностировать заболевание подчас очень сложно, особенно в регионах, где данный вид инфекции встречается крайне редко. Осложняет постановку правильного диагноза еще и то, что на ранних этапах оно протекает бессимптомно.
Жизненный цикл грибка Coccidioides, заражение кокцидиоидомикозом
Существует два морфологически идентичных вида грибка – сферула (тканевая форма паразита) и культуральная (размножается спорами в эндемических очагах), соответственно С. immitis и C. рosadasii.
Сферула содержит небольшие кисты – дочерние формы паразита, и вызывает такие же симптомы, как и культуральная форма. Преимущественно паразит содержится в почве, где хранится в виде спор. Человек заражается этим видом инфекции при вдыхании спор С. immitis или C. Posadasii. Пик заражения приходится на летние месяцы и время поздней осени, как раз в это время наиболее активны отдыхающие и туристы.
Coccidioides является диморфическим грибом, это означает, что он способен принимать две различные формы, в частности, становиться дрожжами или плесенью в зависимости от окружающей среды. В почве Coccidioides формирует мицелии, которые быстро растут при благоприятных условиях.
Как почва становится суше, а именно в конце лета и в начале осени, развиваются артроспоры. Они чрезвычайно выносливы и выдерживают высокую температуру (жару, засуху), изменение солености почты, оставаясь жизнеспособными от нескольких месяцев до нескольких лет. Когда целостность почвы нарушается ветром или раскопками, артроспоры легко попадают в воздух. Так происходит заражение человека. При этом артроспоры переходят в паразитическую фазу своего жизненного цикла. Они формируют микросферы, содержащие эндоспоры, которые распространяют инфекцию в тканях организма человека.
Артроспоры Coccidioides чрезвычайно заразны. Достаточно одного вдоха, чтобы у человека возникла респираторная форма инфекции. При вдыхании животными или людьми артроспора достигает легочных альвеол. После попадания в альвеолы Coccidioides приобретает форму дрожжей. Образуется толстостенная многоядерная структура, содержащая сотни тысяч одноядерных эндоспор. Разрыв сферы приводит к выделению из нее эндоспор, каждая из которых формирует новую сферу, повторяя, таким образом, жизненный цикл.
Историческая справка о кокцидиоидомикозе
Первый случай кокцидиоидомикоза был зафиксирован в 1892 году в Южной Америке у аргентинской солдата. Заболевание протекало преимущественно с кожными проявлениями. Два года спустя в Соединенных Штатах (Калифорния) был зафиксирован еще один случай кокцидиоидомикоза. В 1896 году ученые Риксфорд и Гилкрист сообщили о нескольких случаях заболевания, возбудителями которого оказались грибковые формы Coccidioides. В 1905 году жизненный цикл этого патогена был описан более подробно.
Кокцидиоидомикоз считался редким и смертельным заболеванием до 1929 года, когда студент-медик Стэнфордского университета Гарольд Чопе случайно вдохнул культуры Coccidioides и заболел не смертельной формой инфекции. Болезнь легких сопровождалась узелковой эритемой. Этот случай вызвал интерес ученых, обнаруживших связь между Coccidioides и клиническим состоянием, известным как лихорадка Сан-Хоакин (лихорадка долины).
Масштабы заболевания возросли в 1930-х и 1940-х годах 20 века в связи с притоком иммигрантов из Среднего Запада, которые прибыли в Калифорнию, чтобы избежать засухи и найти работу в отрасли сельского хозяйства.
Симптомы кокцидиоидомикоза
Большинство людей с острым первичным кокцидиоидомикозом не имеют никаких симптомов. Если симптомы развиваются, они появляются спустя примерно 3 недели. Обычно они слабо выражены и часто сходны с гриппом.
По мере развития заболевания симптомы прогрессируют и заключаются в следующем:
- лихорадка;
- кашель, боль в груди;
- озноб, одышка.
Кашель может быть с выделением мокроты.
У некоторых больных развивается ревматизм, воспаление слизистой оболочки глаз (конъюнктивит), артрит, образование узелков кожи (узелковая эритема). Болезненность симптомов чаще всего обусловлена аллергической реакцией на грибок и означает то, что организм борется с ним эффективно.
Пассивная форма заболевания встречается редко и может длиться недели, месяцы и даже годы после первичного инфицирования. К этим симптомам относятся:
- небольшое повышение температуры;
- потеря аппетита;
- похудение.
Легочная инфекция может усугубиться, в результате чего появляется одышка. Также заболевание распространяется на легкие, костные ткани, суставы, печень, селезенку и почки. Суставы могут стать опухшими и болезненными. Грибы могут также инфицировать мозг и мозговые оболочки, в результате чего возникает менингит. Хроническая форма инфекции характеризуется сильными головными болями, спутанностью сознания, потерей равновесия, расплывчатым видением, а также проблемами с координацией (изредка). Менингит, оставленный без лечения, всегда оканчивается для пациента летальным исходом.
Большинство пациентом с кокцидиоидомикозом страдают от легочной формы заболевания. Причем, бессимптомное течение характерно для 60-65% случаев.
Как и в случае острой формы, первичные симптомы появляются лишь спустя 1-4 недели после заражения. Они включают:
- болевые ощущения в грудной клетке;
- кашель как при бронхите;
- усталость, вялость, слабость;
- ломота в теле.
Легкая форма заболевания проходит в течение нескольких недель, однако усталость у пациента может сохраняться в течение нескольких месяцев. Около 95% или более пациентов выздоравливают без каких-либо осложнений.
Более активную форму заболевания с лихорадкой, артралгией, эритемой обычной называют лихорадкой Сан-Хоакин (а также лихорадкой долины, пустынным ревматизмом).
Кокцидиоидомикоз распространяется за пределы легких примерно в 0,6% случаев. Большинство внелегочных распространений инфекции являются результатом попадания грибкового паразита в кровь. Такая форма заболевания грозит быстрым смертельным исходом. Практически любой внутренний орган больного может пострадать от инфекции (эндокринные железы, глаза, почки и печени, предстательная железа или органы брюшной полости). Однако наиболее страдают от грибка легкие, мягкие ткани, кожа, суставы и нервная система.
Одним из осложнений является рассеянный склероз. Тем не менее, здоровые ранее люди практически не болеют этим заболеванием. Оно развивается в основном у ВИЧ-инфицированных, а также пациентов с лимфомой, больных, находящихся на лечении кортикостероидами, а также у беременных. Кроме того, риск распространения или прогрессирующего легочного заболевания выше у представителей определенных расовых групп (например, филиппинцы, афроамериканцы). Особому риску заражения и образования повреждений мягких тканей (например, шанкров) вследствие кокцидиоидомикоза подвержены работники лабораторий и дети, чей иммунитет может быть ослаблен.
Для восстановления здоровья пациентам требуется, в основном, поддерживающая терапия. Подозрительно затянувшиеся симптомы гриппа, сопровождаемые температурой и болевыми ощущениями в теле, являются тревожным признаком. Своевременное обращение к врачу является гарантией отсутствия осложнений и быстрого выздоровления.
Препараты для лечения кокцидиоидомикоза
Наиболее популярные препараты для лечения данной грибковой инфекции – амфотерицин и азолы, употребляемые перорально. Продолжительность терапии может составлять от нескольких месяцев до нескольких лет, а некоторым пациентам подавление инфекции необходимо в течение всей жизни.
Первая эффективная терапия кокцидиоидомикоза была проведена при помощи инъекционной формы Амфотерицина B. Препарат был впервые использован в 1957 году. С 1980-х годов различные пероральные противогрибковые средства, например кетоконазол, итраконазол и флуконазол, привели к дальнейшему прогрессу в лечении кокцидиоидомикоза. Эффективность новых препаратов (вориконазола, позаконазола, каспофунгина) по-прежнему изучается.
- ВИЧ-инфицированные;
- беременные;
- пересадка органов;
- долгосрочное лечение кортикостероидами;
- лечение альфа ингибиторами.
Профилактика кокцидиоидомикоза
Жители и туристы эндемичных районов должны быть осведомлены о риске кокцидиоидальной инфекции, информированы о возможности инфицирования через контакт с пылью или почвой. Желательно уклонение от деятельности, которая увеличивает вероятность вдыхания пыли (например, развлекательные мероприятия, строительство, археологические раскопки), особенно важно для пациентов с высоким риском (например, у пациентов с иммунодефицитом, диабетом, беременных женщин, афроамериканцев, филиппинцев).
Кокцидиомикоз
Кокцидиомикоз — заболевание, вызываемое грибками Coccidioides immitis и сопровождающееся формированием воспалительных инфильтратов различной величины в легких, коже и костях. Заражение кокцидиомикозом происходит в основном через органы дыхания, реже через кожу. Диагностика основана на выявлении возбудителя при микроскопическом исследовании и посеве отделяемого. Лечение кокцидиомикоза заключается в применении современных противогрибковых препаратов.
- Причины возникновения кокцидиомикоза
- Симптомы кокцидиомикоза
- Диагностика и лечение кокцидиомикоза
- Цены на лечение
Общие сведения
Кокцидиомикоз распространен в степных и пустынных местностях, он является эндемическим, то есть привязанным к определенным природным условиям, заболеванием. В Европе кокцидиомикоз встречается в единичных случаях, тогда как в некоторых районах США различные проявления этого заболевания отмечаются у 60% населения.

Причины возникновения кокцидиомикоза
Кокцидиомикоз является грибковым заболеванием. Его возбудитель — гриб Coccidioides immitis, развитие которого происходит в почве. С пылью споры гриба разносятся по воздуху и могут попасть в организм человека при вдыхании. Заражение кокцидиомикозом возможно через поврежденные покровы кожи или через слизистую желудочно-кишечного тракта при употреблении зараженных спорами продуктов. Случаи заражения человека от больных людей или животных не выявлены.
Симптомы кокцидиомикоза
Кокцидиомикоз развивается спустя 7-18 дней после заражения через дыхательные пути. При заражении через кожные покровы этот период увеличивается до месяца и более. У большинства зараженных (около 60%) первичная инфекция имеет бессимптомное течение. У четверти инфицированных кокцидиомикозом происходит поражение органов дыхания, которое вначале протекает по типу ОРВИ. Затем присоединяется кашель, одышка и боли в груди. В легких появляются мелкие очаги воспаления — гранулемы, которые могут сливаться, иногда поражая целую долю. Клиническая картина соответствует бронхиту или пневмонии, в некоторых случаях развивается плеврит.
Вовлечение кожи в инфекционный процесс происходит, как правило, спустя 1-2 недели после начала легочных проявлений. При заражении кокцидиомикозом через кожу кожные проявления возникают без предшествующих изменений со стороны органов дыхания. Чаще поражается кожа конечностей, головы и шеи. Сыпь носит характер узловатой эритемы и обусловлена появлением в коже мелких воспалительных инфильтратов. Возможно формирование в коже абсцессов и появление узелково-язвенных элементов. После вскрытия кожных инфильтратов остаются язвы, дно которых покрыто вегетациями. Эпителизируясь, язвы оставляют звездчатые рубцы. Сыпь при кокцидиомикозе может сопровождаться болезненностью и припухлостью суставов.
Кокцидиомикоз опасен развитием септической (генерализованной) формы заболевания, при которой инфекция по кровеносным сосудам может распространиться в любой орган с образованием в нем грибковых гранулем. Гранулемы склонны к гнойному расплавлению, поэтому генерализованная форма кокцидиомикоза протекает очень тяжело с выраженной интоксикацией и может привести к летальному исходу. Наиболее опасно распространение инфекции в оболочки и вещество головного мозга с развитием абсцессов и гнойного менингита.
Спустя несколько лет или месяцев после перенесенного острого кокцидиомикоза может возникнуть вторичный кокцидиомикоз, для которого характерно тяжелое прогрессирующее течение с обширными поражениями легочной ткани, ребер и позвонков, а также с образованием инфильтратов в брюшной полости.
Диагностика и лечение кокцидиомикоза
Возбудитель кокцидиомикоза может быть выявлен при микроскопии специально окрашенных мазков, полученных из мокроты, отделяемого кожных элементов, пунктата плевральной или суставной жидкости. Для подтверждения кокцидиомикоза и определения чувствительности возбудителя к противогрибковым препаратам проводят посев отделяемого или мокроты. Для серологической диагностики кокцидиомикоза используют реакцию связывания комплимента со специфическим антигеном (РСК). Проводят пробы с нанесением на кожу кокцидиоидина. Однако следует учитывать, что кожные пробы положительны в течение нескольких лет после перенесенного кокцидиомикоза.
Если кокцидиомикоз протекает с поражением органов дыхания, то на рентгенограммах легких определяются очаги пневмонии или абсцессы. При появлении симптомов менингита производят люмбальную пункцию с последующим исследованием спинномозговой жидкости. По показаниям проводят пункцию сустава или плевральную пункцию.
В зависимости от формы и тяжести кокцидиомикоза лечение проводят приемом внутрь, внутривенным или внутримышечным введением противогрибковых средств (амфотерицин В), позаконазола или различных препаратов флуконазола.
Кокцидиомикоз

Кокцидиомикоз является недугом, который вызывают особые грибки – Coccidioides immitis. Болезнь сопровождается появлением воспалительных участков, представляющих собой инфильтраты, в различных органах человеческого организма, включая лёгкие, костные ткани и кожный покров.
Обычно заболевание возникает вследствие заражения пациента через дыхательную систему, реже – через кожные ткани.
Диагноз ставится на основании выявленного возбудителя после проведения ряда необходимых исследований, включая бактериологический посев отделяемого. Для лечения болезни потребуется противогрибковая терапия.
Симптомы
Как правило, кокцидиомикоз начинает развиваться в организме заражённого человека спустя примерно 1-2,5 недели после попадания возбудителя в дыхательные пути. Если заражение происходит с помощью кожного покрова, то период развития болезни может затянуться на несколько недель.
Чаще всего на начальной стадии заболевание протекает бессимптомно, однако примерно треть больных испытывает выраженное поражение дыхательной системы, проявляющееся как острая респираторная инфекция.
В дальнейшем к этим симптомам присоединяется сухой кашель, затем появляется одышка и ощущаются грудные боли. В лёгких могут появиться очаговые воспаления по типу гранулем, склонных к слиянию, что может приводить к поражениям целой лёгочной доли.
Обычно клиническая картина недуга схожа с проявлениями пневмонии или острого бронхита, при этом нередко на фоне заболевания может развиваться плеврит.
Через некоторое время (1-3 недели) в процесс вовлекается кожный покров. Если больной заразился кокцидиомикозом через кожу, то проявления заболевания на поверхности покрова протекают без задействования органов дыхания. Частая локализация воспалительных процессов – на конечностях и в районе головы больного. Реже поражается шея.
Обычно сыпь в местах воспалений напоминает узловатую эритему – поверхность кожи испещрена небольшими воспалительными инфильтратами.
Также нередко в коже возникают абсцессы, часто сопровождающиеся язвенными элементами, которые со временем вскрываются.
После процесса вскрытия изъязвлений на поражённых участках остаются язвочки, дно которых устлано вегетациями. После эпителизации на месте язв появляются звездчатые рубцы.
Нередко высыпания на коже сопровождаются выраженной болезненностью суставов и их заметной припухлостью.
Болезнь представляет опасность из-за возможности развития септического типа кокцидиомикоза, когда инфекция распространяется в другие органы с последующим возникновением в них грибковой гранулемы. Подобный вид болезни протекает особенно тяжело, с сильной интоксикацией, что иногда может приводить к смерти пациента.
Самой опасной разновидностью заболевания считается ситуация, когда инфекционный процесс распространяется в головной мозг, что способствует появлению абсцессов, а также развитию гнойного менингита.
Важно знать, что спустя некоторое время после перенесённой болезни у больного может развиться вторичная инфекция с тяжёлым и прогрессивным течением. В этом случае наблюдаются поражения лёгких, костей, а в брюшной полости образуются обширные инфильтраты.
Причины
На сегодняшний день выделяют два типа кокцидиомикоза:
- первичный, когда инфекция развивается непосредственно после проникновения в организм больного;
- вторичный, когда процесс развития болезни начинается спустя несколько месяцев или лет после того, как первичная инфекция была излечена.
По масштабам вовлечения различных систем и органов в процесс бывают лёгочные, внелёгочные и генерализированные типы заболевания.
Известно, что кокцидиомикоз является грибковой болезнью, вызываемой грибом, развивающимся в недрах почвы. С ветром и пылью его споры переносятся на большие расстояния и могут легко проникнуть в дыхательные пути человека.
Кроме того, возможно заразиться болезнью из-за повреждений кожного покрова, а также через некоторые продукты, содержащие споры грибка. Обычно пациент не представляет опасности для окружающих людей, о заражениях человека от животного также неизвестно.
Диагностика
Возбудитель заболевания выявляется во время проведения микроскопии образцов мокроты, отделяемого кожи и полученного пунктата плевральной жидкости.
Кроме того, чтобы подтвердить диагноз, потребуется провести процедуру определения чувствительности возбудителя кокцидиомикоза к различным противогрибковым средствам. Для этого необходимо исследовать посев мокроты.
Если болезнь протекает с захватом дыхательных органов, на полученной рентгенограмме лёгких часто выявляются очаги пневмонии или абсцессы. Если у больного есть симптомы менингита, следует произвести люмбальную пункцию, которая позволит исследовать спинномозговую жидкость.
Лечение
В зависимости от того, какая форма болезни выявлена у пациента, необходимо провести комплексное лечение противогрибковыми препаратами, например, позаконазолом или лекарствами на основе флуконазола.
В случае развития первичной инфекции важно незамедлительно провести не только этиотропную, но и симптоматическую терапию. Для неё используют некоторые виды наружных фунгицидных препаратов, антибиотические и общеукрепляющие средства. После проведённого лечения назначаются витаминные комплексы.
Генерализированный тип заболевания требует проведения длительной антибиотикотерапии. В среднем, лечение должно продолжаться 1,5-2 месяца в зависимости от симптоматики и самочувствия больного.
Терапия подобных форм проводится исключительно в стационаре. Чаще всего при генерализированном кокцидиомикозе назначаются антибактериальные средства нового поколения.
После успешно проведённого курса лечения необходимо регулярное наблюдение пациента для исключения возможности рецидивов и предупреждения потенциальных осложнений.
Профилактические меры
Важно вовремя инструктировать лиц, выезжающих в эндемически неблагополучные страны с вероятностью заражения кокцидиомикозом, относительно мер предосторожности во избежание нежелательных последствий.