Рак кишечника
Кишечник человека можно условно разделить на три части:
- Тонкая кишка состоит из двенадцатиперстной (начинается от желудка), тощей и подвздошной.
- Толстая кишка состоит из слепой, восходящей, поперечной и нисходящей ободочной, сигмовидной кишки.
- Прямая кишка — конечный отдел кишечника, который служит для накопления и выведения каловых масс.
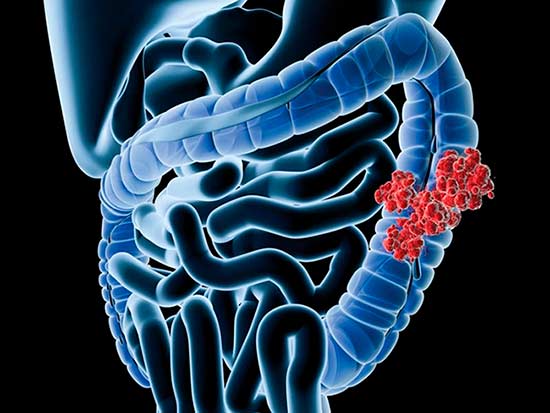
Когда говорят «рак кишечника», как правило, имеют в виду опухоли толстой и прямой кишки — так называемый колоректальный рак. В данной статье речь пойдет о раке толстой кишки. О злокачественных опухолях прямой кишки на сайте есть отдельная статья.
Некоторые цифры и факты:
- Рак кишечника — одно из самых распространенных онкологических заболеваний во многих странах.
- Чаще всего (в 94% случаев) заболевание диагностируется у людей старше 50 лет. До 59% случаев диагностируются у людей старше 70 лет.
- Раком называют злокачественные опухоли, которые развиваются из слизистой оболочки. В кишечнике им чаще всего предшествуют полипы.
- В течение жизни колоректальным раком заболеет примерно каждый 14-й мужчина и каждая 19-я женщина.
- В настоящее время рак кишечника достаточно хорошо поддается лечению. Если опухоль диагностирована на ранней стадии, высоки шансы на наступление ремиссии.
Типы и классификация рака толстой кишки
Большинство злокачественных опухолей толстой кишки (примерно в 96% случаев) представлено аденокарциномами. Они происходят из железистых клеток слизистой оболочки, которые продуцируют слизь. В зависимости от микроскопического строения, аденокарциномы делятся на муцинозные и перстневидно-клеточные.
Выделяют 5 стадий колоректального рака:
- Стадия 0: опухоль находится в верхних слоях слизистой оболочки. Это так называемый рак на месте (in situ).
- СтадияI: опухоль врастает глубже в стенку кишки, но не прорастает ее насквозь.
- СтадияII: опухоль проросла сквозь толщу стенки кишки, но не распространилась на близлежащие (регионарные) лимфоузлы.
- СтадияIII: опухолевые клетки распространились в регионарные лимфоузлы.
- СтадияIV: опухоль, которая метастазировала. При колоректальном раке метастазы чаще всего обнаруживают в печени, брюшине, яичниках, легких.
Причины, факторы риска колоректального рака
Невозможно назвать точную однозначную причину, из-за которой в клетке возникла мутация, и она начала бесконтрольно размножаться. Но известны многочисленные факторы риска, которые повышают вероятность развития рака кишечника:
- Возраст. Риски заболеть наиболее высоки после 70 лет. Среди людей младше 50 лет заболевание встречается очень редко.
- Отягощенный семейный анализ. Вероятность заболеть выше среди людей, у которых есть близкие родственники с диагностированным раком кишечника.
- Некоторые наследственные состояния. Например, семейный аденоматозный полипоз ответственен примерно за 1% случаев колоректального рака. У человека, страдающего от этого состояния и не получающего лечения, к 40 годам практически наверняка разовьется злокачественная опухоль.
- Доброкачественные полипы. В большинстве случаев злокачественные опухоли в кишке развиваются именно из полипов, которые обнаруживаются к 60 годам у каждого третьего человека. Не каждый полип трансформируется в рак, это достаточно сложный, длительный процесс.
- Хроническое воспаление в кишке. Болезнь Крона и неспецифический язвенный колит повышают риски примерно на 70%.
- Некоторые заболевания. По неизвестным причинам сахарный диабет, желчнокаменная болезнь, акромегалия повышают риск колоректального рака.
- Избыточная масса тела. Примерно в 13% случаев в развитии рака кишечника определенную роль сыграли лишние килограммы.
- Нездоровое питание. Рацион многих современных людей содержит большое количество мяса, полуфабрикатов, очень мало овощей, фруктов, бобовых, злаков. Это повышает риск некоторых онкологических и других заболеваний.
- Вредные привычки. Люди, которые курят и часто употребляют алкоголь, чаще страдают раком кишечника.
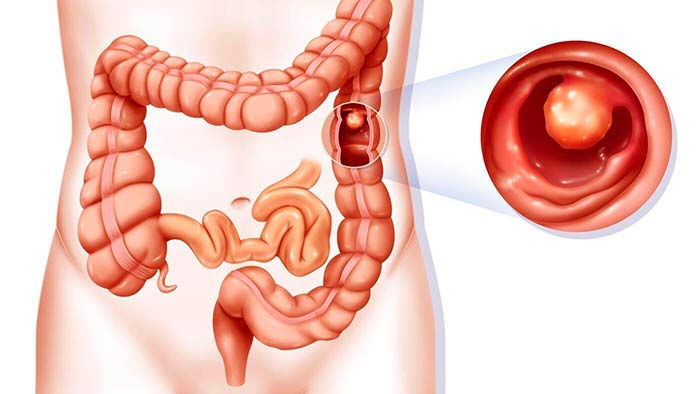
Симптомы рака кишечника
Как и всякое онкологическое заболевание, рак кишечника коварен. Он долгое время растет «молча», не вызывая каких-либо симптомов. Но, даже когда симптомы появляются, по ним невозможно однозначно диагностировать злокачественную опухоль, потому что они сильно напоминают проявления других заболеваний пищеварительной системы:
- Боль, периодические болезненные спазмы в животе.
- Изменение характера стула, появление в нем примесей крови, слизи.
- Частые запоры, диарея.
- Повышенное газообразование, вздутие живота.
- Снижение аппетита.
- Потеря веса без видимой причины.
Для того чтобы не «пропустить» заболевание, важно внимательно относиться к своему самочувствию. Нужно обращать внимание на любые необычные, сохраняющиеся в течение длительного времени симптомы. Всегда лучше лишний раз посетить врача и провериться.
Методы диагностики
При подозрении на рак кишечника в первую очередь назначают колоноскопию. Во время процедуры в толстый кишечник вводят через задний проход специальный инструмент в виде тонкой длинной гибкой трубки — колоноскоп. На конце колоноскопа находится миниатюрная видеокамера и источник света. Увеличенное изображение транслируется на экран аппарата, таким образом, врач имеет возможность осмотреть слизистую оболочку кишки изнутри.
Колоноскопия помогает обнаружить любые патологические образования на слизистой толстого кишечника: злокачественные опухоли, полипы, язвы, участки воспаления. Во время исследования можно получить фрагмент ткани и отправить его на анализ в лабораторию.
После того как во время колоноскопии обнаружена злокачественная опухоль, зачастую необходимо уточнить некоторые подробности. Врачу нужно выяснить, насколько сильно новообразование проросло за пределы кишки, распространилось ли оно в регионарные лимфоузлы, есть ли отдаленные метастазы. Для этого используют дополнительные методы диагностики: КТ, МРТ, ПЭТ, рентгенографию костей и грудной клетки, УЗИ органов брюшной полости.
Общий анализ крови помогает выявить анемию. Кишечное кровотечение диагностируют с помощью анализа кала на скрытую кровь. При раке кишки в крови могут повышаться уровни некоторых онкомаркеров, но в целях диагностики злокачественной опухоли такое исследование неинформативно. Уровни онкомаркеров проверяют в динамике, чтобы оценить эффективность лечения.
Что такое скрининг? Насколько он эффективен при раке кишечника?
Так как на ранних стадиях рак кишечника не имеет симптомов, зачастую диагноз устанавливают слишком поздно, когда опухоль уже успела распространиться в организме. Из-за этого ухудшается прогноз. В ранней диагностике помогает скрининг — исследования, которые регулярно проводят у всех людей из группы риска.
Основной метод скрининга при колоректальном раке — колоноскопия. Ее рекомендуется проходить раз в 10 лет всем людям старше 50 лет. Если у человека есть дополнительные факторы риска, например, болезнь Крона, семейный аденоматозный полипоз, врач порекомендует начинать скрининг в более раннем возрасте.
Методы лечения рака кишечника
Лечением пациента, у которого диагностирован колоректальный рак, занимается команда врачей-специалистов. В нее могут входить: онколог, онколог-хирург, химиотерапевт, врач лучевой диагностики, гастроэнтеролог, психоонколог. Выбор лечебной тактики осуществляется с учетом некоторых факторов:
- Стадия и тип рака.
- Расположение опухоли в кишечнике.
- Возраст, состояние здоровья пациента.
- Сопутствующие заболевания, осложнения, к которым привела опухоль.
Хирургическое лечение рака кишечника
Хирургия — основной, наиболее радикальный метод лечения рака кишки. Если опухоль «поймана» на ранней стадии, ее можно удалить с участком окружающей ткани. Образец отправляют в лабораторию, где патологоанатомы изучают под микроскопом внешний вид клеток, край резекции. Если край резекции содержит опухолевые клетки, либо обнаружено, что клетки слабо дифференцированы, практически совсем утратили черты нормальных, врач может назначить повторную операцию. Удаляют часть кишки, которая может содержать опухолевые клетки, это помогает предотвратить рецидив.
Зачастую приходится выполнять резекцию (колэктомию) — удалять часть кишечника, содержащую опухоль. Оставшиеся части кишки соединяют — накладывают анастомоз. Иногда наложить анастомоз сразу не удается. В таких случаях выполняют колостомию или илеостомию: на поверхность кожи выводят, соответственно, конец ободочной или подвздошной кишки. Через сформированное отверстие будут временно отходить каловые массы. Спустя некоторые время проводят повторную операцию: колостому или илеостому закрывают, концы кишки соединяют.
В случаях, когда радикальная операция невозможна, и опухоль перекрывает просвет кишечника, прибегают к паллиативным вмешательствам. Их цель — обеспечить нормальное прохождение каловых масс и улучшить состояние пациента:
- Стентирование кишечника. В просвет кишки устанавливают стент — полый цилиндрический каркас с сетчатой стенкой.
- Постоянная колостома. Если нижний отдел толстой кишки заблокирован опухолью, на поверхность кожи выводят колостому для отхождения стула.
Химиотерапия при раке толстой кишки
Химиотерапия при колоректальном раке бывает разных видов:
- Адъювантная: после хирургического лечения, с целью предотвращения рецидива.
- Неоадъювантная: назначается до хирургического вмешательства. Помогает сократить размеры опухоли, упростить ее удаление, перевести неоперабельный рак в операбельный, снизить риск рецидива после операции.
- Паллиативная: назначается в качестве самостоятельного, основного метода лечения, на поздних стадиях, когда радикальное хирургическое лечение невозможно. Такая химиотерапия помогает улучшить состояние больного, уменьшить симптомы, повысить продолжительность жизни.
При раке толстого кишечника применяются такие химиопрепараты, как капецитабин, 5-фторурацил, оксалиплатин, иринотекан. Как правило, лечение проводят комбинацией 2–3 препаратов.
Таргетная терапия
В последние десятилетия стало многое известно о процессах, которые происходят в злокачественных опухолях на молекулярном уровне. Ученые идентифицировали многие гены, мутации в которых ответственны за возникновение рака. Известны молекулы, благодаря которым раковые клетки выживают и бесконтрольно размножаются. Созданы препараты, которые могут заблокировать эти молекулы — они называются таргетными препаратами.
При раке толстого кишечника эффективны три группы таргетных препаратов:
- Блокаторы VEGF — вещества, которое раковые клетки вырабатывают, чтобы стимулировать рост кровеносных сосудов и обеспечить себя кислородом, питательными веществами. К этой группе относятся препараты: бевацизумаб, рамуцирумаб, зив-афлиберцепт.
- Блокаторы EGFR — белка-рецептора, который в большом количестве представлен на поверхности раковых клеток и при активации стимулирует их рост. К этой группе препаратов относятся: цетуксимаб, панитумумаб.
- Ингибиторы киназ — сигнальных белков-ферментов. К этой группе относится регорафениб.
Таргетные препараты применяют при колоректальном раке на поздних стадиях.
Иммунотерапия
Иммунотерапия — еще одно современное направление в лечении злокачественных опухолей. Она использует ресурсы иммунной системы для борьбы с раковыми клетками.
В норме иммунная система постоянно вынуждена себя сдерживать: если иммунные клетки будут вести себя слишком агрессивно, могут развиться серьезные аутоиммунные состояния. В качестве «педали тормоза» иммунитет использует особые молекулы — контрольные точки. Раковые клетки умеют использовать контрольные точки себе на пользу. Они блокируют активацию иммунных клеток и, таким образом, защищают себя от их агрессии.
В настоящее время существует особый класс иммунопрепаратов — ингибиторы контрольных точек. Они вновь активируют иммунитет, в результате чего тот атакует опухолевую ткань.
При раке кишечника применяют препараты из группы ингибиторов контрольных точек: ниволумаб (Опдиво) и пембролизумаб (Кейтруда).
Лучевая терапия при раке толстой кишки
Лучевую терапию, как и химиотерапию, при раке толстой кишки применяют до, после операции, в паллиативных целях на поздних стадиях. Кроме того, облучение опухоли можно проводить прямо во время хирургического вмешательства.
Иногда лучевую терапию назначают в сочетании с химиотерапией — это так называемая химиолучевая терапия. Она отличается высокой эффективностью, но сопровождается более серьезными побочными эффектами.
Прогноз выживаемости после лечения рака толстой кишки
Прогноз для онкологических больных оценивают по пятилетней выживаемости — показателю, который обозначает количество пациентов, оставшихся в живых в течение 5 лет. Этот показатель зависит от стадии, при раке толстой кишки он составляет:
- На стадии I — 92–95%.
- На стадии II — 63–87%.
- На стадии III — 53–69%.
- На стадии IV — 11%.
Как распознать рак кишечника по симптомам
Рак кишечника — онкологический процесс, обусловленный перерождением железистых эпителиальных клеток с образованием опухоли и последующим метастазированием. Заболевание требует регулярного наблюдения у врача-онколога, исследований и полного объема адекватного лечения.
На ранних стадиях рак кишечника успешно лечится, однако в России и странах СНГ не разработана схема своевременной диагностики, что значительно осложняет прогноз.
- Описание патологии
- Классификация и виды рака кишечника
- Причины и факторы риска
- Первые и общие симптомы
- Как отличить от других видов рака
- Диагностика
- Методы лечения
- Хирургическое вмешательство
- Консервативная терапия
- Народные средства
- Послеоперационный период
- Осложнения
- Прогноз выживаемости
- Что говорят врачи
- Возможна ли профилактика заболевания
- Заключение
Описание патологии

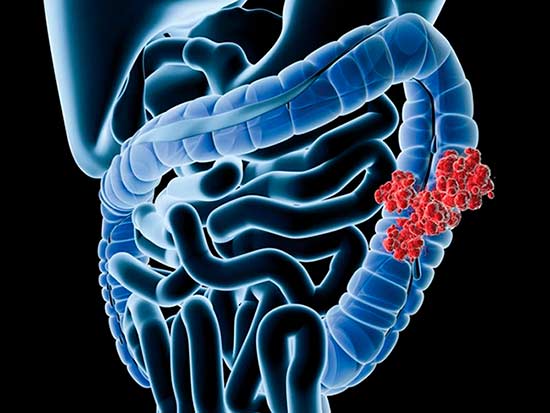
Злокачественная опухоль кишечника — атипичное перерождение клеток оболочек кишечного тракта в различных его отделах: тонком и толстом кишечнике, сигмовидной и ободочной кишке, а также в их множественных сегментах.
Основная опасность онкологии кишечника заключается в длительном бессимптомном течении, а также в специфичности и деликатности проблемы. Больные до последнего не обращаются к врачу-проктологу, занимаются самолечением или вовсе считают нарастающие симптомы признаками обычного кишечного расстройства.
Рак кишечника встречается в соотношении 1 к 100 000 человек, что означает его довольно широкую распространенность. Заболевание одинаково часто встречается у мужчин и женщин. Прогноз жизни обусловлен стадией патологического процесса.
Код заболевания по МКБ-10 — C18.0-C18.9 — злокачественная опухоль кишечника различной локализации.
Классификация и виды рака кишечника
Классификация рака кишечника имеет множественные критерии, основные — запущенность онкологического процесса и направление роста опухоли. Другие классификации не имеют значения для более узкого понимания проблемы в каждом конкретном случае.
По стадии развития выделяют:
- 1 стадия — опухоль имеет незначительный объем, не метастазирует, контуры четко дифференцированы от здоровых тканей;
- 2 стадия — новообразование составляет 2,5-5 см, атипичные клетки глубоко прорастают через слизистые оболочки кишечника, опухоль имеет смазанные контуры;
- 3 стадия — опухоль сопровождается активным ростом, уже сложно отличить здоровые ткани от измененных, неоплазия выражена, появляются первые метастатические очаги;
- 4 стадия — терминальная стадия кишечного рака, наблюдаются множественные метастазы, в том числе отдаленные.
По направлению роста выделяют эндофитные опухоли (растущие внутрь просвета), экзофитные (глубоко прорастающие в оболочки кишечника) и смешанные (характеризующиеся двумя типами роста).
Обратите внимание! По гистологии выделяют аденокарциному, нейроэндокринный рак и скиррозную опухоль. В большинстве случаев рак развивается быстро: от первых симптомов до терминальной стадии проходит всего несколько лет.
Причины и факторы риска
Существует несколько основных теорий возникновения онкологического заболевания кишечника:
- предрак в анамнезе (такие заболевания, как болезнь Крона, синдром раздраженного кишечника, полипозное поражение оболочек, колиты, хронические воспалительные патологии и др.);
- отягощенная наследственность (если у близких родственников были случаи колоректального рака, важно регулярно обследоваться у проктолога);
- особенности питания (отсутствие клетчатки, агрессивные блюда, однообразный рацион — все это способствует развитию рака);
- вредные привычки: злоупотребление алкоголем, табакокурение, прием наркотических средств.
В группе риска находятся лица с различными патологиями внутренних органов, систем, перенесшие операции (в том числе регулярные эндоскопические вмешательства, травмы кишечника), длительно принимающие медикаментозные препараты.
Первые и общие симптомы

Рак кишечника сложно диагностировать на ранней стадии из-за отсутствия ярких клинических проявлений.
Первые симптомы обычно беспокоят ко 2-3 стадии онкологического процесса и выражаются в следующих проявлениях:
- недомогание, слабость;
- ощущение неполного опорожнения кишечника;
- потеря веса;
- примеси крови и слизи в каловых массах.
Симптомы рака кишечника напоминают многие заболевания органов ЖКТ. По мере развития болезни нарастают признаки опухолевой интоксикации: тошнота, рвота, головная боль, нарушение стула.
Типичный симптом прогрессии опухоли — постоянная тянущая боль внизу живота, в кишечнике. Симптомы рака кишечника могут несколько варьироваться в зависимости от локализации.
Как отличить от других видов рака
Рак кишечника — общее понятие в онкологии, которое характеризует образование злокачественной опухоли в различных отделах кишечного тракта.
Симптомы при опухоли любой локализации особенно не отличаются, существенные различия наблюдают при 3-4 стадии рака, а также при метастазах в отдаленных органах. Достоверно дифференцировать одну опухоль от другой помогут только биопсия и качественная диагностика.
Диагностика

При первых признаках рака кишечника важно обратиться к врачу-проктологу. Программа диагностических мероприятий включает следующие исследования:
- анализы кала, крови и мочи;
- осмотр ануса и ректального канала, пальпация брюшной полости;
- магнитно-резонансная томография, компьютерная мультиспиральная томография;
- рентген органов брюшной полости;
- УЗИ органов малого таза и брюшины.
Обычно этих исследований достаточно для верификации основного диагноза. Рак кишечника обязательно дифференцируют от полипоза, геморроя, болезни Крона, паразитарных инвазий и других патологий.
Методы лечения
Тактика лечения при раке кишки определяется стадией онкологического процесса, возрастом и клиническим анамнезом больного. В России и странах СНГ приветствуется хирургическое вмешательство наряду с химиотерапией. Такая тактика повышает эффективность лечения и улучшает прогноз при раке 1-3 стадии.
Чем раньше начинается лечение, тем лучше прогнозы на жизнь. Интересно, что при ранней диагностике шансы на полное излечение составляют почти 95%.
Хирургическое вмешательство
Хирургия предполагает иссечение опухоли в пределах здоровых тканей с захватом их незначительного объема. На 2-3 стадии, помимо опухоли, удаляют ближайшие лимфоузлы. Хирургическое вмешательство на поздней стадии требует удаления части кишечника, формирования колостомы — искусственного хода для выведения каловых масс через брюшину.
Обратите внимание! После операции больные нуждаются в длительной реабилитации. При выведении колостомы и глубокой инвалидизации может потребоваться помощь клинического психолога, психиатра.
Консервативная терапия
Лечение рака кишечника любой локализации может быть ограничено консервативными методами. Для лечения может применяться химио- и лучевая терапия. В качестве монотерапии консервативное лечение оправдано на 0-1 стадии рака, на более поздних этапах развития болезни его необходимо сочетать с хирургическим вмешательством.
Любые методы лечения рака кишечника относятся к агрессивным, грозят развитием вторичных осложнений, органной недостаточности. К сожалению, ни одна операция не может гарантировать полное излечение, риск рецидива сохраняется.
Народные средства
Нетрадиционная терапия при раке кишечника – неоправданно опасный способ лечения онкологического процесса. До сих пор не доказано клинически ни одного случая излечения от злокачественной опухоли.
Есть несколько причин, по которым необходимо отказаться от такого лечения:
- некоторые рецепты действительно могут купировать первичные симптомы, больной посчитает, что он выздоровел, и прекратит наблюдение;
- применение народной медицины против рака неэффективно, даже при большой уверенности требуется много времени для оценки какой-либо динамики.
Применение народных методов – это почти всегда упущенное время, которое имеет большое значение в лечении онкологии.
Послеоперационный период
Восстановление предполагает коррекцию питания, обучение самообслуживанию при колостоме, регулярный прием специальных препаратов для улучшения самочувствия и противорецидивной терапии.
Как только больному становится лучше, ему рекомендуется больше двигаться, дышать свежим воздухом, по-другому принять себя, изменив образ жизни.
Осложнения
Распространенными послеоперационными осложнениями считаются:
- спаечный процесс;
- вторичная инфекция при несоблюдении гигиены, отсутствии антисептической обработки стомы;
- перитонит при расхождении внутренних швов и попадании содержимого кишечника в оболочки брюшины.
Если ранние и поздние осложнения можно предупредить, то риск рецидива сохраняется до конца жизни. Раковые опухоли часто рецидивируют в течение 3-5 лет после радикального лечения.
Прогноз выживаемости
Прогноз при раке кишечника всегда серьезный, определяется стадией патологического процесса.
Можно выделить статистику по пятилетней выживаемости при полном объеме медицинского лечения:
- 1 стадия — 95%;
- 2 стадия — 75%;
- 3 стадия — 45%;
- 4 стадия — 15-25%.
При отсутствии лечения прогноз резко ухудшается. Пятилетняя выживаемость при раке кишечника 3-4 стадии едва достигает 15%. На отсутствие рецидива влияют изменение образа жизни, полное исключение алкоголя и табакокурения, соблюдение всех врачебных рекомендаций, дисциплинированность.
Что говорят врачи

Специалисты отмечают необходимость периодического медицинского обследования и скорейшего обращения к врачу при появлении тревожных сигналов.
Врач-онколог, г. Ставрополь: «Рак кишечника сегодня успешно лечится только на 0-1 стадии, именно поэтому так важно вовремя выявить патологический процесс. Многие больные с запущенным колоректальным раком вспоминают первые незаметные признаки, связанные с частым кишечным дискомфортом (боли, метеоризм), недомоганием, снижением работоспособности».
Хирург-онколог, г. Омск: «Предпочтительным методом лечения рака кишечника даже на ранней стадии считается операция. Только так возможно полностью устранить опухоль и любые изменения в тканях. Операцию можно дополнить химиотерапией».
Врач-онколог, г. Москва: «Ключевые методы диагностики — колоноскопия и МРТ. Сопутствующие методы также необходимы, так как значительно сужают спектр возможных заболеваний с похожей симптоматикой».
Возможна ли профилактика заболевания
Несмотря на то, что специалисты знают возможные причины возникновения рака кишечника, эффективных способов профилактики не существует. Так, если человек находится в группе риска, то, изменив питание и образ жизни, полностью обезопасить себя от рака невозможно. Запустить механизм озлокачествления клеток кишечника могут абсолютно любые факторы.
Наиболее эффективные меры профилактики:
- регулярно проходить диспансеризацию;
- при отягощенной наследственности проходить колоноскопию не менее раза в год;
- исключить алкоголь, курение;
- скорректировать диету, ограничив употребление пряностей, приправ, соли, жирного, жареного;
- избегать запоров, геморроя.
Обратите внимание! Рекомендуется повышать иммунитет, исключать инфекционные заболевания любой природы и локализации, регулярно заниматься спортом. Время — главный критерий благоприятного прогноза при раке кишечника.
Заключение
Вне зависимости от локализации рак кишечника имеет серьезный прогноз. Чем раньше начато лечение, тем выше шансы на успех терапии и продолжительность жизни. Больной вынужден регулярно наблюдаться у онколога, проктолога, хирурга.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Рак кишечника. С какими симптомами нужно срочно бежать к врачу
В последние десятилетия заболеваемость колоректальным раком выросла в разы. Если сравнивать ситуацию с 60-ми гг. прошлого века, то рак прямой кишки тогда составлял 1,2 % от всех злокачественных опухолей, рак ободочной кишки – 1,8 %. В 2017 г. статистика выглядит уже так: 5,2 % и 7,3 %, соответственно.
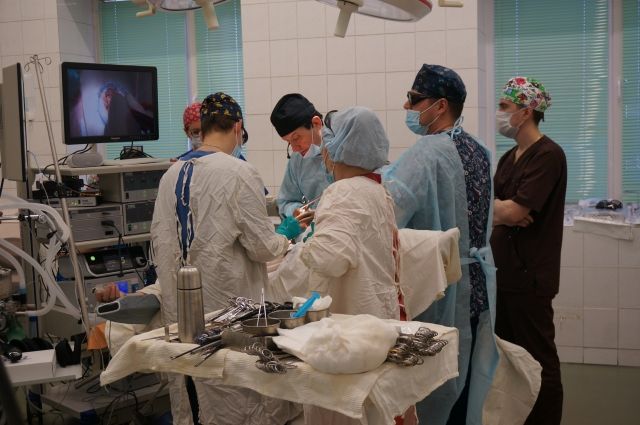
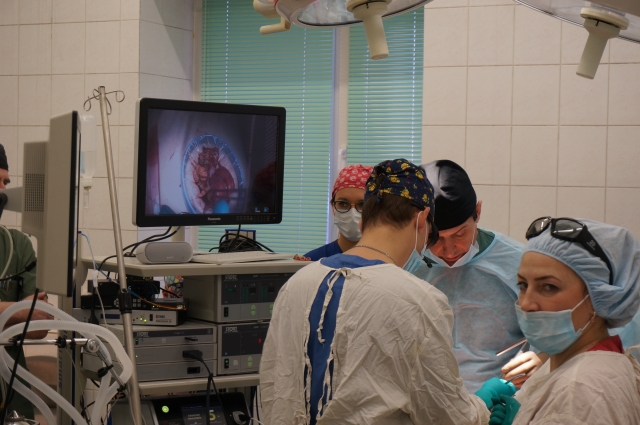
На днях в Пермском краевом онкологическом диспансере 74-летней пациентке сделали лапароскопическую операцию по удалению большой правосторонней опухоли кишечника. На хирургическое вмешательство, которое транслировали на экране в 3D-изображении, пригласили не только врачей-онкологов, но и журналистов.
После успешного завершения операции зам. главного врача пермского краевого онкодиспансера, доктор медицинских наук, профессор Олег Орлов рассказал о причинах, симптомах и диагностике опасного заболевания. Подробнее об этом читайте в материале «АиФ-Прикамье».
Где чаще болеют?

Результат питания деликатесами – это частые запоры. И лечение недуга – одна из проблем современного здравоохранения. Это становится настолько актуальным, что в странах, где хорошо развит туризм, уже учитывают этот факт. В отелях гостям на завтрак обязательно предлагают распаренный чернослив, курагу, инжир.

Факторы риска
Запоры являются основным из факторов риска онкологических заболеваний. Если кишечник опорожняется ежедневно и своевременно, то канцерогенные газы и каловые массы не успевают активно воздействовать на его слизистую оболочку. А в случае запоров концентрация и время воздействия шлаков на слизистую толстой и прямой кишки увеличивается.
Ещё один фактор риска рака кишечника – хронические колиты, когда воспалительный процесс проявляется сменой запоров и поносов. Человек испытывает дискомфорт и болевые ощущения в животе, у него нередки вздутия и бурления. Есть случаи, когда повышается температура.
«Массированная реклама лекарственных средств, которая идёт по ТВ, часто наносит пациенту большой вред. Чтобы снять симптомы, человек занимается самолечением, принимает рекламируемые препараты, сам толком не понимая, что у него в организме происходит. В итоге процесс обращения к врачу затягивается на годы. Необходимо запомнить следующее правило: если у вас есть проблемы со здоровьем, необходимо пойти к врачу-терапевту общего профиля. Он уже будет решать, обследовать вас или направлять к узкому специалисту», – говорит Олег Алексеевич.
Ещё к группе риска относятся те, у кого есть наследственное заболевание – семейный полипоз. Ведь злокачественная опухоль может развиться и из полипа. Если у кого-то из родных заболевание было, нелишним будет обратиться к врачу и пройти плановое обследование.
Мужская или женская проблема?
Исходя из опыта, злокачественная опухоль кишечника чаще встречается у женщин, чем у мужчин. Несмотря на то что женщины внимательнее следят за здоровьем, обнаружить рак прямой и ободочной кишки на ранних стадиях удаётся нечасто. И это общая проблема выявления онкологических заболеваний: на ранних стадиях они протекают бессимптомно. Поэтому многие пациенты приходят к врачам в лучшем случае на второй, а иногда и на третьей стадии рака.
Немалый процент заболевших обращается лишь тогда, когда у них обнаруживают четвёртую стадию болезни. Человек идёт к медикам по другой проблеме. Его беспокоят сильные боли в печени или непрекращающийся кашель, а обследование обнаруживает у него метастазы в лёгких и печени.
Врачи начинают искать первопричину и нередко обнаруживают рак толстой и прямой кишки. Когда начинают подробно расспрашивать пациента о самочувствии, выясняют, что проблемы были давным-давно, но с обращением к доктору он тянул до последнего.
«Вылечить четвёртую стадию невозможно, и об этом обязательно нужно знать! Конечно, можно сделать операцию, но она будет чисто паллиативной, для того чтобы продлить жизнь больному», – предупреждает доктор.
Выявить рак на ранних стадиях, говорят медики, нередко можно в ходе обычной диспансеризации в поликлинике, ведь в общий осмотр обязательно входит пальцевое обследование прямой кишки. Другое дело, что пациенты сами нередко отказываются от проведения такой диагностики.
Какие симптомы должны насторожить?
Признаков колоректального рака немного, но если они есть, то стоит своевременно записаться к врачу.
Что должно насторожить? Для рака правой половины ободочной кишки характерно необоснованное повышение температуры. Она может подняться и держаться несколько дней, потом становится нормальной, а через какое-то время ситуация снова повторяется.

Следующие симптомы – это ложные позывы, когда после опорожнения кишечника нет ощущения, что он пустой. Также пациента могут беспокоить точечные боли в правой половине живота. Это проявление развившегося воспаления на фоне злокачественной опухоли. Бывает, что опухоль справа иногда может прощупать и сам пациент, и врач.
При раке правой стороны кишечника не бывает непроходимости, пациента беспокоят ноющие боли, а при раке левой стороны, к сожалению, может развиться острая кишечная непроходимость. С резкой острой приступообразной болью люди попадают в экстренные хирургические отделения, и уже на операции у них обнаруживают опухоль.
Что делает врач?
Прежде всего узкий специалист-онколог проведёт пальцевое исследование прямой кишки. Это исключит геморрой и наличие полипов. Дальше он сам будет выстраивать методику обследования и лечения. Чаще, чтобы подтвердить диагноз, назначают обычное для таких заболеваний обследование – ректоскопию и колоноскопию.

Многих волнует вопрос: как быстро развивается рак прямой кишки? По мнению врачей-онкологов, все злокачественные опухоли развиваются от трёх до десяти лет до начала клинических проявлений. Поэтому любому заболеванию, когда его выявят, будет минимум три года. А вот за сколько времени процесс разовьётся от первой до четвёртой стадии, вам не скажет ни один врач. В этом вопросе всё индивидуально и зависит от уровня злокачественности опухоли, иммунитета человека и от множества других показателей.
Как проводят операцию?
Эндоскопические (через прокол) операции по удалению рака прямой кишки – более щадящие. Они позволяют пациенту быстрее покинуть хирургическое отделение и начать лечение, которое назначил врач. Однако эндоскопические операции делают в Пермском крае не так часто, как полостные.
В ряде случаев у прооперированных пациентов случаются рецидивы. Пусковым механизмом проявления метастазов могут стать стрессовые ситуации, которые происходят с человеком: тяжело заболел гриппом, потерял близкого человека, уволили с работы, ограбили. В такой период у человека снижается уровень иммунного ответа и иммунной защиты, и раковые клетки начинают быстрее размножаться и проявляться как отдалённые метастазы.
От 50 до 60 % прооперированных больных колоректальным раком первой-третьей стадии переживают пятилетний рубеж. Статистика такова: если рак прямой кишки удалили на первой стадии – то более 80 % пациентов живут дольше пяти лет, на второй – 70 %, на третьей – 50 % и ниже.
Если говорить о профилактике рака, то всем кажется: не ешь одного, не пей другого, и будет тебе счастье. Однако первичной профилактики в онкологии не существует. Тем более от рака нельзя поставить прививку, как, например, от гриппа или кори. Однако прислушаться к организму и своевременно обратиться к врачам при перечисленных выше симптомах вам обязательно стоит!
Судьбоносные операции: как рак кишечника меняет пациентов и врачей
— Наверняка спросите, как можно избежать онкологии? А никак! Если раку быть, он будет. Вопрос в другом: как относиться к этой болезни до ее начала и что делать, если она все-таки случилась…
Вот так «обнадеживающе» началась моя встреча с врачами отделения абдоминальной хирургии Алтайского краевого онкологического диспансера — кстати, в этом году ему исполняется 25 лет. Они называют свою работу рукоделием, но с эмоциональным выгоранием борются по- мужски — на турнике, который висит в ординаторской. И твердо знают: несмотря ни на что, в абдоминальной хирургии есть место оптимизму.
«Извините, но я пошел!»
— Почему в онкологии абдоминальная хирургия выделена в самостоятельную область?
Анатолий Белоножка, заведующий отделением, стаж работы в отделении 25 лет:
— Это одно из наиболее сложных направлений онкологической хирургии. Из-за часто ограниченного доступа – нередко злокачественный процесс развивается в крайне неудобных участках. Из-за необходимости сохранить естественную функцию кишечника — это технически сложная работа, требующая от хирурга особых навыков. И наконец, из-за функциональных особенностей кишок. Абдоминальному хирургу нередко приходится оперировать практически в «полевых условиях»: ведь не всегда кишечник пациента можно хорошо подготовить, особенно в случае обширных опухолей верхних отделов и кишечной непроходимости.
Это не только затрудняет работу во время операции, но и создает угрозу инфицирования в послеоперационном периоде. Перед медицинской командой встает задача не просто грамотно прооперировать пациента, но и выходить его после.
Вячеслав Порунов, стаж работы в отделении 23 года:
— Когда мне позвонил мой бывший однокурсник и пригласил перейти из поликлиники в онкологический диспансер, я поначалу очень обрадовался. Для молодого хирурга работа в стационаре, сложные обширные операции – большая удача. Но месяц спустя мне хотелось встать, хлопнуть дверью и уйти. Слишком тяжелой и бесперспективной тогда показалась мне абдоминальная хирургия. Я даже речь запланировал: «Извините, ребята, но я не могу тут работать. Счастливо оставаться, а я – пошел!»
Но знаете, как-то я пересидел, не встал и не хлопнул. Почему? Работать, понимая, что твой пациент может умереть, можно, только если есть какой-то сокровенный смысл, который стоит на порядок выше ситуации в целом. И я его увидел. Мы все когда-то умрем. Но сейчас у человека есть проблема, и ею кто-то должен заниматься. Например, я!

Врачи отделения абдоминальной хирургии краевого онкодиспансера Фото: Юлия КОРЧАГИНА
Не хочу жить
— Что самое сложное в вашей работе?
— Наши операции бывают калечащими. Врачи же не боги, и иногда бывают ситуации, в которых наложение кишечной стомы – единственный выход для пациента (стома — это искусственное отверстие в отделе кишечника с выходом через брюшную стенку для вывода содержимого, — прим. ред.). В 90-е годы это была просто катастрофа. Тогда же ничего не было в помощь пациентам, никаких средств! Каждый выходил из ситуации как мог: вместо калоприемников приспосабливали мешочки разные, баночки из-под майонеза. Многие просто жить не хотели…
Наши операции судьбоносные. Мы иногда буквально «выбиваем» пациентов из социума, из семьи. У меня была бабушка, 70 лет, она умоляла зашить ей стому. Говорит «не могу так жить, дед стал через огород к Аньке ходить! Пусть будет, как будет, только зашейте!»
Валерий Карпов, стаж работы в диспансере 8 лет:
— Самое тяжелое в нашей работе — беседы с пациентами и их родственниками. Далеко не всем мы можем сказать: «Ну, брат, живи еще сто лет!» Даже умом понимая, что все резервы уже исчерпаны, человек эмоционально не может смириться с тем, что это конец. Особенно сложно с молодыми, у них вся жизнь впереди. Как объяснить, что мы не можем помочь?! Как озвучить это родственникам: мужьям, женам, матерям?!
— У нас очень тяжелые пациенты, требующие повышенного внимания и ухода, вымотанные болезнью, неудобствами, которые она причиняет. Но при этом никто — ни заведующий, ни врачи, ни тем более медсестры – даже голоса не повышает на больных. Я всегда говорю девочкам: «Если тебе неприятно, если не можешь сдерживать свои эмоции, иди работать в библиотеку — книги молчат!»Галина Жданович, старшая медицинская сестра, стаж работы в отделении 12 лет:
Вообще, на нашей работе, как через «очки правды», обнажаются истинные взаимоотношения людей. Вот бабушку уложили – зачем? Видно же — «уходящая». Да просто не нужна она родственникам, никто не хочет ухаживать за ней… Таких вот «чужих родных» очень много. А бывает сын о матери или муж о жене так заботится, что по-хорошему позавидуешь их искренней любви. А ведь у нас тут своя «специфика» — калоприемники, запахи и все такое…
Лучше поздно, чем никогда
— Вспомните случаи из вашей практики, которые вам запомнились особенно.
Александр Шулбаев, стаж работы в отделении 2 года:
— Мне врезалась в память молодая женщина, 40 «с хвостиком». Рак прямой кишки с тотальными метастазами в печень. Мы сделали все, что можно было сделать в этой ситуации, но через 3 дня она умерла. Пятеро детей осталось…
Вячеслав Порунов:
— А я хочу рассказать другую историю. Историю о том, как человек свою болезнь сделал примером, возможно, спасшим чью-то жизнь.
Около 15 лет назад был у меня пациент: глава администрации одного из районов Алтайского края, молодой еще мужчина, ему не было и 50 лет. Сказать, что он был физически крепким, значит, ничего не сказать. Это был просто богатырь! Глядя на него, невозможно было поверить, что у него рак прямой кишки IV стадии, а во время операции выяснилось, что еще и с множественными метастазами в печень. Опухоль удалять не стали – она была огромна и буквально «вколочена» в крестец. Вся операция свелась к наложению стомы.
При выписке мы с ним обо всем откровенно поговорили, он спросил, сколько ему осталось. При таких ситуациях даже год-полтора считались весьма оптимистичными прогнозами…
Спустя несколько лет после того, как его не стало, я случайно узнал от другого пациента, что вернувшись в свой район, он развернул обширную профилактическую работу. В районную газету написал статью о себе: честно и подробно рассказал о том, как болел, какие были симптомы, о стоме — обо всем. Используя административный ресурс, обеспечил местную больницу колоноскопом, эндоскопом, аппаратом УЗИ .
Меня поразило, что он не замкнулся в себе, мол: «Я умру и мне плевать, что будет с вами со всеми». И пусть к осмыслению важных моментов его подвел трагический случай, но он нашел в себе силы призвать своих соотечественников заниматься своим здоровьем, беречь и любить себя! Это достойно уважения.
Оптимизм профессии
— Что изменилось в лечении опухолей кишечника за четверть века?
Анатолий Белоножка:
— Когда я пришел в абдоминальную хирургию в 1994 году, отделением заведовала Надежда Сергеевна Братышева. Она была легендой диспансера! Этой женщине принадлежали первые шаги в хирургии кишечника на Алтае . Она просто взяла и сдвинула эту глыбу с мертвой точки.
Объемные операции с каждым годом становились все более «изящными» и технически выверенными. Сейчас можно без преувеличения сказать, что больных с колоректальным раком в нашем диспансере мы лечим на уровне не только Москвы , но и ведущих онкологических клиник зарубежья. Это случилось во многом благодаря участию в международных конгрессах по онкологии и колоректальному раку.

Врачи отделения абдоминальной хирургии краевого онкодиспансера Фото: Юлия КОРЧАГИНА
Мы стали использовать гармонический скальпель и свели кровопотери до минимума. Применяем более надежные импортные сшивающие аппараты, что крайне важно для хирургии прямой кишки. Научились проводить малоинвазивные эндоскопические операции, выполнять пластику кишечника. Внедрили в практику технологию сохранения и восстановления естественной функции кишок, признанную колопроктологами всего мира как бесспорный эталон. В лечении наших пациентов мы активно используем предоперационную химиолучевую терапию, послеоперационную лекарственную терапию, в том числе современными таргетными препаратами.
Валерий Карпов:
— Очень помогает Интернет, врачам стала доступна «живая хирургия». В любой момент ты можешь посмотреть нужную тебе операцию, пересмотреть видео в нужном месте какое угодно количество раз. Раньше, если хирург-наставник не владел какой-то методикой, то все – круг замкнулся, ты вместе с ним топчешься на месте. Сейчас возможностей для обучения молодых специалистов масса.
Вячеслав Порунов:
— Наши пациенты стали дольше и качественнее жить. Это добавило нам оптимизма. Сейчас стома уже не воспринимается как трагедия, потому что появились очень хорошие калоприемники и средства ухода – от защитных кремов до нейтрализаторов запаха. И все это доступно онкологическим пациентам, которые при оформлении инвалидности могут получать эти средства бесплатно.
О науке и рукоделии
— Ваша работа больше наука или искусство?
Валерий Карпов:
— Примерно 70 на 30, в пользу науки. Для онкологической хирургии вопрос эстетики не первоочередной. Мы все по-разному оперируем, у каждого хирурга свой «почерк», но не шов определяет основную задачу. Если соблюдаешь определенные правила, твои пациенты живут дольше.
Хотя, с другой стороны, если операция выполнена эстетично, она почти всегда проходит без осложнений. А если осталось ощущение, что вроде бы все по правилам сделал, но как-то шероховато получилось, — в таких ситуациях часто осложнения и бывают. Кто-то из японских хирургов говорил, что работать хирургическим инструментом нужно, как художник кистью. В этом есть доля истины.
— Вы часто о своей работе говорите «рукоделие» — мы как-то привыкли, что это больше женское слово.
— И совершенно напрасно. Что принято называть рукоделием? Вышивку, вязание, кружево, оригами и прочее. То есть тонкую работу, что-то очень аккуратное, эстетичное, требующее точности и терпения. А разве это не про работу хирурга?
— Дайте профессиональный совет: как жить, чтобы избежать рака кишечника?

Врачи отделения абдоминальной хирургии краевого онкодиспансера Фото: Юлия КОРЧАГИНА
Вячеслав Порунов:
— Нет такого совета. Если раку быть, он будет. Это та область, которая нам, к сожалению, пока не подвластна. Самое главное: не надо самим ставить себе диагнозы и назначать лечение. Если появились любые симптомы, которые выбиваются из вашей привычной картины мира, идите к врачу!
— Но многие стесняются, потому и тянут до последнего.
— Но что ж делать, если болезнь завелась не в глазе, не в ухе, а именно ТАМ?! Вовремя диагностированная болезнь – это огромный шанс на благополучный исход и долгую безрецидивную жизнь.
Галина Жданович:
— За время лечения мы становимся с пациентами почти как родственники – столько всего бывает пересказано и переслушано. Я заметила, что у всех наших больных была какая-то серьезная эмоциональная встряска, которая перевернула их жизнь: развод, смерть близкого человека, несчастная любовь, предательство.
Для меня среди причин возникновения рака главная – стресс и душевная боль. Нам нужно учиться жить в ладу с собой и миром.
И ни разу я не слышала про чудесное исцеление. Я не верю в это, но я верю врачам. Я вижу, как они работают. Доверяйте им! Не надо сваливать всю ответственность за свою болезнь на докторов. Активное участие и правильный настрой – залог наилучшего результата.
Кстати
25 лет назад колоректальный рак в Алтайском крае не входил даже в ТОП-10 злокачественных опухолей. Всего за четверть века он «переместился» на 5-6 место. Впрочем, это общемировая тенденция. Благодаря нерациональному питанию, увлечению полуфабрикатами и рафинированными продуктами, малоподвижному образу жизни и стрессам, рак кишечника через несколько лет может войти и в тройку лидеров.
Рак кишечника
Рак кишечника — заболевание, при котором злокачественная опухоль, как правило, образуется в стенках толстого кишечника или прямой кишки. Рак кишечника — один из самых распространенных видов онкологических заболеваний, он успешно лечится, но для этого требуется его выявление на ранних стадиях. Основная опасность при диагностировании рака кишечника заключается в том, что симптомы часто похожи на обычные проблемы пищеварительной системы. А серьезные проблемы, указывающие на рак, появляются только на последних этапах, когда вероятность полного выздоровления сильно снижается.
Статистика заболеваемости раком кишечника в России
- По данным Министерства здравоохранения России, заболеваемость раком прямой кишки выросла с 12,5 человек на 100 000 человек населения в 1998 году до 21,1 человек в 2018 году.
- Количество летальных исходов при выявлении рака в России снизилось с 35,8 % в 1998 году до 21,6 % в 2018 году.
- По данным Всемирной организации здравоохранения, рак толстой и прямой кишки находится на втором месте по заболеваемости среди женщин и на третьем среди мужчин.
- Среди основных факторов заболеваемости среди мужчин, больных раком, 58,5 % употребляют табачную продукцию, 23,9 % — алкоголь, 21,3 % страдают ожирением. Среди женщин большая доля приходится на ожирение (30,4 %) и употребление табачных изделий (24,6 %).
- На ранних стадиях обнаружения рака кишечника полное излечение достигается в 97–99 % случаев.

Кто попадает в группу риска заболевания раком кишечника?
На развитие рака кишечника влияют различные факторы:
- Генетическая предрасположенность. Высокий риск развития рака кишечника у тех, чьи родственники им болели. Достаточно одного случая рака в семье, чтобы считать всех ее членов в группе потенциального риска.
- Наличие других опухолей или воспалительных процессов. Болезнь Крона, аденомы, колит и другие предраковые состояния могут в дальнейшем привести к более серьезным злокачественным образованиям.
- Рацион. Перенасыщенная белками и жирами диета с отсутствием растительных волокон может привести к застою процессов в кишечнике и, как следствие, раку.
- Алкоголизм и курение. Предрасполагает не только к раку желудка и легких, но и кишечника.
- Возраст. В последние годы возраст пациентов с раком кишечника уменьшается, но основную часть пока в группе риска составляют люди от 50 лет.
Как быстро прогрессирует рак кишечника?
Развитие рака кишечника может проходить незаметно. Это связано с тем, что явная симптоматика заболевания выявляется только на поздних стадиях, тогда как на начальных этапах симптомы можно не заметить или принять за проявление других, менее опасных заболеваний. Процесс возникновения рака кишечника начинается с роста дисплазии или с патологического роста клеток и возникновения полипов. В большинстве случаев полипы доброкачественные, но с течением времени под воздействием неблагоприятных факторов (окружающей среды, генетики, рациона) они могут модифицироваться в злокачественную опухоль. Процесс развития таких раковых клеток может растягиваться на десятилетия. За 5 лет появившийся полип может вырасти до размера в 1 см. В следующие 5–10 лет клетки могут сформироваться в злокачественную опухоль. При этом выраженные симптомы могут проявиться только еще через 5–10 лет.
Стадии рака кишечника
Для эффективного лечения рак кишечника необходимо выявлять на ранних стадиях. Чем дольше заболевание остается необнаруженным, тем меньше вероятность полного выздоровления. Градация рака кишечника включает в себя 4 основные стадии:
- I стадия. Проникновение опухоли ограничено слизистой и подслизистой оболочкой кишки.
- II стадия. Опухоль занимает менее половины просвета кишки и проникает за пределы слизистой, но не отражается на близлежащих лимфоузлах.
- III стадия. Опухоль распространяется по всей стенке кишки, может прорастать, но лимфоузлы не поражены.
- IV стадия. Раковые клетки дали новые очаги, распространившись на другие органы. Регионарные лимфатические узлы поражены.
Первые стадии онкологии кишечника
Первые этапы для пациента проходят незаметно, поэтому при обнаружении незначительных симптомов следует обратиться к врачу для предупреждения развития более серьезных проблем. Среди частых симптомов могут возникать:
- Потеря аппетита и резкое изменение веса. Без связки с другими симптомами потеря аппетита необязательно будет указывать на раковую опухоль, но обратить внимание следует.
- Боль в кишечнике. Основной симптом, при возникновении которого следует задуматься о прохождении диагностики.
- Повышение температуры, головокружение.
- Высокая утомляемость и слабость.
Наличие отдельно взятых симптомов — еще не повод бить тревогу, но если они проявляются в связке, то важно не упустить момент и вовремя принять соответствующие меры.
Третья и четвертая стадии рака кишечника
На поздних стадиях состояние ухудшается, к перечисленным симптомам добавляются более явные и болезненные. Поздние стадии рака кишечника сопровождаются:
- Расстройством стула. Так как основные процессы развития опухоли происходят в кишечнике, то это отражается на характере стула: в каловых массах может появляться кровь, часто чередуются запоры и диарея.
- Спазмами и непроходимостью в кишечнике. На начальных этапах на проблемы с кишечником указывают частые боли, в поздний период это состояние ухудшается.
- Тошнотой, рвотой. Поздние стадии рака кишечника сопровождаются закупоркой кишечника, что приводит к накоплению в нем токсинов, вызывающих рвоту.
- Понижением давления и анемией. Опухоль может вызывать кровотечения, и пациент в течение долгих месяцев будет терять кровь.

Современные методы диагностики рака кишечника
Чтобы выявить возникновение онкологического заболевания, а также как быстро прогрессирует рак кишечника, на какой он находится стадии, и по результатам принять соответствующие меры, проводится диагностика рака кишечника. Существуют простые методы определения, не требующие сложного и дорогостоящего оборудования, а также более сложные, предоставляющие точные данные об исследуемой опухоли. Эти методы могут применяться поэтапно, в зависимости от результатов исследования на наличие опухоли. Если при помощи простых лабораторных анализов развитие опухоли было подтверждено, к анализу подключаются более сложные инструменты для установления ее характеристик: стадии, размера, локализации.
Диагностика рака на доклинических стадиях производится при помощи пальцевого обследования (пальпация), гемоккультного теста и эндоскопических методов. Больше половины случаев рака выявляются при профессиональной пальпации. Гемоккультный тест представляет собой исследование кала на скрытые кровотечения, возникающие в процессе развития рака кишечника. При первичном подозрении на раковые процессы в основном применяются эти методы предупреждения, так как они простые и недорогостоящие.
Колоноскопия
Колоноскопия — более точный метод предупреждения и выявления рака кишечника. Это эндоскопическое обследование, при котором внутрь кишечника вводится специальный зонд с видеокамерой. Такое обследование позволяет детально изучить все отделы кишечника и выявить воспалительные процессы. Его рекомендуется проходить в первую очередь тем, кто находится в группе риска заболевания раком, потому что широта его использования ограничивается высокой ценой оборудования.
Дополнительные методы выявления рака кишечника
К дополнительным методам относят ультразвуковое исследование (УЗИ), рентгенологическое исследование (ирригоскопия), магнитно-резонансную (МРТ) и компьютерную томограммы. Они позволяют точнее определить характеристики возникшей опухоли (ее размер, протяженность, форму роста) и используются в комплексе с другими методами.
Рекомендации по предупреждению рака кишечника
Чтобы выявлять рак кишечника на ранних стадиях, необходимо своевременно проходить диагностику. Для тех, кто попадает в группы с повышенным риском возникновения заболевания, нужно делать следующие процедуры с частотой один раз в год: гемоккультный тест, фиброколоноскопия. Лицам старше 50 лет, но без других факторов риска и жалоб следует проходить гемоккультный тест один раз в год, один раз в 5–10 лет — фиброколоноскопию и рентгенографию толстой кишки. После лечения обследование рекомендуется осуществлять в течение 5 лет с частотой: первые 2 года проверка каждые 3–4 месяца, затем — раз в полгода, в последний год — один раз.
Лечение рака кишечника
В зависимости от стадии рака кишечника, характера опухоли и ее распространения определяются методы лечения. Все прошедшие лечение в дальнейшем наблюдаются в онкологических центрах, чтобы своевременно выявлять отклонения в процессе выздоровления и снизить возможность повторного проявления заболевания.
- Хирургическое лечение. Применяется на всех стадиях рака, при разных степенях его развития могут практиковаться локальная эксцизия (удаление на ранней стадии ракового полипа); резекция (при большой опухоли производится удаление пораженной части кишечника); резекция и колостомия (удаляется очаг рака, а для временного вывода испражнений оставляют искусственное отверстие).
- Химио-, лучевая и биологическая терапия. Как правило, применяются в комплексе в пред- и послеоперационный периоды. Эти методы повышают уровень выживаемости пациентов и снижают риск повторного образования злокачественных опухолей.
Профилактика заболевания раком кишечника
Для снижения риска рака кишечника следует избегать попадания в группы, предрасположенные к заболеванию. Если с генетическими особенностями сделать ничего не получится, то привычки, диктуемые образом жизни, можно корректировать:
- Ограничение употребления алкогольных напитков и отказ от курения.
- Регулирование калорийности питания, снижение избыточного употребления белков и животных жиров.
- Насыщение организма витаминами.
- Профилактика воспалительных заболеваний. Не вылеченные полностью воспалительные процессы в кишечнике могут с течением времени развиваться в злокачественные клетки.
- Профилактика запоров. Включает в себя соблюдение правильного режима питания, насыщенного растительными волокнами, достаточное поступление жидкости в организм, регулярные физические нагрузки.
Чем быстрее вы выявите рак кишечника, тем легче и успешнее вы сможете с ним бороться. Поэтому не пропускайте возникающие симптомы и обращайтесь за помощью к специалистам. Пройдите обследование и получите исчерпывающую информацию.