Артериальная гипертензия (гипертония) — симптомы и лечение
Что такое артериальная гипертензия (гипертония)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 25 лет.
Над статьей доктора Зафираки Виталия Константиновича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

О каких показателях тонометра приходится говорить?
В медицинской практике выделяют четыре основных формы изолированной гипертензии, в зависимости от показателей АД:
- Пограничную, с показателем систолического давления до 150 мм ртутного столба.
- Первую степень: до 160.
- вторую: до 180.
- И третью, свыше 180 мм рт. ст.
При этом диастолический уровень остается в норме или понижается до уровня 80 и менее того.
Таблица 2. Факторы риска сердечно-сосудистых заболеваний
- Возраст*
- Пол*
- Повышенный уровень систолического давления
- Повышенный уровень диастолического давления
- Курение
- Повышенное содержание в плазме крови общего холестерина и холестерина липопротеидов низкой плотности
- Снижение содержания в плазме крови холестерина липопротеидов высокой плотности
- Гипертрофия левого желудочка
- Перенесенные сердечно-сосудистые заболевания*
- Перенесенные цереброваскулярные заболевания*
- Сахарный диабет
- Почечные заболевания
- Микроальбуминурия
- Ожирение
- Сидячий образ жизни * — немодифицируемые факторы риска
Отказ от курения. Следует настойчиво рекомендовать бросить курить в каждой беседе с больным. Необходимо подчеркивать, что люди, продолжающие курить, сохраняют повышенный риск развития ИБС даже после того, как артериальное давление нормализовалось.
Снижение веса. Особое значение имеет избыточное отложение жира в области живота, которое выраженно коррелирует с нарушением липидного обмена и инсулинонезависимым сахарным диабетом. Снижение веса приводит не только к уменьшению АД, но и оказывает благоприятное влияние на липидный профиль и резистентность тканей к инсулину. Американские эксперты рекомендуют низкокалорийную диету с низким содержанием жиров и холестерина (1200 ккал). На основании суммарного анализа многих исследований установлено, что потеря 5 лишних килограммов приводит к снижению систолического АД на 5,4 мм рт. ст., а диастолического АД — на 2,4 мм рт. ст.
Увеличение физической активности. Анализ многих исследований показывает, что регулярные физические тренировки снижают систолическое и диастолическое АД в среднем на 5-10 мм рт. ст. Динамические изотонические нагрузки, например ходьба, более эффективны, чем статические нагрузки типа упражнений со штангой. Мягкие нагрузки, такие как быстрая ходьба в течение 30-60 мин три — пять раз в неделю, более физиологичны, чем интенсивные нагрузки (бег). Физическая активность помогает также сбросить лишний вес и улучшить функциональное состояние организма. Эпидемиологические исследования свидетельствуют о том, что в группе физически активных лиц уменьшается не только смертность от сердечно-сосудистых заболеваний, но и общая смертность. Таким образом, регулярные физические нагрузки должны стать неотъемлемой частью профилактики осложнений у лиц с МАГ.
| Лечебно-профилактические мероприятия в отношении больных с мягкой артериальной гипертонией — это длительный процесс, направленный не только на снижение уровня АД, но в основном на предупреждение осложнений. Поэтому необходимо контролировать как АГ, так и другие факторы риска и сопутствующие заболевания |
Немедикаментозная коррекция указанных факторов риска наряду с ограничением потребления соли (не более 6 г в сутки) и снижением потребления алкоголя должны стать аксиомой для всех больных МАГ независимо от того, будут им назначены гипотензивные препараты или нет. Более того, медикаментозная профилактика осложнений АГ может быть успешной только тогда, когда она проводится в сочетании с немедикаментозной [3, 4]. Было показано также, что немедикаментозные методы — снижение массы тела, увеличение потребление калия и ограничение потребления поваренной соли — позволяют контролировать АД при более низких дозах гипотензивных препаратов [5, 6]. При этом побочные эффекты препарата были выражены меньше, а качество жизни пациентов улучшалось, когда медикаментозное лечение сочеталось с немедикаментозным [7]. Кроме того, при длительном лечении лиц с МАГ врач должен учитывать сопутствующие заболевания, которые значительно повышают риск осложнений, например сахарный диабет и почечные заболевания.
Таким образом, главным при определении тактики ведения лиц с МАГ является вопрос, кому назначать медикаментозные препараты. Для ответа на него необходимо обратиться к рекомендациям ВОЗ и Международного общества по изучению гипертонии [8]. Если исходный уровень систолического АД находится в пределах 140-180 мм рт. ст. и/или диастолического АД — в пределах 90-105 мм рт. ст., то прежде чем будет поставлен диагноз МАГ и определен план лечебно-профилактических мероприятий, необходимо по крайней мере дважды в течение четырех недель повторно измерить АД (рис. 1).
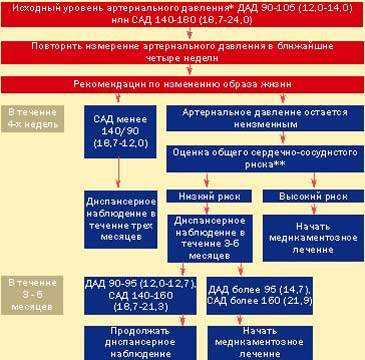 |
| Рисунок 1 |
Это очень важно, поскольку как систолическое, так и диастолическое АД подвержены естественным колебаниям. Если у пациента в течение четырех последующих недель систолическое АД опускается ниже 140 мм рт. ст. и/или диастолическое АД — ниже 90 мм рт. ст., то необходимо отслеживать АД каждые три месяца в течение года. Если же в ближайшие четыре недели систолическое и/или диастолическое АД сохраняется на прежнем уровне, а общий риск развития сердечно-сосудистых заболеваний высок, то необходимо начать медикаментозное лечение. Высокий общий риск определяется прежде всего наличием поражения органов-”мишеней”: гипертрофией левого желудочка, изменением артерий глазного дна, нарушением функций почек (уровень креатинина в плазме крови 1,2-2,0 мг/дл, наличие белка в моче). Кроме того, высокий риск определяется перенесенной ИБС, инсультом мозга, наследственной отягощенностью по АГ. Если указанные заболевания и обстоятельства, несомненно, определяют назначение гипотензивных препаратов, то для таких факторов, как уровень общего холестерина, возраст, курение, существуют рекомендованные тремя европейскими обществами (кардиологии, изучения атеросклероза и изучения гипертонии) количественные критерии [9]. Авторы рекомендуют назначать гипотензивные препараты пациентам, у которых абсолютный риск развития ИБС в течение 10 лет превышает 20% (рис. 2). Например, в возрасте 40 лет такая степень риска отмечается у курящих с уровнем систолического АД 180 мм рт. ст. и содержанием общего холестерина в плазме крови 300 мг/дл, а в возрасте 50 лет уже у некурящих и таком же уровне холестерина при систолическом АД, равном 160 мм рт. ст. При невысоком риске (менее 20%) и отсутствии органных поражений рекомендуется проводить немедикаментозное лечение и отслеживать артериальное давление в последующие три — шесть месяцев. Если спустя шесть месяцев уровень систолического АД сохраняется в пределах 140-160 мм рт. ст. и/или уровень диастолического АД — в пределах 90-95 мм рт. ст., то следует продолжать немедикаментозное вмешательство и мониторирование АД. Однако если в течение указанного периода систолическое АД держится на уровне 160 мм рт. ст. и выше, а диастолическое АД — на уровне 95 мм рт. ст. и выше, необходимо начать
| Успех в профилактике осложнений АГ определяется сочетанным медикаментозным и немедикаментозным лечением больных с мягкой артериальной гипертонией , а также адекватным сотрудничеством между больным и врачом |
медикаментозное лечение. Таким образом, основными моментами, определяющими тактику ведения лиц с МАГ, являются: подтверждение устойчивости повышения АД, оценка общего сердечно-сосудистого риска и решение вопроса о медикаментозном лечении.
- Каким же препаратам должен отдавать предпочтение врач, если он решил лечить пациента с МАГ медикаментозно?
Прежде чем ответить на такой вопрос, необходимо учесть опыт длительных исследований, посвященных изучению эффективности медикаментозных препаратов в отношении профилактики осложнений АГ. Суммарный анализ 17 таких исследований, проведенный в различных странах мира в 80-х годах, свидетельствует о том, что эффективность медикаментозного лечения (в этих исследованиях использовались бета-блокаторы короткого действия и диуретики) проявилась только в отношении инсультов — их частота снизилась на 36%. Вместе с тем смертность от ИБС снизилась всего на 14% [10]. Поскольку ИБС является основным осложнением АГ, в целом эффективность медикаментозного лечения была признана недостаточной. Объяснение этого феномена сводится к трем главным причинам. Во-первых, применяемые в указанных исследованиях бета-блокаторы короткого действия и диуретики не обеспечивали стабильного снижения АД в течение суток и прежде всего в утренние и предутренние часы, когда у лиц с АГ наиболее часто развиваются инфаркты миокарда, инсульты и внезапная смерть. Во-вторых, указанные препараты при длительном применении вызывали ряд метаболических изменений — нарушение липидного обмена, снижение толерантности к глюкозе, снижение чувствительности тканей к инсулину, что могло нивелировать эффект снижения АД. И наконец, медикаментозная профилактика не сопровождалась немедикаментозной коррекцией факторов риска, о важности которой говорилось выше. Таким образом, в настоящее время предпочтение при длительном лечении МАГ необходимо отдавать тем препаратам или их лекарственным формам, которые обеспечивают стабильное снижение АД в течение суток и не вызывают метаболических нарушений. К числу таких препаратов необходимо отнести прежде всего пролонгированные формы антагонистов кальция и ингибиторов АПФ. В результате проведенного нами исследования у большинства больных с МАГ удалось адекватно контролировать уровень АД с помощью антагониста кальция исрадипина (торговое название “ломир”) и ингибитора АПФ вольсартана (торговое название “диован”). Оба препарата выпускаются фирмой Novartis Pharma (Швейцария). При этом указанные препараты, как большинство лекарств группы антагонистов кальция, не вызывают отрицательных метаболических эффектов. Из других антагонистов кальция длительного действия заслуживает внимания изоптин ретардная форма — 240 мг (фирма Knoll, Германия), альтиазем (ретардная форма дилтиазема, фирма Berlin-Chemie, Германия), амлодипин (торговое название “норваск”, фирма Pfiser, США). Из ингибиторов АПФ следует отметить препарат рамиприл (торговое название “тритаце”, фирма Hoehst, Германия). Этот препарат не только стабильно снижает АД в течение суток, но и вызывает обратное развитие гипертрофии миокарда даже в самых минимальных дозах (1,25 мг), недостаточных для снижения АД. Заслуживает внимания также новый препарат из группы симпатолитических средств центрального действия — моксонидин (торговое название “цинт” — фирмы Elli Lilly, США), который является агонистом имидазолиновых рецепторов, расположенных в вентролатеральной части рострального отдела ствола мозга. По данным нашего исследования, а также зарубежных коллег, этот препарат вызывает не только стабильное снижение АД в течение суток, но и увеличивает чувствительность тканей к инсулину.
Перечисленные выше гипотензивные препараты охватывают два класса из пяти, используемых в настоящее время для лечения АГ. Чтобы окончательно решить вопрос, насколько они эффективнее других классов гипотензивных препаратов, необходимы длительные исследования в плане эффективности снижения осложнений АГ. Пока что такие исследования проводились только в отношении бета-блокаторов и диуретиков, о чем говорилось выше. Более того, при определенных ситуациях, когда, к примеру, АГ сочетается с ИБС, нарушением ритма или сердечной недостаточностью, невозможно отказаться от применения диуретиков и бета-блокаторов, поскольку именно эти препараты улучшают выживаемость у данной категории больных с АГ. В целом же при выборе первоначального препарата для лечения АГ необходимо руководствоваться как наличием метаболических нарушений, так и сопутствующих заболеваний и осложнений (табл. 3). Если при лечении АГ у конкретного больного какой-либо из пяти основных групп оказался неэффективным, его следует заменить другим препаратом. Если же монотерапия оказывается недостаточно эффективна, то лучше добавить небольшие дозы другого препарата, чем увеличить дозу первоначального. Учитывая различный механизм действия гипотензивных препаратов, шанс на подавление патофизиологических факторов, препятствующих снижению АД, возрастает. Кроме того, комбинированная терапия позволяет также снизить побочные явления из-за использования малых доз препаратов.
Виды гипертонии
Артериальную гипертензию могут провоцировать разные факторы, на основании чего выделяют:
- первичную или эссенциальную артериальную гипертензию, причины возникновения которой не удается определить в виду отсутствия других выраженных нарушений (диагностируется в 90% случаев);
- вторичную или симптоматическую, являющуюся следствием возникновения определенного заболевания, одним из признаков которого является повышенное артериальное давление.
Вторичная артериальная гипертензия может быть следствием различных заболеваний, общее число которых превышает 50. Она отличается упорным течением и стойкостью к гипотензивным препаратам. Поэтому нередко заболевание приводит к возникновению существенных изменений в сердце, почках, сетчатке глаза, головном мозге и других органах, называемых органами-мишенями. На основании того, что послужило причиной развития гипертонии, выделяют следующие ее типы:
- эндокринная – вызывается патологиями надпочечников, щитовидной железы, гипофиза или гормональными изменениями (климакс, беременность, феохромоцитома);
- почечная – становится следствием огромного количества заболеваний почек, включая хронический пиелонефрит, амилоидоз, поликистоз, сосудистые нарушения почек, нефроптоз и врожденные аномалии;
- нейрогенная – провоцируется черепно-мозговыми травмами, опухолями головного мозга, инсультом, полиневропатиями, а также менингитом или энцефалитом;
- медикаментозная – выступает последствием приема кортикостероидов, оральных контрацептивов, индометацина, левотироксина, а также средств, содержащих соли тяжелых металлов;
- гемодинамическая – возникает на фоне атеросклероза, тромбоза, тромбоэмболии, недостаточности аортальных клапанов и других сосудистых нарушений.
Заподозрить наличие симптоматической АГ можно при:
- стойком повышении АД у лиц моложе 20-ти лет или старше 60-ти лет;
- злокачественном течении, что сопровождается очень быстрым ухудшением состояния больного;
- диагностировании симпатоадреналовых кризов;
- маловыраженных результатах при применении гипотензивной терапии;
- повышенном диастолическом (нижнем) давлении;
- присутствии заболеваний других органов.
Важным фактором, который влияет на подбор лечения гипертонии, является уровень артериального давления. В случаях, когда систолическое периодически поднимается до 140–149 мм рт. ст., а диастолическое до 90 мм рт. ст. с последующим понижением до нормальных показателей, говорят о пограничной форме заболевания. Но при повышении только показателей верхнего давления и нормальном нижнем говорят о систолической изолированной форме гипертонии.
У разных больных артериальная гипертензия может протекать по-разному. Поэтому в зависимости от характера ее течения выделяют следующие типы:
- транзиторная – АД поднимается только иногда на несколько часов или даже дней, но нормализуется самостоятельно без применения лекарственных средств;
- лабильная – считается начальной стадией развития гипертонии и сопровождается незначительными изменениями АД с последующей самостоятельной нормализацией;
- стабильная – кровяное давление стабильно повышено, что требует назначения гипотензивной терапии;
- кризовая – с определенной периодичностью у больного случаются гипертонические кризы.
Гипертонический криз – неотложное состояние, при котором наблюдается резкий скачок уровня давления в артериях до критических значений, что приводит к нарушению кровоснабжения во всех без исключения внутренних органах и при отсутствии своевременного вмешательства может привести к смерти.

Различают доброкачественную и злокачественную гипертензию. В первом случае АД изменяется постепенно, а изменения в органах-мишенях нарастают медленно. Во втором случае АД поднимается резко, заболевание и изменения во внутренних органах быстро прогрессируют, возникают осложнения, что в итоге может привести к смерти больного.
Внутричерепная гипертензия
Часто головная боль может быть вызвана простудой, недосыпанием, переутомлением. Появляется она вследствие повышенного внутричерепного давления. Если головные боли приобретают постоянный выраженный характер – это сигнал для обращения в Юсуповскую больницу.
Доброкачественная внутричерепная гипертензия – это повышение давления внутри черепной коробки, не связанное с протеканием в организме какого-либо патологического процесса. Головные боли появляются из-за приема определенных медикаментов или вследствие ожирения.
Внутричерепная гипертензия: симптомы у взрослых и детей
Синдром внутричерепной гипертензии проявляется по-разному, в зависимости от места расположения патологии, служащей причиной повышенного внутричерепного давления, а также от стадии заболевания и скорости его развития.
Умеренная внутричерепная гипертензия проявляется в виде:
- головных болей;
- головокружения;
- приступов тошноты и рвоты;
- помутнения сознания;
- судорог.
Признаки внутричерепной гипертензии по мере развития патологии нередко выражаются нарушением зрения. При сильно повышенном внутричерепном давлении может наблюдаться потеря сознания, нарушения слуха, речи, обоняния и пр.
Внутричерепная гипертензия: диагностика
Виды диагностики патологии заключаются в:
- измерении внутричерепного давления при помощи введения иглы в жидкостные полости черепа или спинномозговой канал с присоединенным к ней манометром.
- отслеживании степени кровенаполнения и расширения вен глазного яблока. Если у пациента красные глаза, то есть глазные вены обильно наполнены кровью и хорошо просматриваются, можно говорить о повышенном внутричерепном давлении;
- ультразвуковом исследовании сосудов головного мозга;
- магнитно-резонансной и компьютерной томографии: исследуется расширение жидкостных полостей головного мозга, а также степень разрежения краев желудочка;
- проведении энцефалограммы.
Внутричерепная гипертензия: лечение, препараты
Повышенное внутричерепное давление может приводить к снижению интеллектуальных способностей больного, нарушениям в нормальной работе внутренних органов. Поэтому данная патология требует незамедлительного начала лечения, направленного на снижение внутричерепного давления.
Лечение может проводиться только при правильной диагностике причин патологии. Например, если внутричерепная гипертензия возникла по причине развития опухоли или гематомы головного мозга, то требуется прибегнуть к оперативному вмешательству. Удаление гематомы или новообразования приводит к нормализации внутричерепного давления.
Неотложные состояния при артериальной гипертензии
Неотложные состояния при повышении АД (резкое ухудшение самочувствия: внезапная одышка вплоть до удушья, сильное головокружение, нарушения движения в конечностях или нарушения зрения) требуют оказания экстренной медицинской помощи и должны быть обязательно купированы специалистами, владеющими этими навыками.
Изолированное резкое повышение АД, без признаков неотложного состояния, чаще всего развивается на фоне перерыва или отказа от постоянной антигипертензивной терапии, снижения рекомендованной дозы препаратов, тревоги не требует госпитализации и нуждается в коррекции терапии лечащим врачом.
В заключении хочется отметить, что подбор антигипертензивных препаратов процесс очень сложный, чаще длительный, предполагающий большой объем специальных знании, требующий постоянного наблюдения , периодической коррекции и должен проводиться только врачом.
