Иерсиниоз (псевдотуберкулез)

Термин «иерсиниозы/иерсиниозная инфекция» объединяет два инфекционных заболевания — псевдотуберкулез и иерсиниоз, которые вызываются бактериями Enterobacteriaceae рода Yersinia: иерсиниоз — патогенными Y. Еnterocolitica, а псевдотуберкулез — Y. Pseudotuberculosis. Проявляются интоксикационно-воспалительным синдромом, поражением желудочно-кишечного тракта, печени, суставов, а при генерализованных и смешанных формах – полиорганными поражениями.
Присутствует склонность к хроническому течению. Из известных науке 11 видов иерсиний, три являются возбудителями заболеваний человека: кишечные патогены (Yersinia enterocolitica и Yersinia pseudotuberculosis) и Yersinia pestis (возбудитель чумы). Несмотря на то, что возбудители иерсиниоза и псевдотуберкулеза относятся к разным видам, у них много общего, в частности в плане диагностики и клинической картины. Важность и значимость иерсиниозов обусловлены их принадлежностью к так называемым эмерджентным (возвращающимся) инфекциям, одновременно с чумной инфекцией.
Опасность возникновения и непредсказуемость иерсиниозов требуют усиленного контроля, особенно в свете того, что эти возбудители признаны потенциальными агентами биотерроризма. Большую опасность представляет и потенциальная способность популяций патогенных иерсиний к реверсии вирулентных свойств, что обусловлено возможностью изменений в их геноме при попадании в определенные условия внешней среды. Установлено, что возбудитель чумы (Y. Pestis) может эволюционировать из возбудителя псевдотуберкулеза и оба патогена почти генетически идентичны.
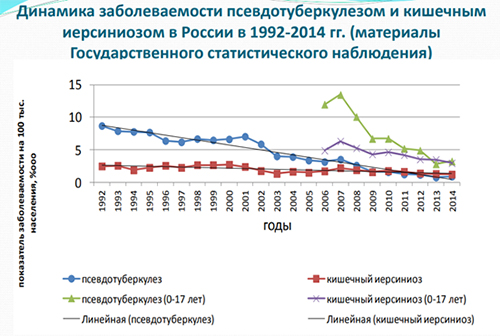
Уровень ежегодной официально регистрируемой заболеваемости иерсиниозами не высок (рис. выше) и фиксируется преимущественно в виде спорадической (2-15 случаев/100 тыс. населения), реже — вспышечной заболеваемости, однако, истинную ситуацию эти показатели не отражают, причиной чего является гиподиагностика инфекции, обусловленная полиморфизмом клинических проявлений, приводящая к постановке ошибочных диагнозов. В некоторых регионах РФ (Сибирский регион, Дальний Восток, Северо-Запад) показатели заболеваемости значительно выше и превосходят средние показатели по стране в 2-3 раза (9,75-24,45/100 тыс. населения).
Поражаются все возрастные группы, при этом, заболеваемость среди детей в 3-4 раза выше, чем у взрослых. Характерна зимне-весенняя сезонность.
Что это такое?
Иерсиниоз — острая антропозоонозная кишечная инфекция, сопровождающаяся токсико-аллергической реакцией, отличающаяся мультиочаговостью.
Возбудитель и его факторы патогенности (способности вызывать заболеваемость):
- Грамм отрицательная палочка (при окраске по грамму окаршивается в розовый цвет), цвет которой говорит о наличии капсулы;
- Также есть жгутики, которые обуславливают активное передвижение после внедрения в организм;
- Так же есть адгезин, связывющийся с коллагеном, в результате чего возникает артрит;
- Способность к синтезу сериновой протеазы, которая обеспечивает разрушение секреторного IgA слизистых и облегчает проникновение через защитный барьер, т.к именно IgA является линией первой защиты на слизистых оболочках (и не только кишечника).
- Как и у псевдотуберкулёза, у возбудителя кишечного иерсиниоза есть белки наружной мембраны, обеспечивающие проникновение через слизистую оболочку кишки неинвазивным путём (т.е без нарушения целостности кишечной стенки).
Два последних фактора объясняют беспрепятственное проникновение чрез слизистый барьер и далее в глублежащие ткани.
Симптомы псевдотуберкулеза
Инкубационный период заболевания составляет от 3 до 18 дней. Начало подострое — основной синдром появляется минимум через сутки, но не позднее 3 суток от начала болезни. Псевдотуберкулёз может протекать под маской множества заболеваний: острых кишечных инфекции другой этиологии, воспалительных заболеваниях кишечника неинфекционного характера, скарлатины, гепатита, что часто затрудняет постановку правильного диагноза.
В классическом варианте можно перечислить следующие синдромы:
- общая инфекционная интоксикация;
- терминальный илеит (воспаление конечного отдела тонкого кишечника);
- мезаденит (воспаление внутрибрюшных лимфоузлов);
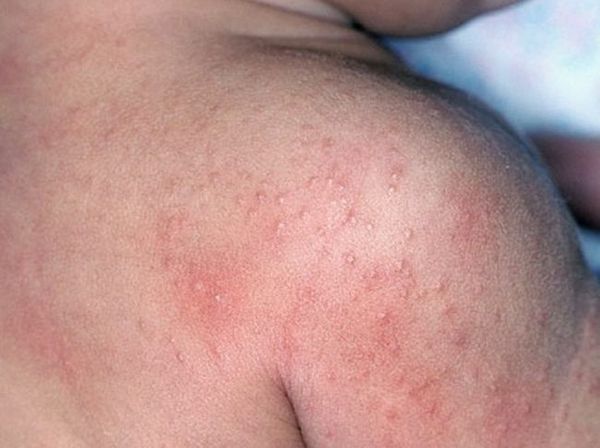
- мелкоточечная экзантема (скарлатиноподобная сыпь);
- увеличение печени и селезёнки;
- нарушения пигментного обмена (желтуха); (боли в суставах);
- поражение респираторного тракта (ринит, фарингит).
Больные ощущают озноб, головную боль, общее недомогание. Появляются боли в мышцах и суставах, нарастает бессонница. Температура тела достигает 38-40°С с постоянными значениями (колебания в течение суток не превышают 1°С на фоне отсутствия лечения). Характерна заторможенность. Возможно першение в горле, кашель и насморк. Постепенно появляются боли в животе (преимущественно в правой нижней части брюшной полости) области), тошнота, возможна рвота и диарея (в последнее время редкий признак). Присутствует тяжесть в правом подреберье, в некоторых случаях темнеет моча и светлеет кал, появляется сыпь на теле. Боли в суставах могут приобретать крайне выраженный характер вплоть до обездвиживания больного.
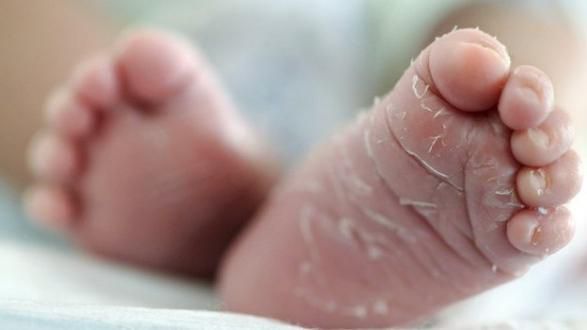
Кожа сухая и горячая на ощупь, присутствует одутловатость и гиперемия лица. Возможна ограниченное покраснение и отёчность лица, шеи, кистей и стоп, а в конце болезни на стопах и кистях появляется пластинчатое шелушение.
Возможны кровоизлияния в глазное яблоко и конъюнктиву век, покраснение слизистой оболочки ротоглотки (как при ОРЗ), иногда мелкие высыпания на слизистых оболочках ротоглотки). На 2-4 дни болезни появляется ярко-красная точечная сыпь повсеместной локализации, симметричная, на обычном фоне кожи, со сгущением в складках кожи. При высыпаниях наблюдается бледный носогубный треугольник (как при скарлатине).
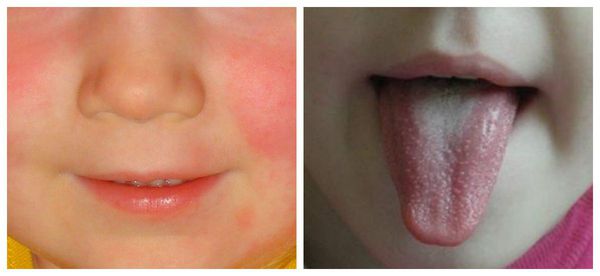
Язык покрыт в первые дни белым налётом, потом налёт сходит и язык приобретает ярко-малиновую окраску.
Со стороны органов желудочно-кишечного тракта нередко выявляется болезненность и урчание, увеличение печени и селезёнки и другие симптомы, по клинике заболевания полностью имитирующие острый аппендицит.
При затяжном и особенно при хроническом течении развиваются патологические токсико-аллергические реакции, происходит аутоиммунная перестройка иммунной системы человека, что выражается в периодических лихорадках, неярко выраженной интоксикации, высыпаниях, нарушениях зрения, миокардитах, воспалительных процессах в суставах.
Псевдотуберкулёз при беременности: течение болезни у беременных имеет более затяжной характер, чаще развиваются хронические формы. Повышается частота абортов и преждевременных родов. Специфического воздействия на плод не отмечено [1] [4] [5] [8] .
Осложнения
В редких случаях иерсиниоз вызывает осложнения:
- у детей 7-14 лет появляется узловатая эритема – сыпь в форме красных пятен или точек на руках и ногах. Она возникает через 3-20 дней после того, как проявились другие симптомы иерсиниоза. Проходит сама собой примерно через месяц;
- также примерно через 30 дней после заражения иерсинией у 7-14 летних детей может появиться боль в крупных суставах – плечевом, локтевом, тазобедренном, коленном, возникнуть реактивный полиартрит. Он вызван слишком бурной иммунной реакцией на проникновение инфекции. Заболевание проходит за 1-3 месяца.
В единичных случаях иерсиниоз приводит к тяжелому осложнению — бактериемии, то есть проникновению возбудителя инфекции из лимфоузлов в кровоток. В результате этого бактерии способны попасть в различные внутренние органы – печень, почки, селезенку, сердце и легкие. Это может привести к таким тяжелым патологиям, как воспаление легких, гломерулонефрит и миокардит – воспаление сердечной мышцы.
Бактериемия, как правило, появляется только у детей, которым еще нет трех месяцев. Также осложнение поражает ВИЧ- или онкобольных, других малышей с серьезными проблемами с иммунитетом.
Помимо бактериемии, зафиксированы единичные случаи развития тромбоза брыжейки. Это осложнение возникает лишь у детей, страдающих вышеназванными тяжелыми заболеваниями.

Диагностика иерсиниоза у детей основывается на данных осмотра, сбора анамнеза и анализов крови и кала
Обсуждение
На основании наших наблюдений применение низкочастотных УЗ-датчиков позволяет определять только часть пораженных при иерсинсозе лимфатических узлов [11]. Аналогичная картина наблюдается, по данным литературы, и при выявлении аденопатии другой природы [12]. Для выявления всех вовлеченных в патологический процесс, в том числе и не увеличенных (от 5 до 9 мм) абдоминальных лимфатических узлов, необходимо использовать датчики более высоких частот (5,0-7,5 МГц). В связи с этим для оценки состояния абдоминальных лимфатических узлов применение датчиков 3,5 МГц имеет только ограниченные возможности и позволяет выявлять измененные лимфатические узлы определенного размера и на фоне определенной степени структурных изменений. В ряде случаев даже при использовании нашей аппаратуры удавалось выявлять и оценивать такие эхопризнаки лимфатического узла, как форма, соотношение длинной и короткой осей, возможность дифференциации составных частей узла, дифференциация его сердцевины, оценка эхогенности структурных единиц. Эти эхографические критерии лежат в основе эхосемиотики, разработанной и применяемой при оценке поверхностно расположенных групп лимфатических узлов. Основным критерием доброкачественности является вытянутость, овальность формы узла с соотношением длинной и короткой осей более 1,7 — 2,0 [13], гиперэхогенность сердцевины и возможность дифференциации составных частей лимфатического узла [13, 14].
Мы обратили внимание на то, что при использовании традиционного ультразвукового исследования абдоминальным датчиком 3,5 МГц эхографическая картина аденопатии на фоне иерсиниоза не имеет отличий от изображения аденопатии другой природы. В тоже время с помощью высокочастотных датчиков при эндоскопическом варианте ультразвукового исследования на основании эхосемиотики возможно проведение дифференциальной диагностики не только в поверхностных группах лимфатических узлов, но и в группах так называемых глубокорасположенных абдоминальных и забрюшинных лимфатических узлов. Это, скорее всего, связано с недостаточным разрешением применяемых датчиков. С учетом ограниченного количества наблюдений и несовершенства использованной аппаратуры для подтверждения или опровержения данной гипотезы необходим дальнейший анализ эхографической картины аденопатии. Бесспорно то, что при использовании аппаратуры старого поколения и низкочастотных датчиков невозможно детально оценить эхоанатомию абдоминальных лимфатических узлов, что делает проведение дифференциальной диагностики между аденопатиями, равно как и полноценную оценку состояния кишечной стенки, практически невозможной. Остается решить вопрос о способе повышения разрешения эхооценки при эхографии абдоминальных групп лимфатических узлов: либо использовать высокочастотные датчики непосредственно в момент операции на так называемых «живых» узлах либо развивать эндоскопическую методику ультразвукового исследования, при которой высокочастотный датчик в большей степени приближен к поверхности лимфатического узла.
Когда фекальный кальпротектин повышается?
Итак, мы уже разобрали, что ФК используется как маркер кишечного воспаления. Очень важно понимать, какие состояния могут привести к его повышению, и всегда ли это болезнь.
Начнем с того, что, кальпротектин может выявляться в кале и у абсолютно здоровых лиц. Клетки, содержащие кальпротектин в своей цитоплазме, закономерно отмирают, и небольшое количество этого белка попадает в кал. В таких случаях ФК находится в пределах референсных значений (так называют лабораторные нормы). Если же значения этого показателя превышают норму, то это требует дополнительной оценки.
Так, ФК может быть повышен при острой бактериальной (реже вирусной) кишечной инфекции. Иногда он выше нормы при целиакии, остром аппендиците, приеме нестероидных противовоспалительных препаратов и ингибиторов протонной помпы. Незначительное повышение может наблюдаться даже при эрозивно-язвенном поражении желудка и пищевода.
Наконец, существует еще одна группа болезней, ради которых ФК и был внедрен в клиническую практику: воспалительные заболевания кишечника (ВЗК). К ВЗК относятся болезнь Крона (БК) и язвенный колит (ЯК). Дело было примерно так: требовалось найти достоверный маркер, который позволил бы врачу быстро и с высокой точностью отличить воспалительный процесс в кишке от невоспалительного. Почему это актуально?
Например, потому, что синдром раздраженного кишечника (СРК) своими клиническими проявлениями (боль в животе и нарушения стула) очень похож на БК. При этом СРК страдает каждый 15 человек из 100 жителей Земли, а БК встречается намного реже. Как различить эти заболевания на первом этапе диагностики? Всем делать колоноскопию? Денег не напасешься: стоимость одной колоноскопии с анестезией и биопсией в Европе достигает 1500 евро.
В ходе исследований выяснилось, что при значениях ФК ниже 50 мкг/г вероятность наличия активного ВЗК составляет менее 1%. В клинической практике я вижу примерно те же цифры ― редкий пациент с обострением ЯК или БК имеет нормальный уровень ФК. То есть, если значения кальпротектина в норме, нет симптомов тревоги (лихорадка, кровь в стуле и т.д.), вероятнее всего симптомы пациента не обусловлены ВЗК.
А какие же значения позволят с наибольшей достоверностью отличить ВЗК от функциональных заболеваний кишечника? Тут начинаются сложности. За последние десять лет проведено много исследований, целью которых было определение пограничных значений ФК, выше которых вероятен диагноз ВЗК. Значения варьируют от 150 до 250 мкг/г, однако большинство экспертных сообществ остановились на цифрах >150 мкг/г. В этом случае следует подумать о значимом воспалении в кишечнике (при наличии симптомов) и обсудить колоноскопию.
Всегда ли мы найдем в кишечнике ВЗК даже при значениях ФК более 150 мкг/г? Нет, конечно! Во-первых, никто не исключает ошибку метода. Во-вторых, повышение этого показателя могут вызывать описанные выше заболевания и прием лекарственных препаратов. В-третьих, высокие значения ФК могут наблюдаться и при других болезнях, вызывающих кишечное воспаление – дивертикулит, болезнь Бехчета, поражение кишки в рамках васкулитов и т.д.
При установленном диагнозе ВЗК кальпротектин в кале хорошо подходит для оценки заживления слизистой кишки и достижения эндоскопической ремиссии. Более того, повышение уровня ФК наблюдается перед обострением болезни или при послеоперационном рецидиве, и может помочь принять решение о своевременной коррекции терапии.
Наконец, хочется обсудить еще один вопрос: связан ли высокий уровень кальпротектина с выраженностью воспаления в кишке? И да, и нет. С одной стороны, имеются исследования, которые свидетельствуют, что значения фекального кальпротектина более 250 мкг/г чаще ассоциированы с выявлением больших язвенных дефектов слизистой оболочки толстой кишки при БК и ЯК. Однако при этом нет информации, что 1000 мкг/г это намного более выраженное воспаление, чем 250-300 мкг/г. На практике приходится часто сталкиваться со значениями ФК более 1000 мкг/г, при которых в кишке не всегда находят даже язвы.
