Хронический лейкоз

Хроническим лейкозом называют злокачественное заболевание, при котором клетки крови под влиянием злокачественной мутации перестают выполнять свою функцию, из-за чего ухудшается общее состояние пациента, развиваются различные осложнения. Патология поражает клетки как миелоидного, так и лимфоидного ряда, причём развивается медленно, начальная стадия продолжается в течение нескольких лет. На финальной стадии злокачественные клетки дают многочисленные метастазы во внутренние органы, усугубляя недомогание. Наиболее часто болезнь выявляют у людей зрелого и пожилого возраста, причём мужчины страдают чаще, чем женщины. Дети составляют всего 1-2% от общего числа заболевших.
Как возникает миелолейкоз?
Все здоровые клетки в теле человека действуют по «программе», определяемой генами – рождаются, работают и умирают. Периодически во время их деления возникают сбои и вместо одной нормальной клетки в организме появляется две измененных. Это происходит довольно часто, но большинство из них выявляет и уничтожает иммунная система.
Иногда они образуются в костном мозге – мягкой пористой сердцевине некоторых крупных костей, в которой содержатся миелоидные клетки, производящие различные клетки крови:
- эритроциты, переносящие кислород из легких к тканям тела и возвращающие в дыхательные пути углекислый газ;
- большую часть видов лейкоцитов, противостоящих инфекциям;
- и тромбоциты, необходимые для прекращения кровотечений.
Если естественной защите организма не удается справиться со своей задачей, измененные миелоидные клетки превращаются в лейкемические и приобретают крайне опасные свойства:
- они не созревают и не производят обычные эритроциты, лейкоциты и тромбоциты;
- быстро развиваются и размножаются;
- игнорируют апоптоз – механизм «запрограммированной» смерти, и не погибают по окончанию нормального жизненного цикла;
- накапливаются в костном мозге и вытесняют из него нормальные клетки;
- со временем покидают его и попадают в кровоток;
- проникают в разные части тела;
- скапливаются в некоторых органах, таких как селезенка;
- и нарушают работу других клеток и тканей.
Хронический миелоидный лейкоз развивается довольно медленно, а многие его обладатели на протяжении длительного времени не подозревают о наличии у себя заболевания и не ощущают его симптомов.
Причины
Истинные причины, приводящие к развитию хронического лейкоза, неизвестны. В настоящее время наибольшее признание получила вирусно-генетическая теория гемобластозов. Согласно данной гипотезе, некоторые виды вирусов (в числе которых – вирус Эбштейна-Барр, ретровирусы и др.) способны проникать в незрелые кроветворные клетки и вызывать их беспрепятственное деление.
Не подвергается сомнению и роль наследственности в происхождении лейкозов, поскольку доподлинно известно, что заболевание нередко носит семейный характер. Кроме этого, хронический миелолейкоз в 95% случаев ассоциирован с аномалией 22-й хромосомы (филадельфийской или Рh-хромосомы), фрагмент длинного плеча которой транслоцирован на 9-ю хромосому.
Факторы риска
Наиболее значимыми предрасполагающими факторами к различным видам и формам хронических лейкозов выступают воздействия на организм:
- высоких доз радиации;
- рентгеновского облучения;
- производственных химических вредностей (лаков, красок и др.);
- лекарственных препаратов (солей золота, антибиотиков, цитостатиков);
- длительный стаж курения.
Риск развития хронического лимфоцитарного лейкоза повышается при длительном контакте с гербицидами и пестицидами, а хронического миелоидного лейкоза – при радиационном облучении.
Диагностика и лечение
Чтобы узнать, есть ли у пациента лейкоз, врач задаст вопросы о симптомах заболевания и имеющихся проблемах со здоровьем. Кроме того, проводится и общий физический осмотр – врач посмотрит, не увеличены ли лимфатические узлы, печень или селезенка. В любом случае, при подозрении на лейкоз необходим анализ крови. Анализ крови при лейкемии покажет выской уровень лейкоцитов и низкий уровень других клеток крови.
Если результаты анализа крови отклоняются от нормы, врач может сделать биопсию костного мозга. Этот тест позволит изучить клетки костного мозга. Как правило, биопсия костного мозга дает возможность точно диагностировать лейкоз и его тип, и подобрать оптимальное лечение лейкоза.
Лечение лейкемии
То, как лечится лейкоз в каждом конкретном случае, зависит от многих факторов, в том числе, типа лейкемии, стадии заболевания, возраста и общего состояния здоровья пациента.
- В случае с острой лейкемией требуется быстрое лечение, чтобы остановить сильный рост лейкозных клеток. Во многих случаях правильное и своевременное лечение острого лейкоза позволяет добиться ремиссии заболевания. Обычно говорят именно о ремиссии лейкоза, а не о том, что болезнь вылечена, потому что есть риск, что лейкемия может вернуться снова. Но это совсем не обязательно;
- Хронический лейкоз редко удается вылечить полностью, но лечение поможет бороться с этой болезнью. Хронический лимфолейкоз, как правило, не лечат, пока не начнут появляться его симптомы. Но хронический миелолейкоз, вероятно, требует немедленной терапии.
Лечение лейкемии включает в себя несколько методов:
- Химиотерапия. Химиотерапи – основной метод лечения большинства типов лейкемии. В ходе этой процедуры погибают раковые клетки;
- Лучевая терапия. Радиационная терапия для лечения лейкоза использует высокие дозы рентгеновского излучения для уничтожения раковых клеток и уменьшения процесса роста лимфатических узлов и роста селезенки. Лучевая терапия также может проводиться перед трансплантацией стволовых клеток;
- Трансплантация стволовых клеток. Стволовые клетки могут восстановить процесс производства нормальных клеток крови и укрепить иммунную систему. Перед пересадкой стволовых клеток лучевая или химиотерапия разрушает клетки костного мозга и освобождает место для новых стволовых клеток. Или же эти процедуры позволяют ослабить иммунную систему так, что новые стволовые клетки смогут прижиться в организме;
- Биологическая терапия. Этот метод лечения использует специальные лекарства, которые повышают естественную защиту организма от рака.
Некоторые методы лечения лейкемии могут вызвать побочные эффекты. В любом случае, хороший врач поможет подобрать оптимальную схему лечения лейкоза и справиться с возможными побочными эффектами от лечения. Стоит отметить и то, что в настоящее время постоянно идет разработка новых методов лечения лейкемии. И в ходе клинических испытаний постоянно тестируются новые лекарственные средства и другие виды лечения лейкоза, которые дают шанс больным лейкемией победить болезнь!
Причины развития хронического лимфолейкоза
К возможным этиологическим факторам развития хронического лимфолейкоза относят:
- хромосомные мутации
- наследственная предрасположенность
- вирусные инфекции

По мнению ряда ученых, длительная стимуляция иммунной системы человека (например, при частых инфекциях) может приводить к генетическим поломкам и опухолевому перерождению лимфоцитов, образованию клона лейкемических клеток и возникновению ХЛЛ.
Прямой причинной связи между воздействием канцерогенов, ионизирующего излучения и возникновением ХЛЛ не установлено.
Механизм развития хронического лимфолейкоза заключается в преобразовании лимфоцитов в опухолевые клетки и их размножении, что приводит к угнетению нормального кроветворения, развитию анемии и тромбоцитопении.
Классификация лейкозов
По типу течения лейкозы делят на острые и хронические. Это условное деление, поскольку значение терминов «острый» и «хронический» в данном случае отличается от таковых при других заболеваниях. Острыми считаются лейкозы, которые происходят из незрелых клеток (или бластов). Если злокачественными становятся созревающие или зрелые клетки крови, то говорят о хроническом лейкозе.
Таким образом, острый лейкоз никогда не переходит в хронический, а при хронической лейкемии не бывает периодов обострения. При хроническом лейкозе может наступить бластный криз. Это последняя стадия заболевания, при котором в костном мозге активно размножаются бластные клетки.
В отношении острых лейкозов применяют термин «бластный» (лимфобластный, миелобластный, монобластный и другие). Бласты — это быстро растущие незрелые клетки, которые со временем должны превратится в каку-либо здоровую клетку крови. Число бластов у здорового человека не превышает 1% от общего количества клеток костного мозга. При этом, если возникает необходимость в образовании большого количества кровяных клеток (например, лейкоцитов при инфекции), то число бластов может увеличиваться до 10%.
Бласты при остром лейкозе другие. Они бесконтрольно размножаются в костном мозге, вытесняя другие клетки. Так нарушается весь процесс кроветворения. У больного быстро снижаются эритроциты (следовательно — и гемоглобин), тромбоциты и зрелые (здоровые) лейкоциты.
Острые и хронические лейкозы также подразделяются на разные виды в зависимости от типа злокачественных клеток. Рассмотрим наиболее распространенные варианты таких лейкозов.
Острый лимфобластный лейкоз
Это тип лейкоза, при котором происходит бесконтрольное размножение лимфобластов. Это клетки, которые должны дифференцироваться в Т- или В-лимфоциты.

Острый лимфобластный лейкоз (ОЛЛ) считается самым распространенным злокачественным заболеванием среди детей и подростков³. Шанс заболеть ОЛЛ у ребенка до 15 лет составляет 1:2000. Мальчики болеют ОЛЛ чаще девочек⁴. Второй пик заболеваемости на ОЛЛ приходится на возраст 60+. Болезнь поражает не только костный мозг, но и селезенку, лимфатические узлы и тимус (вилочковую железу).
Считается, что злокачественный клон при В-клеточном ОЛЛ возникает еще при внутриутробном развитии. Наблюдения за близнецами показывают, что, скорее всего, патология вызвана мутацией гена MLL, из-за чего и происходит злокачественное перерождение кроветворной клетки.
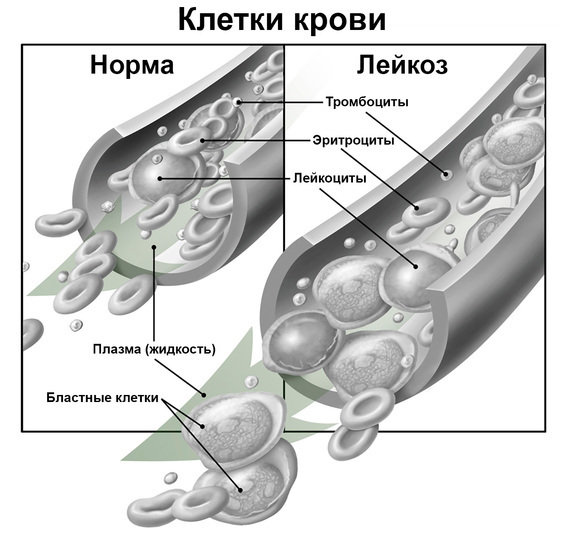
Рисунок 2. Клетки крови в норме и при лейкозе. Изображение: Alan Hoofring / NCI (Public Domain)
Острый миелобластный лейкоз
К острым миелобластным лейкозам (ОМЛ) относятся заболевания, при которых наблюдается злокачественный рост миелобластов. Это кроветворные клетки, которые должны превратиться в эритроциты, тромбоциты, нейтрофилы, эозинофилы, базофилы или моноциты. В зависимости от типа миелобластов выделяют 8 разновидностей ОМЛ.
Причины миелобластных лейкозов пока неизвестны. Среди факторов риска отмечают действие химических веществ (например, бензола), радиации, а также генетические дефекты. В частности, риск развития ОМЛ увеличивается при синдроме Дауна и анемии Фанкони (анемия, вызванная дефектом генов, отвечающих за восстановление ДНК).
ОМЛ относится к редким злокачественным заболеваниям. Чаще всего болезнь диагностируют у взрослых в возрастной группе 60+. Однако в Индии, Бразилии и некоторых странах Северной Африки ОМЛ преимущественно встречается среди 40-45-летних⁵. Причины такого явления неизвестны. Если говорить о лейкозе у взрослых, то в 90% случаев это ОМЛ⁶.
Хронический миелоидный лейкоз
Хронический миелоидный лейкоз (ХМЛ) также называют хроническим миелоцитарным или миелолейкозом. Это болезнь, при которой наблюдается бесконтрольное деление миелоидных клеток (тех клеток, которые происходят из миелобластов). Таким образом, ХМЛ бывает нейтрофильным, эозинофильным или базофильным. Также выделяют эритремию (избыточная продукция эритроцитов) и тромбоцитемию (чрезмерное количество тромбоцитов в крови).
Точные причины хронических миелоидных лейкозов неизвестны. Сегодня рассматриваются версии наследственного происхождения заболевания. Как и другие виды лейкозов, ХМЛ чаще встречается у мужчин. В большинстве случаев болезнь диагностируют у лиц старше 65 лет.
Одним из факторов риска ХМЛ рассматривается ионизирующее излучение. Об этом свидетельствуют наблюдения за жителями японских городов Хиросима и Нагасаки в послевоенное время. В течение 10 лет после ядерной бомбардировки среди жителей этих городов возрастало количество пациентов с хроническим миелоидным лейкозом. Примечательно, что для хронического лимфоцитарного лейкоза связь с ионизирующим излучением не доказана.
Хронический лимфоцитарный лейкоз
Это разновидность лейкоза, при котором костный мозг вырабатывает слишком много В-лимфоцитов. Ранее считалось, что при хроническом лимфоцитарном лейкозе (ХЛЛ) В-клетки просто накапливаются в крови и лимфоидных органах, но сами они не делятся. Однако исследования, проведенные в 2005 году, показали, что при ХЛЛ злокачественные В-клетки активно делятся⁷. Чем выше скорость деления этих клеток, тем агрессивнее протекает болезнь.
Среди онкогематологических заболеваний ХЛЛ считается одним из самых распространенных. По неизвестным пока причинам чаще эта болезнь затрагивает представителей европеоидной расы. В странах Азии ХЛЛ встречается редко. В отличие от острого лимфобластного лейкоза, ХЛЛ чаще всего проявляется в пожилом возрасте (старше 70 лет). Мужчины болеют примерно в 2 раза чаще женщин.
Среди причин ХЛЛ прежде всего рассматриваются наследственные факторы. Показано, что болезнь чаще всего развивается у лиц, имеющих однонуклеотидные полиморфизмы в целом ряде генов.
Что такое однонуклеотидный полиморфизм? SNP (Single Nucleotide Polymorphism) — это отличие в последовательности ДНК всего в один нуклеотид. Наша ДНК, подобно бусам, состоит из отдельных бусинок (нуклеотидов). Всего существует 4 нуклеотида — аденин (А), гуанин (Г), цитозин (Ц) и тимин (Т). Разные гены отличаются между собой последовательностью этих букв. Об SNP говорят тогда, когда последовательность гена почти правильная, за исключением одной буквы (например, вместо А стоит Г). Отличия всего в один нуклеотид достаточно, чтобы конкретный ген стал продуцировать измененный белок, что и запускает патологический процесс. При этом нужно отметить, что далеко не всегда SNP приводят к болезням.
