Хроническая почечная недостаточность
Хроническая почечная недостаточность – это постепенное угасание почечных функций, обусловленное гибелью нефронов вследствие хронического заболевания почек. На начальных стадиях протекает бессимптомно, в последующем присоединяются расстройства общего состояния и мочевыделения, отеки, кожный зуд. Постепенное ухудшение функции почек приводит к нарушению жизнедеятельности организма, возникновению осложнений со стороны различных органов и систем. Диагностика включает клинические и биохимические анализы, пробы Реберга и Зимницкого, УЗИ почек, УЗДГ почечных сосудов. Лечение ХПН основано на терапии основного заболевания, устранении симптоматики и повторных курсах экстракорпоральной гемокоррекции.
МКБ-10


- Причины ХПН
- Патогенез
- Классификация
- Симптомы ХПН
- Осложнения
- Диагностика
- Лечение хронической почечной недостаточности
- Лечение основного заболевания
- Диета
- Симптоматическая терапия
- Экстракорпоральные методы детоксикации
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Хроническая почечная недостаточность (ХПН) – необратимое нарушение фильтрационной и выделительной функций почек, вплоть до полного их прекращения, вследствие гибели почечной ткани. ХПН имеет прогрессирующее течение, на ранних стадиях проявляется общим недомоганием. При нарастании ХПН – выраженные симптомы интоксикации организма: слабость, потеря аппетита, тошнота, рвота, отеки, кожные покровы — сухие, бледно-желтые. Резко, иногда до нуля, снижается диурез. На поздних стадиях развивается сердечная недостаточность, отек легких, склонность к кровотечениям, энцефалопатия, уремическая кома. Показаны гемодиализ и пересадка почки.
Причины ХПН
Хроническая почечная недостаточность может становиться исходом хронического гломерулонефрита, нефритов при системных заболеваниях, наследственных нефритов, хронического пиелонефрита, диабетического гломерулосклероза, амилоидоза почек, поликистоза почек, нефроангиосклероза и других заболеваний, которые поражают обе почки или единственную почку.
Патогенез
В основе патогенеза лежит прогрессирующая гибель нефронов. Вначале почечные процессы становятся менее эффективными, затем нарушается функция почек. Морфологическая картина определяется основным заболеванием. Гистологическое исследование свидетельствует о гибели паренхимы, которая замещается соединительной тканью. Развитию ХПН предшествует период страдания хроническим заболеванием почек длительностью от 2 до 10 и более лет. Течение болезни почек до начала ХПН можно условно подразделить на ряд стадий. Определение этих стадий представляет практический интерес, поскольку влияет на выбор тактики лечения.
Классификация
Выделяют следующие стадии хронической почечной недостаточности:
- Латентная. Протекает без выраженных симптомов. Обычно выявляется только по результатам углубленных клинических исследований. Клубочковая фильтрация снижена до 50-60 мл/мин, отмечается периодическая протеинурия.
- Компенсированная. Пациента беспокоит повышенная утомляемость, ощущение сухости во рту. Увеличение объема мочи при снижении ее относительной плотности. Снижение клубочковой фильтрации до 49-30 мл/мин. Повышен уровень креатинина и мочевины.
- Интермиттирующая. Выраженность клинических симптомов усиливается. Возникают осложнения, обусловленные нарастающей ХПН. Состояние пациента изменяется волнообразно. Снижение клубочковой фильтрации до 29-15 мл/мин, ацидоз, стойкое повышение уровня креатинина.
- Терминальная. Харатеризуется постепенным снижением диуреза, нарастанием отеков, грубыми нарушениями кислотно-щелочного и водно-солевого обмена. Наблюдаются явления сердечной недостаточности, застойные явления в печени и легких, дистрофия печени, полисерозит.
Симптомы ХПН
В период, предшествующий развитию хронической почечной недостаточности, почечные процессы сохраняются. Уровень клубочковой фильтрации и канальцевой реабсорбции не нарушен. В последующем клубочковая фильтрация постепенно снижается, почки теряют способность концентрировать мочу, начинают страдать почечные процессы. На этой стадии гомеостаз еще не нарушен. В дальнейшем количество функционирующих нефронов продолжает уменьшаться, и при снижении клубочковой фильтации до 50-60 мл/мин у больного появляются первые признаки ХПН.
Пациенты с латентной стадией ХПН жалоб обычно не предъявляют. В некоторых случаях они отмечают нерезко выраженную слабость и снижение работоспособности. Больных с ХПН в компенсированной стадии беспокоит снижение работоспособности, повышенная утомляемость, периодическое ощущение сухости во рту. При интермиттирующей стадии ХПН симптомы становятся более выраженными. Слабость нарастает, больные жалуются на постоянную жажду и сухость во рту. Аппетит снижен. Кожа бледная, сухая.
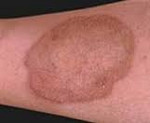
Пациенты с терминальной стадией ХПН худеют, их кожа становится серо-желтой, дряблой. Характерен кожный зуд, сниженный мышечный тонус, тремор кистей и пальцев, мелкие подергивания мышц. Жажда и сухость во рту усиливается. Пациенты апатичны, сонливы, не могут сосредоточиться.
При нарастании интоксикации появляется характерный запах аммиака изо рта, тошнота и рвота. Периоды апатии сменяются возбуждением, больной заторможен, неадекватен. Характерна дистрофия, гипотермия, охриплость голоса, отсутствие аппетита, афтозный стоматит. Живот вздут, частая рвота, понос. Стул темный, зловонный. Больные предъявляют жалобы на мучительный кожный зуд и частые мышечные подергивания. Нарастает анемия, развивается геморрагический синдром и почечная остеодистрофия. Типичными проявлениями ХПН в терминальной стадии являются миокардит, перикардит, энцефалопатия, отек легких, асцит, желудочно-кишечные кровотечения, уремическая кома.
Осложнения
ХПН характеризуется нарастающими нарушениями со стороны всех органов и систем. Изменения крови включают анемию, обусловленную как угнетением кроветворения, так и сокращением жизни эритроцитов. Отмечают нарушения свертываемости: удлинение времени кровотечения, тромбоцитопению, уменьшение количества протромбина. Со стороны сердца и легких наблюдается артериальная гипертензия (более чем у половины больных), застойная сердечная недостаточность, перикардит, миокардит. На поздних стадиях развивается уремический пневмонит.
Неврологические изменения на ранних стадиях включают рассеянность и нарушение сна, на поздних – заторможенность, спутанность сознания, в некоторых случаях бред и галлюцинации. Со стороны периферической нервной системы обнаруживается периферическая полинейропатия. Со стороны ЖКТ на ранних стадиях выявляется ухудшение аппетита, сухость во рту. Позже появляется отрыжка, тошнота, рвота, стоматит. В результате раздражения слизистой при выделении продуктов метаболизма развивается энтероколит и атрофический гастрит. Образуются поверхностные язвы желудка и кишечника, нередко становящиеся источниками кровотечения.
Со стороны опорно-двигательного аппарата для ХПН характерны различные формы остеодистрофии (остеопороз, остеосклероз, остеомаляция, фиброзный остеит). Клинические проявления почечной остеодистрофии – спонтанные переломы, деформации скелета, сдавление позвонков, артриты, боли в костях и мышцах. Со стороны иммунной системы при ХПН развивается лимфоцитопения. Снижение иммунитета обуславливает высокую частоту возникновения гнойно-септических осложнений.
Диагностика
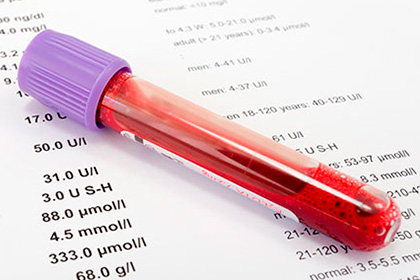
 При подозрении на развитие хронической почечной недостаточности пациенту необходима консультация нефролога и проведение лабораторных исследований: биохимический анализ крови и мочи, проба Реберга. Основанием для постановки диагноза становится снижение уровня клубочковой фильтрации, возрастание уровня креатинина и мочевины.
При подозрении на развитие хронической почечной недостаточности пациенту необходима консультация нефролога и проведение лабораторных исследований: биохимический анализ крови и мочи, проба Реберга. Основанием для постановки диагноза становится снижение уровня клубочковой фильтрации, возрастание уровня креатинина и мочевины.
При проведении пробы Зимницкого выявляется изогипостенурия. УЗИ почек свидетельствует о снижении толщины паренхимы и уменьшении размера почек. Снижение внутриорганного и магистрального почечного кровотока выявляется на УЗДГ сосудов почек. Рентгенконтрастную урографию следует применять с осторожностью из-за нефротоксичности многих контрастных препаратов. Перечень других диагностических процедур определяется характером патологии, ставшей причиной развития ХПН.
Лечение хронической почечной недостаточности
 Специалисты в сфере современной урологии и нефрологии располагают обширными возможностями в лечении ХПН. Своевременное лечение, направленное на достижение стойкой ремиссии нередко позволяет существенно замедлить развитие патологии и отсрочить появление выраженных клинических симптомов.
Специалисты в сфере современной урологии и нефрологии располагают обширными возможностями в лечении ХПН. Своевременное лечение, направленное на достижение стойкой ремиссии нередко позволяет существенно замедлить развитие патологии и отсрочить появление выраженных клинических симптомов.
Лечение основного заболевания
При проведении терапии больному с ранней стадией ХПН особое внимание уделяется мероприятиям по предотвращению прогрессирования основного заболевания. Лечение основного заболевания продолжается и при нарушении почечных процессов, но в этот период увеличивается значение симптоматической терапии. При необходимости назначают антибактериальные и гипотензивные препараты. Показано санаторно-курортное лечение.
Требуется контроль уровня клубочковой фильтрации, концентрационной функции почек, почечного кровотока, уровня мочевины и креатинина. При нарушениях гомеостаза проводится коррекция кислотно-щелочного состава, азотемии и водно-солевого баланса крови. Симптоматическое лечение заключается в лечении анемического, геморрагического и гипертонического синдромов, поддержании нормальной сердечной деятельности.
Диета
Больным с хронической почечной недостаточностью назначается высококалорийная (примерно 3000 калорий) низкобелковая диета, включающая незаменимые аминокислоты. Необходимо снизить количество соли (до 2-3 г/сут), а при развитии выраженной гипертонии – перевести больного на бессолевую диету. Содержание белка в рационе зависит от степени нарушения почечных функций, при клубочковой фильтрации ниже 50 мл/мин количество белка уменьшается до 30-40 г/сут, при уменьшении показателя ниже 20 мл/мин — до 20-24 г/сут.
Симптоматическая терапия
При развитии почечной остеодистрофии назначают витамин D и глюконат кальция. Следует помнить об опасности кальцификации внутренних органов, вызванной большими дозами витамина D при гиперфосфатемии. Для устранения гиперфосфатемии назначают сорбитол+гидроксид алюминия. Во время терапии контролируется уровень фосфора и кальция в крови. Коррекция кислотно-щелочного состава проводится 5% раствором гидрокарбоната натрия внутривенно. При олигурии для увеличения объема выделяемой мочи назначают фуросемид в дозировке, которая обеспечивает полиурию. Для нормализации АД применяют стандартные гипотензивные препараты в сочетании с фуросемидом.
При анемии назначают препараты железа, андрогены и фолиевую кислоту, при снижении гематокрита до 25% проводят дробные переливания эритроцитной массы. Дозировка химиотерапевтических препаратов и антибиотиков определяется в зависимости от способа выведения. Дозы сульфаниламидов, цефалоридина, метициллина, ампициллина и пенициллина уменьшают в 2-3 раза. При приеме полимиксина, неомицина, мономицина и стрептомицина даже в малых дозах возможно развитие осложнений (неврит слухового нерва и др.). Больным ХПН противопоказаны производные нитрофуранов.
Использовать гликозиды при терапии сердечной недостаточности следует с осторожностью. Дозировка уменьшается, особенно при развитии гипокалиемии. Больным с интермиттирующей стадией ХПН в период обострения назначают гемодиализ. После улучшения состояния пациента вновь переводят на консервативное лечение.
Экстракорпоральные методы детоксикации
Эффективно назначение повторных курсов плазмофереза. При наступлении терминальной стадии и отсутствии эффекта от симптоматической терапии больному назначают регулярный гемодиализ (2-3 раза в неделю). Перевод на гемодиализ рекомендован при снижении клиренса креатинина ниже 10 мл/мин и повышении его уровня в плазме до 0,1 г/л. Выбирая тактику терапии, следует учитывать, что развитие осложнений при хронической почечной недостаточности уменьшает эффект гемодиализа и исключает возможность трансплантации почки.
Прогноз и профилактика
Прогноз при хронической почечной недостаточности всегда серьезный. Устойчивая реабилитация и существенное продление срока жизни возможно при своевременном проведении гемодиализа или пересадке почки. Решение о возможности проведения этих видов лечения принимается трансплантологами и врачами центров гемодиализа. Профилактика предусматривает своевременное выявление и лечение заболеваний, которые могут стать причиной ХПН.
Хроническая почечная недостаточность — причины, лечение и осложнения почечной недостаточности

Хроническая почечная недостаточность (ХПН) – это тяжелое состояние почек, которое характеризуется постепенной утратой их функций.
Наши почки постоянно фильтруют избыток жидкости и токсины из крови, которые затем удаляются из организма с мочой.
При хронической почечной недостаточности в организме накапливается жидкость, электролиты и опасные токсины, которые почки не в состоянии вывести.
На ранней стадии ХПН вы можете не испытывать никаких симптомов. Хроническая почечная недостаточность может не давать о себе знать, пока работа почек не будет существенно нарушена.
Лечение ХПН фокусируется на замедлении прогрессирования болезни, а также на лечении первоначальной болезни, которая вызвала поражение почек. Хроническая почечная недостаточность постепенно прогрессирует до терминальной стадии, которая без искусственного очищения крови (диализа) или пересадки почек смертельна.
Причины хронической почечной недостаточности
ХПН возникает тогда, когда какое-либо заболевание или токсин повреждает ваши почки, причем это повреждение ухудшается месяцами или годами.
Среди причин хронической почечной недостаточности могут быть:
• Сахарный диабет 1 или 2 типа.
• Высокое артериальное давление.
• Повторяющиеся инфекции почек.
• Гломерулонефрит, воспаление нефронов.
• Поликистоз почек.
• Длительная обструкция мочевыводящих путей при мочекаменной болезни, увеличении простаты и некоторых формах рака.
• Везикоуретеральный рефлюкс, то есть заброс мочи из мочевого пузыря обратно в почки.
Факторы риска хронической почечной недостаточности:
• Сахарный диабет.
• Гипертоническая болезнь.
• Заболевания сердца.
• Курение.
• Ожирение.
• Высокий уровень холестерина.
• Болезни почек у родственников.
• Возраст старше 65 лет.
Кроме того, доказана расовая предрасположенность к хронической почечной недостаточности. Исследования среди жителей США показали, что ХПН более характерна для афроамериканцев, североамериканских индейцев и выходцев из Восточной Азии.
Симптомы хронической почечной недостаточности
Симптомы ХПН развиваются медленно, месяцами или годами. Они обусловлены преимущественно накоплением токсических веществ в организме.
Симптомы включают:
• Тошнота и рвота.
• Потеря аппетита.
• Нарушение сна.
• Слабость и утомляемость.
• Пониженное выделение мочи (олигурия).
• Ухудшение умственной деятельности.
• Мышечные подергивания и спазмы.
• Гипертензия, которую трудно контролировать.
• Отеки на нижних конечностях.
• Боль в груди.
• Одышка.
Признаки почечной недостаточности часто неспецифичны. Это означает, что они могут говорить и о других заболеваниях. Кроме того, почки очень хорошо адаптируются и компенсируют частичную потерю функций. Поэтому симптомы ХПН могут не проявляться до того момента, пока нарушение работы почек не станет очень критическим и необратимым.
Когда следует обратиться к врачу?
Обратитесь к врачу как можно скорее, если вы заметите у себя подозрительные симптомы. Если вы страдаете заболеваниями, которые повышают риск ХПН, ваш врач должен постоянно наблюдать вас, делать анализы крови и мочи, измерять артериальное давление. Ни в коем случае не запускайте инфекции мочевыводящих путей – при первых признаках неблагополучия обращайтесь к врачу!
Диагностика хронической почечной недостаточности
Для диагностики ХПН используются такие анализы и процедуры:
1. Анализы крови.
Анализы функции почек определяют уровень токсичных продуктов обмена в крови, таких как мочевина и креатинин. Если их содержание в крови повышено, то, возможно, почки не справляются со своей работой.
Анализы мочи помогают выявить нарушения, характерные для ХПН. В моче можно обнаружить белок, эритроциты, лейкоциты, сахар – содержание этих компонентов может говорить о том или ином заболевании почек или системном заболевании.
3. Визуализация почек.
Для того чтобы рассмотреть почки и мочевыводящие пути, чаще всего используется ультразвук. В некоторых случаях назначают компьютерную и магнитно-резонансную томографию, ангиографию (исследование сосудов) и др.
Для биопсии врач делает анестезию, а затем с помощью специальной длинной иглы берет образец почечной ткани для анализов. В лаборатории клетки, полученные при биопсии, можно исследовать на предмет рака, генетических и других заболеваний.
Лечение хронической почечной недостаточности
Некоторые типы ХПН можно лечить – все зависит от причины. Но зачастую почечная недостаточность неизлечима. Лечение ХПН направлено на облегчение симптомов, профилактику осложнений и замедление прогрессирования болезни. Если ваши почки очень серьезно повреждены, вам понадобится диализ или пересадка почек.
Лечение осложнений хронической почечной недостаточности включает:
1. Понижение артериального давления.
У людей с хронической почечной недостаточностью, как правило, повышается артериальное давление. Врач может назначить гипотензивные препараты. Обычно это ингибиторы ангиотензин-превращающего фермента (ИАПФ) или антагонисты АТ-II рецепторов. Гипотензивные препараты снизят давление и помогут сохранить почки. Дело в том, что высокое давление повреждает фильтрующий аппарат почек. Врач может делать вам частые анализы крови и мочи, чтобы следить за состоянием почек. Также рекомендуется диета с низким содержанием поваренной соли.
2. Контроль уровня холестерина.
Ваш врач может прописать препараты из группы статинов (симвастатин, аторвастатин), чтобы держать под контролем уровень холестерина в крови. Люди с ХПН часто имеют повышенный уровень холестерина, а это увеличивает риск инфаркта, инсульта и других сердечно-сосудистых проблем.
3. Лечение анемии.
В некоторых случаях вам могут быть назначены препараты железа и гормон эритропоэтин. Эритропоэтин усиливает выработку красных кровяных телец, что помогает преодолеть анемию, а вместе с ней исчезнут слабость, утомляемость, бледность.
4. Лечение отеков.
При хронической почечной недостаточности в организме может задерживаться жидкость, из-за чего развиваются отеки. Обычно отеки возникают на руках и ногах. Для выведения жидкости назначаются диуретики – мочегонные.
5. Защита костей от остеопороза.
Врач может назначить препараты кальция и витамина D для профилактики ломкости костей. Вам также могут прописать лекарства для снижения уровня фосфатов в крови. Это способствует лучшему усвоению кальция в костной ткани.
6. Диета с низким содержанием протеинов.
Когда наш организм получает белки из пищи, он перерабатывает их с образованием токсичных азотистых соединений. Если почки не могут выводить эти продукты обмена, то они накапливаются в крови, отравляя наш организм. Чтобы снизить уровень этих веществ, врач может порекомендовать вам диету с низким содержанием белков.
Лечение терминальной стадии почечной недостаточности
На последней стадии ХПН, когда почки уже не справляются с выведением жидкости и токсинов, можно либо использовать диализ, либо пересадить больному почку.
Диализ – это, по сути, искусственная очистка крови от токсинов. Диализ назначается на терминальной стадии почечной недостаточности. При гемодиализе специальная машина прокачивает кровь через фильтры, где задерживается избыток жидкости и токсичные вещества. При перитонеальном диализе при помощи катетера наполняют брюшную полость раствором для диализа, который абсорбирует вредные вещества. Затем этот раствор выводится наружу и заменяется свежим.
2. Трансплантация почек.
Если у вас нет других тяжелых заболеваний, угрожающих жизни, то вы можете стать кандидатом на пересадку почки от здорового донора или погибшего человека, завещавшего свои органы другим.
Если нет возможности делать диализ или трансплантацию, то возможен третий вариант – консервативное поддерживающее лечение. Но в этом случае продолжительность жизни при терминальной стадии ХПН исчисляется неделями.
Советы для больных
Как часть вашего лечения врач порекомендует вам специальную диету, чтобы облегчить работу почек. Попросите своего диетолога проанализировать ваш рацион, чтобы убрать из него вредные для почек продукты и напитки.
Диетолог может посоветовать вам:
1. Не употреблять блюда, содержащие большое количество соли.
Откажитесь от соленых блюд, чтобы уменьшить потребление натрия. В список нежелательных продуктов могут попасть консервы, замороженные обеды, сыры и некоторые мясные полуфабрикаты. Следует избегать фастфуд. Уточните у врача, сколько граммов соли должен содержать ваш дневной рацион.
2. Выбирать продукты с низким содержанием калия.
Ваш диетолог может посоветовать снизить и потребление калия. Среди продуктов, богатых калием, стоит упомянуть бананы, апельсины, картофель, томаты и шпинат. Можно заменить эти продукты яблоками, капустой, виноградом, бобами, клубникой, которые содержат мало калия.
3. Ограничить содержание белков (протеинов) в рационе.
Как уже говорилось, больные почки могут не справляться с пищей, богатой протеинами. Чтобы контролировать уровень азотистых соединений в крови, нужно ограничить потребление белка. Богатые протеинами продукты: мясо, яйца, сыры, бобы. Минимум белков содержится в овощах, фруктах, злаках. Правда, некоторые продукты искусственно обогащают протеинами – обращайте внимание на этикетки.
Осложнения хронической почечной недостаточности
Со временем ХПН повреждает практически каждый орган человека.
Потенциальные осложнения ХПН включают:
• Задержка жидкости, которая приводит к отекам на руках и ногах, повышению артериального давления и накоплению жидкости в легких.
• Внезапное повышение уровня калия в крови (гиперкалиемия), которое может нарушить нормальную работу сердца.
• Поражение центральной нервной системы, которое проявляется изменением личности, снижением интеллекта, припадками.
• Ухудшение иммунного ответа, что делает организм больного более восприимчивым к инфекциям.
• Понижение содержания эритроцитов в крови (анемия).
• Слабость костной ткани, частые переломы.
• Заболевания сердца и кровеносных сосудов.
• Пониженное либидо и импотенция.
• Перикардит, воспаление околосердечной сумки.
• Осложнения беременности, которые влекут за собой риск для матери и плода.
• Необратимое повреждение почек, требующее пожизненного диализа или трансплантации.
Профилактика хронической почечной недостаточности
Для уменьшения риска ХПН нужно:
1. Отказаться от спиртных напитков.
Если вы все же употребляете алкоголь, соблюдайте меру. Западные врачи считают, что для здоровой женщины моложе 65 лет норма не должна превышать один дринк, а для здорового мужчины – не более двух дринков в день. Пожилым людям, больным и беременным алкоголь вообще не рекомендуется.
2. Следовать инструкциям к лекарственным препаратам.
При использовании любых препаратов, в том числе аспирина, ибупрофена, парацетамола, следуйте инструкциям производителя. Прием больших доз лекарств может привести к повреждению почек. Если у вас уже были заболевания почек, консультируйтесь с врачом перед приемом любых лекарств.
3. Поддерживать здоровую массу тела.
Если у вас проблемы с лишним весом, начните заниматься спортом и контролировать свой рацион. Ожирение не только повышает риск проблем с почками, но и способствует сахарному диабету, приводит к гипертонии, уменьшает продолжительность и качество жизни.
4. Отказаться от сигарет.
Если вы курите, проконсультируйтесь с врачом по поводу современных методов снятия никотиновой зависимости. Таблетки, никотиновый пластырь, психотерапия и группы поддержки могут помочь вам бросить.
5. Следите за своим здоровьем.
Не запускайте инфекционные заболевания, которые могут со временем сказаться на ваших почках.
Следуйте рекомендациям вашего врача и не занимайтесь самолечением!
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Хроническая почечная недостаточность — стадии по креатинину
Хроническая почечная недостаточность (ХПН) относится к тяжелым патологиям мочевыделительной системы, при которой происходит полное или частичное снижение работы почек. Болезнь развивается достаточно медленно, проходит несколько стадий своего развития, каждая из которых сопровождается определенными патологическими изменениями в работе почек и целого организма. ХПН может протекать по-разному, но в подавляющем большинстве болезнь имеет прогрессирующее течение, которое сопровождается периодами ремиссии и обострения. При своевременном диагностировании болезни, проведении необходимой лечебной терапии, ее развитие можно замедлить, тем самым остановить проявление более тяжелых стадий.

Суть патологии
Почечная недостаточность – это вовсе необязательно болезнь почек или мочевыделительной системы. Из-за различных патологий организма, например, сахарного диабета, происходит отмирание структурных компонентов почек. А почки в ответе за выведение и фильтрацию мочи.
При острой форме заболевания отказ функционирования почек развивается стремительно, при хроническом течении – медленно, постепенно, иногда в течение нескольких месяцев, но, имеет неуклонную тенденцию к прогрессированию. Это необратимое расстройство.
Хроническая почечная недостаточность не появляется вдруг. Она результат заболеваний, атакующих нефроны (элемент мочевыделительной системы, входящий в «состав» почек):
- Аутоиммунные болезни;
- Пиелонефрит;
- Гломерулонефрит;
- Сахарный диабет обоих типов;
- Поликистоз почек;
- Цирроз печени.
В результате того или иного воспалительного процесса происходит постепенная гибель нефронов. Вначале это склеротические изменения, проходят месяцы, иногда и годы, они нарастают. В конце концов почка перестает выполнять свои жизненно важные функции.

Повреждение даже 50 процентов нефронов может пройти незамеченной для человека. И только когда такие показатели как креатинин и мочевина начинают изменяться, задерживаться организмом, начинает развиваться ХПН.
Необходимо раз в год сдавать анализы и посещать врача для избежания заболевания ХПН.
В МКБ хроническая почечная недостаточность находится в классе «Болезни мочеполовой системы» под кодом N18.9. Лечением занимается врач-нефролог.






Методы терапии
Выше уже было сказано, что ХПН — это такое заболевание, при котором нарушается работоспособность почек вследствие гибели нефронов. Для того чтобы предотвратить это событие, рекомендуется провести следующее лечение:
- снять нагрузку с тех нефронов, которые ещё функционируют в нормальном режиме;
- укрепить иммунитет, чтобы не допустить проникновения азотистых шлаков в организм;
- отрегулировать электролитный баланс;
- очистить кровь путём перитонеального диализа.
Некоторые врачи рекомендуют использовать физиотерапию. С её помощью можно ускорить процесс вывода азотистых шлаков из организма. Особенно полезно в этом случае принимать инфракрасные ванны или посетить санаторий.
Иногда в процессе заболевания обнаруживается избыток калия. Вывести его можно при помощи очищающей клизмы или после прима слабительных средств. Благодаря этому уменьшается концентрация микроэлемента в кишечнике.
Если вышеописанные методы не помогают, то врачу приходится переходить к перитонеальному диализу. Его назначают тем больным, у которых очень тяжёлая форма заболевания. Процесс выглядит следующим образом: специальный препарат вводят в брюшную полость больного по катетеру. После того, как он насытится продуктами распада, его выводят назад. Эту процедуру можно провести и в домашних условиях, но делать это должен профессионал.
Причины хронической почечной недостаточности у взрослых и детей
В основе заболевания лежат многие недуги, в разные периоды жизни поражающие организм человека: врожденные патологии почек, подагра, сахарный диабет, проблемы с обменом веществ, камни в почках, красная волчанка и прочие. Провоцирующим фактором может стать хроническое отравление какими-либо веществами.
Синдром хронической почечной недостаточности – опасное состояние при беременности. Поэтому еще на стадии планирования малыша важно обратиться к врачу и пройти обследование. Если женщина уже страдает хронической формой этого заболевания, то специалисту предстоит оценить все риски и возможности вынашивания плода.
Известны ситуации, когда при слишком тяжелой форме ХПН приходилось делать женщине прерывание беременности, так как это угрожало ее жизни.
Провоцирующие факторы, приводящие к почечной недостаточности у беременных:
- Пиелонефрит;
- Мочекаменная болезнь;
- Цистит и другие болезни мочевыделительной системы.
Как цистит влияет на протекание беременности читайте в нашей статье.
Особенно коварен протекающий у женщин в положении пиелонефрит, так как он может напоминать проявления токсикоза. В ряде случаев, определить, почему возник пиелонефрит у беременных, невозможно.
Если риски для пациентки и плода минимальны и ей разрешено вынашивание, врач назначает ей полное ограничение физических нагрузок и постельный режим при малейшем обострении. Особая диета, медикаментозное лечение, пребывание в стационаре помогут уменьшить проявления ХПН и родить малыша.
Стоит заметить, что есть четкие показания для прерывания беременности у женщины с ХПН — рост уровня креатинина в крови до 200 мкмоль/л и выше.
Запрещается планирование беременности, если в крови выявлен показатель креатинина 190 мкмоль/л.
Дело в том, чем выше этот показатель, тем вероятнее развитие преэклампсии. А это уже реальная угроза для жизни женщины: возможен инсульт, острая почечная недостаточность.
При ХПН существуют риски для плода: преждевременные роды, проведение грудничку интенсивной терапии.
Ежегодно ХПН ставят 5-10 детям из миллиона. Причинами заболевания становятся врожденные заболевания, такие как пиелонефрит и различные нефропатии, гидронефроз, поликистоз почек или приобретенные заболевания, например, развитие сахарного диабета.
У ребенка наблюдается анемия, повышенная утомляемость, головная боль, отставание в развитии, жажда и прочее.
В школьном возрасте до 14 лет наблюдается усиленный рост и развитие ребенка, что неблагоприятно при развивающейся хронической почечной недостаточности. Почки не растут вместе с организмом, нарушается метаболизм, ухудшается состояние мочевыделительной системы. В этом случае высок риск смертности.
Сегодня при адекватно подобранной терапии дети с ХПН способны жить до 25 лет, особенно если лечение было начато до 14 летнего возраста.
Пересадка почки
Встречаются случаи, когда даже диализ не может помочь человеку, и тогда специалисты вынуждены идти на крайние меры. Пересадка почки является радикальным решением проблемы с ХПН. Код этого заболевания в международном классификаторе болезней – №18.9. Стоит отметить, что недуги там расположены от самой первой стадии до наиболее тяжёлой. №18.9 – последний код по болезни почечной недостаточности.
Нужно отметить, что большинство пациентов прибегают к этому способу, так как слишком поздно обнаруживают у себя патологию. Операция проводится в специальных нефрологических центрах. Трансплантацию почки способен выполнить только высококвалифицированный хирург. Основная проблема состоит в поиске донора, иногда этот процесс длится десятилетиями.
Чтобы не допустить такого развития событий, следует тщательно следить за своим здоровьем и в случае появления каких-либо подозрительных симптомов обращаться к доктору. Своевременная диагностика способна сохранить жизнь человеку, поэтому рекомендуется к проблемам со здоровьем подходить со всей серьёзностью.
Симптомы и признаки заболевания
В самом начале своего появления хроническая почечная недостаточность может никак себя не проявлять. Как уже говорилось, признаки могут не появляться вплоть до 50-процентного повреждения функции почек. При развитии патологии пациент начинает ощущать слабость, утомляемость, сонливость. Могут быть и следующие симптомы:
- Частое мочеиспускание, особенно по ночам. Из-за нарушения выделения мочи может развиться обезвоживание организма;
- Тошнота с приступами рвоты;
- Жажда и ощущение сухости во рту;
- Вздутие живота, ноющая боль;
- Диарея;
- Кровь из носа;
- Частые заболевание ОРВИ и простудой;
- Анемия.
На поздней стадии болезни пациент страдает приступами удушья, может даже терять сознание. Все симптомы нарастают медленно.
Что делать по результатам диагностики?
Если снижение удельного веса мочи вызвано естественным фактором, таким как употребление определенного вида пищи и жидкости, то не стоит беспокоиться, а, напротив, исключить из рациона определенные виды продуктов.
Если причиной стало одно из упомянутых ранее заболеваний, то необходимо немедленно обратиться к специалисту за консультацией и дополнительными обследованиями. Посредством последних назначаются специальные препараты, на протяжении приема которых также может диагностироваться снижение плотности мочи.
Классификация
Болезнь имеет широкую распространенность среди населения всего земного шара. По статистическим данным ей заболевают от 60 до 300 человек на один миллион населения в год. При интенсивной терапии выживаемость составляет более 50 процентов. Специалисты классифицируют ХПН по-разному. Например:
- Классификация по С.И. Рябову.

По уровню креатинина в крови и степени СКФ.

По степени тяжести.
0 степень — заболевания нет, есть факторы риска в виде других заболеваний.
1 степень — начальная. Есть любое заболевание почек, СКФ может быть чуть больше нормы или в норме.
2 степень — выраженная. Появляются симптомы интоксикации организма.
3 степень — тяжелая. Нарушается фосфорно-кальциевый обмен, нарастает анемия, креатинемия и т.д.
4 степень — терминальная. Консервативная терапия не эффективна. Гемодиализ.
Каждая из стадий и классификаций имеет свои четкие проявления, оценить которые может только врач.
Норма значений плотности в соответствии с механизмами образования урины
Существует несколько стадий образования урины, после завершения которых образуется материал необходимый для проведения анализа.
На первой стадии в почечных клубочках происходит формирование мочи первичного состава. В данном случае, кровь под воздействием внутреннего почечного давления подвергается очистке от токсинов и других элементов, образовавшихся в результате прошедшего цикла.
На второй стадии, отделенные от крови продукты проходят этапы реабсорбации по нефритовым каналам. Любые полезные вещества, которые могли отделиться под воздействием давления, повторно возвращаются в организм. На выходе получается урина, которая содержит исключительно вредные вещества, такие как хлор, натрий, различные сульфаты и так далее.
Именно этот полученный материал используется для проведения анализа посредством урометра.
Исходя из полученных результатов, а именно фиксации содержания солей и мочевины, происходит определение значения. Последнее нельзя назвать постоянным, так как на протяжении дня, в одном и том же биологическом материале, плотность может меняться несколько раз. Это зависит от еды, напитков, а также банальной потери жира посредством потоотделения.
Показатели в пределах нормы по принципу возрастного деления:
- малыш, возраст которого 1 день – 1,008-1,018 (плотность по данным урометра),
- 6 месяцев – 1,002-1,004.
- от полугода до 12 месяцев – 1,006-1,016.
- возраст от 1-го до 5-ти лет – 1,010-1,020.
- от 6-ти до 8-ми лет – 1,012-1,020.
- от 9-ти до 12-ти – 1,012-1,025.
- взрослые мужчины и женщины – 1,010-1,025.
Стоит отметить, что по достижению двенадцатилетнего возраста, показатель плотности анализируемой урины полностью сравним с показателем для биологического материала взрослого человека.
Осложнения при ХПН
Хроническая почечная недостаточность во многих случаях уже само по себе следствие длительно существующих у человека заболеваний. Осложнения непосредственно от ХПН возникают, как правило, уже при тяжелых стадиях болезни. Наиболее часто встречаются осложнения в виде сердечной недостаточности, инфаркта, тяжелой гипертонии.
Оказывает влияние ХПН и на деятельность центральной нервной системы. Тогда больному грозят судороги, развитие нервных расстройств вплоть до слабоумия.
При проведении терапии в форме диалеза нередки и тромбозы. Но самым опасным осложнением является некроз почки.
Пациент может впасть в кому, в следствии чего нередко наступает летальный исход.
Лечение в домашних условиях
С диагнозом ХПН большую часть времени пациенты проводят дома. Пребывание в стационаре необходимо в случае хирургического вмешательства и на последних стадиях болезни. В остальных ситуациях человек может находиться дома, исправно выполняя требования лечащего врача и регулярно его посещая.
Чтобы снять нагрузку с неповреждённых нефронов, нужно следовать определённым требованиям:
- отказаться от лекарственных средств, которые оказывают токсическое воздействие на почки;
- до минимума уменьшить физические нагрузки, однако не стоит полностью отказываться от них;
- источники заболевания должны быть своевременно выявлены и устранены;
- рекомендуется принимать медикаменты, способные выводить токсины из организма;
- придерживаться диеты (актуально на начальных стадиях заболевания).
Клиника терминальной стадии
Терминальная стадия — конечная в развитии ХПН. Она – самая тяжелая, и, к сожалению, неизлечимая. Это означает полный отказ нормального функционирования одной или обеих почек.
Скорость клубочковой фильтрации (СКФ) снижается до минимальных значений несмотря на проводимую терапию. Возникает сильная уремия, то есть организм фактически отравляет сам себя собственными «отходами».
Это состояние доводит до развития поражения сердечно-сосудистой системы. Усиленная терапия диалезом, что называется, и лечит, и калечит. Она поддерживает функции жизни, но может приводить к серьезной гипертонии, сильной анемии и тромбозу.
Серьезно страдают функции ЖКТ. Чаще всего пациент погибает из-за развившихся патологий сердца.
Хроническая почечная недостаточность — причины, лечение и осложнения почечной недостаточности

Хроническая почечная недостаточность (ХПН) – это тяжелое состояние почек, которое характеризуется постепенной утратой их функций.
Наши почки постоянно фильтруют избыток жидкости и токсины из крови, которые затем удаляются из организма с мочой.
При хронической почечной недостаточности в организме накапливается жидкость, электролиты и опасные токсины, которые почки не в состоянии вывести.
На ранней стадии ХПН вы можете не испытывать никаких симптомов. Хроническая почечная недостаточность может не давать о себе знать, пока работа почек не будет существенно нарушена.
Лечение ХПН фокусируется на замедлении прогрессирования болезни, а также на лечении первоначальной болезни, которая вызвала поражение почек. Хроническая почечная недостаточность постепенно прогрессирует до терминальной стадии, которая без искусственного очищения крови (диализа) или пересадки почек смертельна.
Причины хронической почечной недостаточности
ХПН возникает тогда, когда какое-либо заболевание или токсин повреждает ваши почки, причем это повреждение ухудшается месяцами или годами.
Среди причин хронической почечной недостаточности могут быть:
• Сахарный диабет 1 или 2 типа.
• Высокое артериальное давление.
• Повторяющиеся инфекции почек.
• Гломерулонефрит, воспаление нефронов.
• Поликистоз почек.
• Длительная обструкция мочевыводящих путей при мочекаменной болезни, увеличении простаты и некоторых формах рака.
• Везикоуретеральный рефлюкс, то есть заброс мочи из мочевого пузыря обратно в почки.
Факторы риска хронической почечной недостаточности:
• Сахарный диабет.
• Гипертоническая болезнь.
• Заболевания сердца.
• Курение.
• Ожирение.
• Высокий уровень холестерина.
• Болезни почек у родственников.
• Возраст старше 65 лет.
Кроме того, доказана расовая предрасположенность к хронической почечной недостаточности. Исследования среди жителей США показали, что ХПН более характерна для афроамериканцев, североамериканских индейцев и выходцев из Восточной Азии.
Симптомы хронической почечной недостаточности
Симптомы ХПН развиваются медленно, месяцами или годами. Они обусловлены преимущественно накоплением токсических веществ в организме.
Симптомы включают:
• Тошнота и рвота.
• Потеря аппетита.
• Нарушение сна.
• Слабость и утомляемость.
• Пониженное выделение мочи (олигурия).
• Ухудшение умственной деятельности.
• Мышечные подергивания и спазмы.
• Гипертензия, которую трудно контролировать.
• Отеки на нижних конечностях.
• Боль в груди.
• Одышка.
Признаки почечной недостаточности часто неспецифичны. Это означает, что они могут говорить и о других заболеваниях. Кроме того, почки очень хорошо адаптируются и компенсируют частичную потерю функций. Поэтому симптомы ХПН могут не проявляться до того момента, пока нарушение работы почек не станет очень критическим и необратимым.
Когда следует обратиться к врачу?
Обратитесь к врачу как можно скорее, если вы заметите у себя подозрительные симптомы. Если вы страдаете заболеваниями, которые повышают риск ХПН, ваш врач должен постоянно наблюдать вас, делать анализы крови и мочи, измерять артериальное давление. Ни в коем случае не запускайте инфекции мочевыводящих путей – при первых признаках неблагополучия обращайтесь к врачу!
Диагностика хронической почечной недостаточности
Для диагностики ХПН используются такие анализы и процедуры:
1. Анализы крови.
Анализы функции почек определяют уровень токсичных продуктов обмена в крови, таких как мочевина и креатинин. Если их содержание в крови повышено, то, возможно, почки не справляются со своей работой.
Анализы мочи помогают выявить нарушения, характерные для ХПН. В моче можно обнаружить белок, эритроциты, лейкоциты, сахар – содержание этих компонентов может говорить о том или ином заболевании почек или системном заболевании.
3. Визуализация почек.
Для того чтобы рассмотреть почки и мочевыводящие пути, чаще всего используется ультразвук. В некоторых случаях назначают компьютерную и магнитно-резонансную томографию, ангиографию (исследование сосудов) и др.
Для биопсии врач делает анестезию, а затем с помощью специальной длинной иглы берет образец почечной ткани для анализов. В лаборатории клетки, полученные при биопсии, можно исследовать на предмет рака, генетических и других заболеваний.
Лечение хронической почечной недостаточности
Некоторые типы ХПН можно лечить – все зависит от причины. Но зачастую почечная недостаточность неизлечима. Лечение ХПН направлено на облегчение симптомов, профилактику осложнений и замедление прогрессирования болезни. Если ваши почки очень серьезно повреждены, вам понадобится диализ или пересадка почек.
Лечение осложнений хронической почечной недостаточности включает:
1. Понижение артериального давления.
У людей с хронической почечной недостаточностью, как правило, повышается артериальное давление. Врач может назначить гипотензивные препараты. Обычно это ингибиторы ангиотензин-превращающего фермента (ИАПФ) или антагонисты АТ-II рецепторов. Гипотензивные препараты снизят давление и помогут сохранить почки. Дело в том, что высокое давление повреждает фильтрующий аппарат почек. Врач может делать вам частые анализы крови и мочи, чтобы следить за состоянием почек. Также рекомендуется диета с низким содержанием поваренной соли.
2. Контроль уровня холестерина.
Ваш врач может прописать препараты из группы статинов (симвастатин, аторвастатин), чтобы держать под контролем уровень холестерина в крови. Люди с ХПН часто имеют повышенный уровень холестерина, а это увеличивает риск инфаркта, инсульта и других сердечно-сосудистых проблем.
3. Лечение анемии.
В некоторых случаях вам могут быть назначены препараты железа и гормон эритропоэтин. Эритропоэтин усиливает выработку красных кровяных телец, что помогает преодолеть анемию, а вместе с ней исчезнут слабость, утомляемость, бледность.
4. Лечение отеков.
При хронической почечной недостаточности в организме может задерживаться жидкость, из-за чего развиваются отеки. Обычно отеки возникают на руках и ногах. Для выведения жидкости назначаются диуретики – мочегонные.
5. Защита костей от остеопороза.
Врач может назначить препараты кальция и витамина D для профилактики ломкости костей. Вам также могут прописать лекарства для снижения уровня фосфатов в крови. Это способствует лучшему усвоению кальция в костной ткани.
6. Диета с низким содержанием протеинов.
Когда наш организм получает белки из пищи, он перерабатывает их с образованием токсичных азотистых соединений. Если почки не могут выводить эти продукты обмена, то они накапливаются в крови, отравляя наш организм. Чтобы снизить уровень этих веществ, врач может порекомендовать вам диету с низким содержанием белков.
Лечение терминальной стадии почечной недостаточности
На последней стадии ХПН, когда почки уже не справляются с выведением жидкости и токсинов, можно либо использовать диализ, либо пересадить больному почку.
Диализ – это, по сути, искусственная очистка крови от токсинов. Диализ назначается на терминальной стадии почечной недостаточности. При гемодиализе специальная машина прокачивает кровь через фильтры, где задерживается избыток жидкости и токсичные вещества. При перитонеальном диализе при помощи катетера наполняют брюшную полость раствором для диализа, который абсорбирует вредные вещества. Затем этот раствор выводится наружу и заменяется свежим.
2. Трансплантация почек.
Если у вас нет других тяжелых заболеваний, угрожающих жизни, то вы можете стать кандидатом на пересадку почки от здорового донора или погибшего человека, завещавшего свои органы другим.
Если нет возможности делать диализ или трансплантацию, то возможен третий вариант – консервативное поддерживающее лечение. Но в этом случае продолжительность жизни при терминальной стадии ХПН исчисляется неделями.
Советы для больных
Как часть вашего лечения врач порекомендует вам специальную диету, чтобы облегчить работу почек. Попросите своего диетолога проанализировать ваш рацион, чтобы убрать из него вредные для почек продукты и напитки.
Диетолог может посоветовать вам:
1. Не употреблять блюда, содержащие большое количество соли.
Откажитесь от соленых блюд, чтобы уменьшить потребление натрия. В список нежелательных продуктов могут попасть консервы, замороженные обеды, сыры и некоторые мясные полуфабрикаты. Следует избегать фастфуд. Уточните у врача, сколько граммов соли должен содержать ваш дневной рацион.
2. Выбирать продукты с низким содержанием калия.
Ваш диетолог может посоветовать снизить и потребление калия. Среди продуктов, богатых калием, стоит упомянуть бананы, апельсины, картофель, томаты и шпинат. Можно заменить эти продукты яблоками, капустой, виноградом, бобами, клубникой, которые содержат мало калия.
3. Ограничить содержание белков (протеинов) в рационе.
Как уже говорилось, больные почки могут не справляться с пищей, богатой протеинами. Чтобы контролировать уровень азотистых соединений в крови, нужно ограничить потребление белка. Богатые протеинами продукты: мясо, яйца, сыры, бобы. Минимум белков содержится в овощах, фруктах, злаках. Правда, некоторые продукты искусственно обогащают протеинами – обращайте внимание на этикетки.
Осложнения хронической почечной недостаточности
Со временем ХПН повреждает практически каждый орган человека.
Потенциальные осложнения ХПН включают:
• Задержка жидкости, которая приводит к отекам на руках и ногах, повышению артериального давления и накоплению жидкости в легких.
• Внезапное повышение уровня калия в крови (гиперкалиемия), которое может нарушить нормальную работу сердца.
• Поражение центральной нервной системы, которое проявляется изменением личности, снижением интеллекта, припадками.
• Ухудшение иммунного ответа, что делает организм больного более восприимчивым к инфекциям.
• Понижение содержания эритроцитов в крови (анемия).
• Слабость костной ткани, частые переломы.
• Заболевания сердца и кровеносных сосудов.
• Пониженное либидо и импотенция.
• Перикардит, воспаление околосердечной сумки.
• Осложнения беременности, которые влекут за собой риск для матери и плода.
• Необратимое повреждение почек, требующее пожизненного диализа или трансплантации.
Профилактика хронической почечной недостаточности
Для уменьшения риска ХПН нужно:
1. Отказаться от спиртных напитков.
Если вы все же употребляете алкоголь, соблюдайте меру. Западные врачи считают, что для здоровой женщины моложе 65 лет норма не должна превышать один дринк, а для здорового мужчины – не более двух дринков в день. Пожилым людям, больным и беременным алкоголь вообще не рекомендуется.
2. Следовать инструкциям к лекарственным препаратам.
При использовании любых препаратов, в том числе аспирина, ибупрофена, парацетамола, следуйте инструкциям производителя. Прием больших доз лекарств может привести к повреждению почек. Если у вас уже были заболевания почек, консультируйтесь с врачом перед приемом любых лекарств.
3. Поддерживать здоровую массу тела.
Если у вас проблемы с лишним весом, начните заниматься спортом и контролировать свой рацион. Ожирение не только повышает риск проблем с почками, но и способствует сахарному диабету, приводит к гипертонии, уменьшает продолжительность и качество жизни.
4. Отказаться от сигарет.
Если вы курите, проконсультируйтесь с врачом по поводу современных методов снятия никотиновой зависимости. Таблетки, никотиновый пластырь, психотерапия и группы поддержки могут помочь вам бросить.
5. Следите за своим здоровьем.
Не запускайте инфекционные заболевания, которые могут со временем сказаться на ваших почках.
Следуйте рекомендациям вашего врача и не занимайтесь самолечением!
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Хроническая почечная недостаточность
Хроническая почечная недостаточность — это осложнение практически любого заболевания почек, характеризующееся группой симптомов, возникающих вследствие гибели большого количества нефронов. В результате гибели почечных клеток и дальнейшего их замещения соединительной тканью, происходит нарушение функций почек, что ведет за собой развитие уремии и смерть пациента. Данное состояние развивается длительно, в начальных стадиях могут отсутствовать симптомы, нарушающие жизнедеятельность пациента, но по данным ВОЗ — хроническая почечная недостаточность занимает 11 место среди причин летальных исходов.
- Этиология и патогенез хронической почечной недостаточности
- Классификация хронической почечной недостаточности
- Поражение органов и систем при хронической почечной недостаточности
- Симптомы хронической почечной недостаточности
- Диагностика хронической почечной недостаточности
- Лечение хронической почечной недостаточности
Этиология и патогенез хронической почечной недостаточности
Причиной развития хронической почечной недостаточности может быть хроническое заболевание почек, мочевыводящих путей или других органов.
- Первичное поражение клубочкового аппарата (гломерулонефрит, гломерулосклероз);
- Патология канальцев (хронический пиелонефрит, хроническая интоксикация свинцом, ртутью, гиперкальцемия, канальцевый ацидоз Олбрайта);
- Инфекционные заболевания (малярия, сепсис, бактериальный эндокардит, вирусный гепатит В/С);
- Системные заболевания (системная красная волчанка, криоглобулинемический васкулит, кожный лейкоцитокластический васкулит, гранулематоз Вегенера, узелковый периартериит);
- Заболевания обмена веществ (подагра, сахарный диабет, амилоидоз, гиперпаратиреоидизм);
- Нозологии, вызывающие обтурацию мочевыводящих путей (стриктуры уретры, мочекаменная болезнь, образования простаты, мочеточников, мочевого пузыря);
- Поражения паренхимы почек вторичного характера, вызванные сосудистой патологией (эссенциальная артериальная гипертензия, злокачественная артериальная гипертензия, стеноз почечных артерий);
- Наследственные заболевания (поликистоз почек, наследственный нефрит, фосфат-диабет, синдром Фанкони);
- Лекарственный нефрит.
Патогенез хронической почечной недостаточности
Независимо от этиологического фактора, развитие хронической почечной недостаточности происходит одинаково: развивается гломерулосклероз, характеризующийся замещением запустевших клубочков соединительной тканью. Компенсаторные возможности почечной ткани достаточно велики, поэтому при гибели 50% нефронов, функции почек сохранены, клинические проявления могут отсутствовать.
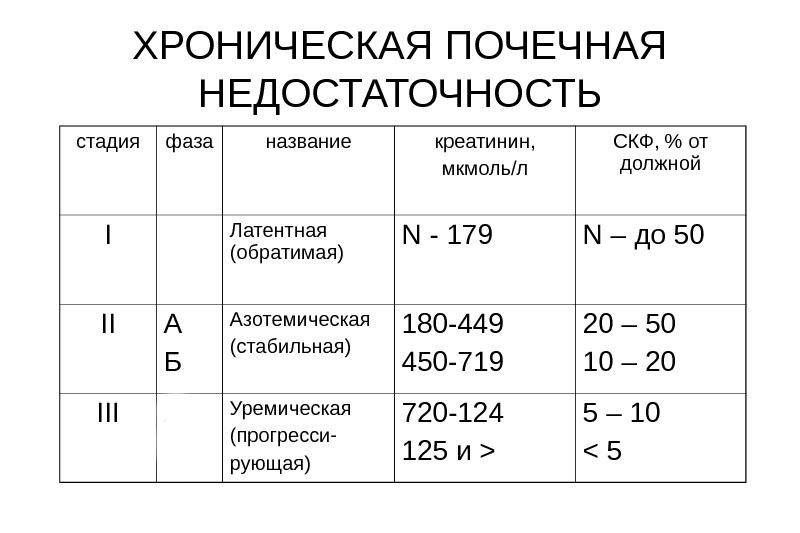
Классификация хронической почечной недостаточности
Стадию ХПН определяют по скорости клубочковой фильтрации, которая считается с помощью определенных формул (MDRD, Кокрофта-Голта), для обработки которых необходим пол, возраст и масса исследуемого.
Выделяют четыре стадии хронической почечной недостаточности:
- Латентная: протекает практически бессимптомно, может быть выявлена при углубленном обследовании либо в случайном порядке. Уже на этой стадии скорость клубочковой фильтрации понижается до 50-60 мл/мин, однако за счет компенсаторной способности, функции почек практически не нарушены. В клиническом анализе мочи может наблюдаться незначительная протеинурия, изредка наличие сахара. Выявление хронической почечной недостаточности на данной стадии прогностически благоприятно.
- Компенсаторная стадия: скорость клубочковой фильтрации снижена до 49-30 мл/мин. Диагностируются общие симптомы (слабость, жажда, утомляемость, сухость во рту, полидипсия, полиурия). Также определяются патологически изменения в анализах: в клиническом анализе мочи отмечается протеинурия, изостенурия, в биохимическом анализе крови — повышение уровня креатинина и мочевины, наблюдаются незначительные электролитные сдвиги.
- Интермиттирующая стадия: скорость клубочковой фильтрации составляет 29-15 мл/мин. Симптомы заболевания, вызвавшего ХПН, ярко выражены, наблюдаются изменения в лабораторных показателях (нарастает азотемия, протеинурия, анемия). При адекватном лечении состояние больного улучшается.
- Терминальная стадия разделена на четыре периода:
- I- клубочковая фильтрация 14-10 мл/мин. Диурез без стимуляции до 1,5 л/ сут. Развивается уремический синдром, электролитные нарушения. Возможна медикаментозная коррекция электролитного баланса;
- IIа- развивается олигурия (до 500 мл/сут). Наблюдаются выраженные электролитные сдвиги (гиперкалиемия, гипернатриемия), развивается метаболический ацидоз, отечный синдром. Функции сердечно-сосудистой, дыхательной системы субкомпенсированны;
- IIб- наблюдаются те же явления, а также присоединяются изменения со стороны кардио-респираторного аппарата (отек легких, острая левожелудочковая недостаточность, нарушение ритма, проводимости);
- III- развивается терминальная уремия, сопровождающаяся декомпенсацией сердечно-сосудистой системы. Лечение в данной стадии малоэффективно.
Поражение органов и систем при хронической почечной недостаточности
- Анемия — симптом, характерный для большинства больных в терминальной стадии заболевания. Развитие анемии связано с нарушением выработки эритропоэтина почками, тромбоцитопенией, коагулопатией, связанной с гепаринизаций во время проведения гемодиализа.
- Изменения со стороны сердечно-сосудистой системы преимущественно определяют прогноз заболевания. Около 20% больных погибают от явлений сердечной недостаточности или нарушений ритма и проводимости. Артериальная гипертензия — один из ранних признаков хронической почечной недостаточности. Артериальная гипертензия может быть первичной и вторично возникать на фоне ХПН. Нарушения ритма возникают за счет изменений электролитного баланса: гиперкалиемии, гипокальциемии, гипернатриемии. Также для хронической почечной недостаточности характерно развитие полисерозитов, в частности — перикардитов.
- С нарастанием уремии происходит поражение центральной, периферической нервной системы. Возможно развитие выраженной энцефалопатии, судорожного синдрома, коматозного состояния.
- Желудочно-кишечный тракт достаточно рано начинает принимать участие в компенсаторных механизмах при развитии хронической почечной недостаточности. Пациент жалуется на неприятный вкус во рту, подташнивание, снижение аппетита. Постоянное воздействие продуктов азотистого обмена на слизистые приводит к развитию стоматитов, гастритов, энтероколитов.
- Гипокальциемия приводит к развитию остеомаляции и остеофиброза. Снижение скорости клубочковой фильтрации провоцирует возникновение гиперфосфатемии. Уменьшение ионизированного кальция в сыворотке крови стимулирует развитие гиперпаратиреодизма, что вызывает остеодистрофию.
- Работа иммунной системы компенсирована до терминальной стадии почечной недостаточности. В случае присоединения вторичной инфекции прогноз заболевания резко ухудшается.
Симптомы хронической почечной недостаточности
Характер симптомов связан с первичной нозологией, однако при развитии хронической почечной недостаточности симптомокомплекс зависит от воздействия продуктов азотистого обмена на организм человека.
- В латентной стадии проявления будут стертого характера, но при наступлении компенсированной стадии пациент чувствует слабость, утомляемость, апатию, отечность нижних конечностей, лица, периодически возникающую головную боль, тошноту или рвоту. С нарастанием уремии отмечаются изменения со стороны других органов и систем: кожные покровы сухие, желтоватый оттенок, беспокоит кожный зуд, диагностируется снижение массы тела, запах аммиака изо рта.
- Со стороны сердечно-сосудистой системы наблюдается артериальная гипертензия, шум трения плевры при перикардите, тахикардии, различные аритмии, кровоизлияния, развитие сердечной недостаточности.
- Дыхательная система: одышка, влажный кашель при пневмонии застойного характера, отек легких.
- Желудочно-кишечный тракт: рвота, тошнота, отсутствие аппетита, боли в животе, неприятный запах изо рта, вздутие кишечника, развитие язв, эрозий в ротовой полости, желудке, кишечнике, кровотечения.
- Опорно-двигательный аппарат: жгучие боли в суставах за счет развития вторичной подагры, переломы костей на фоне нарушения электролитного баланса.
- Нервная система: икота, кожный зуд, раздражительность, головная боль, головокружение, ухудшение памяти, психозы, энцефалопатии. В терминальной стадии возможно развитие коматозного состояния.
- Мочевыделительная система: могут наблюдаться давящие боли в поясничной области, изменение цвета, прозрачности мочи, наличие отеков.
Диагностика хронической почечной недостаточности
Данный диагноз ставится на основе определения скорости клубочковой фильтрации, расчет производится с помощью специальных формул. Также в постановке диагноза помогает подробный расспрос, сбор анамнеза, с целью уточнения этиологии хронической почечной недостаточности, дополнительные методы обследования.
- клинический анализ крови: заметны признаки анемии различной степени, тромбоцитопения, лейкоцитоз;
- клинический анализ мочи: гипоизостенурия, протеинурия, наличие сахара в моче, форменных элементов, бактерий;
- биохимический анализ крови: заметное повышение уровня мочевины, креатинина, мочевой кислоты, АЛТ, АСТ, диспротеинемии, гиперкалиемии, гипернатриемии, гиперфосфатемии, гипокальциемии;
- анализ мочи по Нечипоренко — наличие лейкоцитов, эритроцитов, цилиндров;
- анализ мочи по Зимницкому — гипоизостенурия.
Инструментальные методы обследования:
- УЗИ почек — позволяет выявить уменьшение объема почечной ткани, снижение толщины паренхимы почек;
- эходопплерография: определяет снижение уровня кровотока на магистральных, интраорганных сосудах;
- пункционная биопсия почки — позволяет поставить точный диагноз, определить стадию, прогноз течения заболевания.
К рентгенконтрастным методам обследования относятся с осторожностью, так как многие из них обладают выраженной нефротоксичностью и могут негативно повлиять на течение заболевания.
Также целесообразно обследование сердца (ЭКГ, Эхо-кс), проведение рентгенографии органов грудной клетки, специализированные методы для постановки диагноза основного заболевания (генетические тесты, определение антител и так далее).
Лечение хронической почечной недостаточности
Тактика ведения пациента с данным диагнозом зависит от основного заболевания, стадии, скорости развития хронической почечной недостаточности. В латентной стадии пациент не нуждается в специализированном лечении, однако при постановке диагноза рекомендовано соблюдение режима труда, отдыха и специальной диеты. В последующих стадиях необходимо назначение симптоматической терапии.
Режим
Пациентам с ХПН рекомендовано избегать сквозняков, ограничить интенсивность физических нагрузок, соблюдать режима труда и отдыха в рабочее время.
Диета
Соблюдение диеты играет ключевую роль в лечении хронической почечной недостаточности. Режим питания и подбор продуктов проводится индивидуально в зависимости от стадии заболевания. Диета при данной патологии основана на ограничении поступления животного белка, соли, жидкости, продуктов, содержащих большое количество калия, фосфора.
В начальных стадиях уровень допустимый уровень белка- 1г /кг массы тела, фосфора-1г/сут, калия- 3,5 г /кг. В компенсированной стадии уровень белка и фосфора снижается до 0,7г/кг, калия- до 2,7 мг/кг массы тела. В последующих стадиях белок ограничивается до 0,6, фосфор-0,4, калий-1,6 г/кг. Рекомендовано употребление белков растительного происхождения. Рацион формируется за счет поступления углеводов (кроме бобов, грибов, орехов), жиров растительного происхождения.
Также необходимо проведение коррекции поступления жидкости в организм. Расчет водного баланса прост: диурез за прошедшие сутки+ 300 мл. При отсутствии отеков, сердечно-сосудистой недостаточности, объем жидкости не ограничивается. Обязательно регулировать поступление поваренной соли. При отсутствии отеков, артериальной гипертензии соль ограничивается до 12г в сутки, при наличии отечного синдрома-до 3г.
Всем больным показан строгий контроль за артериальным давлением (целевой уровень цифр АД- 130/80- 140/80 мм.рт.ст).
- лечение основного заболевания;
- борьба с азотемией (сорбенты, промывание желудка, кишечника, парентеральное введение растворов);
- нормализация электролитного баланса (назначение препаратов кальция, внутривенное введение растворов);
- нормализация белкового обмена — назначение аминокислот;
- лечение анемии — назначение эритропоэтина, препаратов железа, иногда проводится переливание компонентов крови;
- назначение диуретиков при отечном синдроме;
- антигипертензивная терапия — подбор и коррекция препаратов проводится индивидуально;
- гемостатическая терапия при наличии кровотечений;
- для поддержания функциональной способности печени — гептопротекторы, сердца — кардиопротекторы, метаболические препараты.
При терминальной стадии хронической почечной недостаточности медикаментозное лечение уже малоэффективно без дополнительного проведения гемодиализа, перитонеального диализа и трансплантации почки. Гемодиализ — метод очищения крови от токсических веществ с помощью фильтрации через полунепроницаемую мембрану аппаратом «искусственная почка» для нормализации водно-электролитного баланса. Данная процедура проводится каждые 2-3 и дня до конца жизни. Перитонеальный диализ — метод выведения токсических веществ из организма путем диффузии, фильтрации веществ через брюшину как полупроницаемую мембрану. При наличии благоприятных условий возможна трансплантация почки.
Своевременная постановка диагноза, правильно назначенное лечение и полное соблюдение предписаний врача позволит значительно улучшить качество жизни пациента.