Хондроперихондрит гортани
Хондроперихондрит гортани – это воспаление перихондрия и непосредственно хрящей гортани. Основные симптомы: боль в верхней или средней трети шеи, усиливающаяся при кашле и глотании; покраснение, отек этой области, формирование округлого образования; нарушения акта глотания; осиплость голоса, изменение его тембра; выраженная общая интоксикация. Диагностика заключается в сборе анамнеза, общем осмотре, непрямой ларингоскопии, оценке результатов лабораторных и инструментальных тестов. Лечение подразумевает дренирование полости абсцесса, антибактериальную и дезинтоксикационную терапию, противовоспалительные, антигистаминные средства, физиотерапию.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы хондроперихондрита гортани
- Осложнения
- Диагностика
- Лечение хондроперихондрита гортани
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Хондроперихондрит гортани встречается относительно редко. Общая заболеваемость составляет порядка 1-2 случаев на 10 000 населения. Свыше 60% из них – первичные и гнойные формы заболевания. Согласно статистическим данным, в большинстве случаев наблюдается поражение черпаловидного и перстневидного хряща, реже – щитовидного, крайне редко – надгортанника. Чаще болеют лица в возрасте от 30 до 50 лет. Патология одинаково распространена среди представителей мужского и женского пола. Более чем у 35% пациентов с таким диагнозом возникают осложнения в виде стеноза гортани, стойкого нарушения голосовой функции и хронического кислородного голодания.

Причины
Патология развивается при инфицировании перихондрия или непосредственно хряща патогенными стрептококками и стафилококками, реже – пневмококками, возбудителями специфических заболеваний – микобактерией туберкулеза, бледной трепонемой, вирусами гриппа, сальмонеллами. Причиной могут быть:
- Травматические повреждения. Наиболее распространенная этиологическая группа. В нее входят колотые и резаные раны, тупые травмы, огнестрельные ранения. Сюда же можно отнести ожоги глотки глотки различной этиологии, перенесенные оперативные вмешательства.
- Сопутствующие заболевания. Поражение хрящевых структур может развиваться в качестве осложнения гортанной ангины, гриппа, острых и хронических ларингитов, подслизистых абсцессов, рожистого воспаления, брюшного и сыпного тифа, туберкулеза, сифилиса, пневмоний.
- Медицинские манипуляции. Хондроперихондрит может провоцироваться бужированием пищевода, длительной интубацией, проведением бронхоскопии или трахеотомии. Редко в роли этиологического фактора выступает лучевая терапия при онкологических патологиях, снижающая местную резистентность тканей.
Патогенез
Проникновение инфекционных агентов к хрящам гортани происходит несколькими путями, преимущественно – контактным и гематогенным. Первично в месте поражения развивается воспаление надхрящницы. Наружные слои перихондрия обладают более высокой резистентностью, из-за чего в них наблюдается только умеренная инфильтрация, слабовыраженная пролиферация фиброзной ткани. Внутренние слои, отвечающие за рост и кровоснабжение хрящей, более чувствительны к воспалению, что проявляется формированием большого количества экссудата между надхрящницей и хрящом.
Это нарушает трофику и иммунологическую резистентность последнего. Вторично развивается хондрит с последующей секвестрацией и некрозом. Самыми восприимчивыми к таким процессам являются гиалиновые хрящи, которые не имеют собственных кровеносных сосудов.
Классификация
С учетом этиопатогенетического варианта выделяют две основные формы:
- Первичные. Развиваются в качестве самостоятельного заболевания вследствие прямого инфицирования хрящевого скелета. Включают поражения, спровоцированные травмой и метастазированием инфекции из отдаленных очагов.
- Вторичные. Являются результатом других патологических процессов, локализующихся в этой же анатомической области, в том числе – банальных и специфических воспалений слизистых оболочек.
В зависимости от клинического течения, хондроперихондрит гортани разделают на:
- Гнойный или абсцесдирующий. Воспалительные изменения хрящей и надхрящницы приводят к формированию абсцесса. Зачастую развивается при хондроперихондритах травматической и инфекционной этиологии.
- Склерозирующий или фиброзный. Воспалительный процесс становится причиной склерозирующих изменений, гипертрофии перихондрия и формирования соединительнотканных рубцов. Встречается при хронических ларингитах.
На основе локализации субперихондриального воспалительного инфильтрата, принято выделять следующие варианты заболевания:
- Внутренний. Характеризуется вовлечением в процесс преимущественно внутренней поверхности хряща и надхрящницы, обращенной к просвету гортани.
- Наружный. Наблюдается воспаление наружного перихондрия, сопровождающееся более выраженными изменениями на передней поверхности шеи.
Симптомы хондроперихондрита гортани
При первичном варианте симптомы возникают остро. Первым признаком становится ярко выраженный интоксикационный синдром – резкое повышение температуры тела до 39,5-40,0° C, озноб, сильная слабость, разлитая головная боль, одышка инспираторного характера. Увеличиваются передние и задние шейные лимфатические узлы. В дальнейшем клиническая картина зависит от локализации патологического процесса.
Вторичные хондроперихондриты отличаются постепенным развитием заболевания, меньшей интенсивностью системной интоксикации. Зачастую в подобных случаях отсутствует выраженная симптоматика, формирования абсцесса не происходит.
При наружном варианте патологии кашель, глотание и разговор провоцируют умеренную тупую боль с эпицентром на передней поверхности средней или верхней трети шеи. Боль усиливается при наклонах и поворотах головы. Спустя некоторое время в этом месте формируется небольшое плотное образование, болезненное при пальпации. Постепенно болевой синдром усиливается, возникает иррадиация в околоушную зону. В области абсцесса кожа истончается, приобретает синюшный, затем желто-бурый оттенок, образование начинает флюктуировать. Если к этому моменту не проводится хирургическое вскрытие, гнойные массы самостоятельно прорываются наружу и образуют гнойный свищ. Одновременно с этим резко улучшается общее состояние больного.
Внутренний вариант хондроперихондрита протекает в более тяжелой форме. При нем быстро развивается стеноз гортани, что клинически проявляется сильной инспираторной одышкой, тахипноэ, шумным стридорозным дыханием. Типичная особенность – осиплость голоса, которая сопровождается сильным изменением тембра, вследствие чего голос становится неузнаваемым.
Далее возникает дыхательная недостаточность, которая характеризуется акроцианозом, общей подавленностью, нарушением сна, снижением толерантности к физическим нагрузкам. В некоторых случаях она нарастает настолько быстро, что возникает потребность проведения неотложной трахеотомии. Прорыв абсцесса сопровождается внезапным приступом сильного кашля с отхождением большого количества гнойных масс, после которого интенсивность всех имеющихся симптомов существенно снижается.
Осложнения
Наиболее частое осложнение – стеноз гортани и хроническая гипоксия. Причина их развития – массивный некроз хрящевых тканей, на месте которых формируются соединительнотканные рубцы, деформирующие и сужающие просвет органа. При прорыве внутреннего гнойника во время сна имеется риск попадания гнойных масс в дыхательные пути с развитием аспирационной пневмонии или асфиксии. Реже наблюдается распространение инфекционного процесса в межфасциальные пространства с формированием флегмоны шеи. Последняя может проводить к внутричерепным осложнениям, медиастинитам. Также бактерии и их токсины могут проникать в системный кровоток, вызывая сепсис.
Диагностика
Для постановки диагноза опытному отоларингологу достаточно комплексного анализа жалоб пациента и данных физикального осмотра. При опросе уточняется наличие недавно полученных травм в шейной области, проведение медицинских манипуляций, имеющиеся сопутствующие патологии, в особенности – туберкулез, ларингиты, сифилис. При дальнейшем обследовании больного используется:
- Общий осмотр. При наружной форме патологии на поверхности шеи определяются характерные изменения кожных покровов, образование круглой или овальной формы. При длительном течении заболевания и наличии хронической гипоксии выявляется общая бледность, цианотичный оттенок кончиков пальцев и губ, общая заторможенность, повышенная частота дыхания, одышка, наличие дыхательных шумов, стридора.
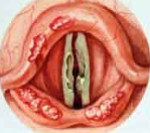
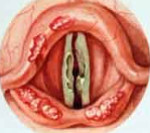
- Непрямая ларингоскопия. При объективном осмотре гортани визуализируется диффузная гиперемия, отечность слизистых оболочек. Внутренняя форма хондроперихондрита щитовидного хряща проявляется общим сужением просвета за счет шаровидного образования, сглаживающего контуры других хрящей. При поражении надгортанника последний резко утолщается, становится ригидным, перекрывает вход в вестибулярную часть гортани. Воспаление черпаловидных хрящей приводит к отеку черпало-надгортанной складки и грушевидного синуса, шаровидной деформации надгортанника. Воспаление перстневидного хряща сопровождается концентрическим сужением гортанной полости.
- Лабораторные тесты. В общем анализе крови обнаруживается резкое повышение уровня лейкоцитов, смещение лейкоцитарной формулы в сторону юных нейтрофилов, увеличение СОЭ. При хондроперихондрите сифилитической этиологии определяется позитивная реакция Вассермана, при туберкулезной – реакция Манту. При наличии кашля с гнойными выделениями осуществляется микробиологическое исследование последних, полученная микрофлора проходит тест на чувствительность к антибиотикам.
- Рентгенография шеи. Используется при невозможности провести полноценную дифференциальную диагностику. На рентгенограмме визуализируется тень с четкими границами, в отдельных случаях имеющая горизонтальный уровень. При недостаточной информативности полученных снимков назначается КТ шеи и МРТ мягких тканей шеи, которые четко визуализируют размеры и локализацию абсцесса, деформацию хрящей гортани.
Лечение хондроперихондрита гортани
Лечение проводится только в отоларингологическом или хирургическом стационаре. Терапевтическая тактика зависит от этапа заболевания. На ранних стадиях (до образования гнойной полости) показана массивная антибактериальная терапия. При наличии сформировавшегося абсцесса требуется операция. Программа лечения может включать:
- Хирургическое вмешательство. Заключается в наружном или эндоскопическом вскрытии полости абсцесса, эвакуации гнойных масс удалении хрящевых секвестров и некротизированных тканей, постановке дренажной системы. Часто перед проведением операции выполняется трахеостомия, которая позволяет использовать ингаляционный наркоз и предотвратить аспирацию гноя.
- Антибиотикотерапия. Применяются субмаксимальные или максимальные дозы антибактериальных средств широкого спектра действия – цефалоспоринов, сульфаниламидов, полусинтетических пенициллинов, аминогликозидов. В дальнейшем назначаются препараты, к которым высеянная микрофлора проявила наибольшую чувствительность.
- Симптоматические средства. При необходимости применяются антигистаминные и противовоспалительные препараты, анальгетики. Купирование интоксикационного синдрома проводится при помощи инфузионной терапии плазмозаменителями, аутогемотрансфузий. Для местной обработки используются растворы антисептиков. В качестве общеукрепляющих средств назначаются витаминные комплексы, биостимуляторы.
- Физиотерапия. Положительное влияние на течение заболевания оказывают УФО, УВЧ, СВЧ, фоноэлектрофорез по Крюкову-Подмазову, ионогальванизация на гортань с йодидом калия или хлоридом кальция. Выбор того или иного метода зависит от характера имеющегося воспалительного процесса.
Прогноз и профилактика
Прогноз при своевременной диагностике и правильно подобранной терапевтической схеме благоприятный. В запущенных случаях полноценного восстановления голосовой и дыхательной функции достичь не удается, в связи с чем возникает необходимость выполнения хирургической пластики гортани. Специфические превентивные мероприятия в отношении этой патологии не разработаны. Профилактика хондроперихондрита гортани основывается на предотвращении травматических повреждений шеи, раннем лечении сопутствующих заболеваний, санации других очагов инфекции в организме, проведении общеукрепляющих мероприятий.
Хондроперихондрит гортани. Причины. Симптомы. Диагностика. Лечение

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Хондроперихондрит гортани — это воспаление надхрящницы и хрящей скелета гортани, вызванное либо заболеваниями, описанными выше (гортанная ангина, острый ларингобронхит, подслизистый абцесс гортани), либо возникшее в результате травматического повреждения гортани с нарушением целости слизистой оболочки и надхрящницы и вторичного инфицирования, либо в результате изъязвления слизистой оболочки при таких заболеваниях, как сифилис, туберкулез и др.
Классификация хондроперихондритов гортани
- Первичные хондроперихондриты гортани:
- травматические;
- возникшие вследствие латентной инфекции;
- метастатические как осложнения общих инфекций (сыпной и брюшной тиф, грипп, пневмония, послеродовый сепсис и др.).
- Вторичные хондроперихондриты гортани:
- осложнения банальных острых ларингитов;
- осложнения банальных хронических ларингитов;
- осложнения специфических заболеваний гортани.
Причина хондроперихондрита гортани. В качестве возбудителей хронических хондроперихондитов гортани фигурируют стрептококки, стафилококки, пневмококки и микроорганизмы специфических инфекций (МБТ, бледная трепонема, вирусы гриппа и др.).
Патологическая анатомия и патогенез. Патологоанатомические изменения хрящей гортани определяются различной резистентностью к инфекции наружного и внутреннего слоев надхрящницы. Наружные слои более устойчивы к инфекции и реагируют на ее внедрение лишь некоторой инфильтрацией и пролиферацией клеток соединительной ткани, в то время как внутренние слои, обеспечивающие васкуляризацию и рост хрящей гортани, являются менее устойчивыми к инфекции. При возникновении воспаления надхрящницы между этими слоями, с одной стороны, и хрящом возникает прослойка гноя, которая отделяет надхрящницу от хряща, что лишает его трофического и иммунозащитного влияния надхрящницы и, как следствие, ведет к некрозу хряща и секвестрации (хондрит). Таким образом, поражаются в основном гиалиновые хрящи, которые не снабжены сосудами, а питаются через сосудистую систему надхрящницы.
При метастатических инфекциях воспалительный процесс может начаться в виде остеомиелита в области островков оссификации хрящей, образуя, как показал Liicher, множественные воспалительные очаги.
В большинстве случаев хондроперихондит гортани охватывает лишь один какой-либо хрящ гортани (черпаловидный, перстневидный и щитовидный, реже — хрящ надгортанника). При поражении щитовидного и перстневидного хряща воспалительный процесс может распространиться на наружную надхрящницу, что проявляется припухлостью на передней поверхности шеи, нередко гиперемией кожи и при прогрессировании заболевания — гнойными свищами на ее поверхности. В зависимости от локализации поднадхрящничного абсцесса различают внутренний и наружный перихондрит.
По ликвидации воспалительного процесса, как правило, образуется разной степени рубцовый стеноз гортани. Следует заметить, что развитие воспалительного инфильтрата надхрящницы не всегда завершается абсцессом; в этом случае процесс переходит в склерозирующий перихондрит, проявляющийся утолщением надхрящницы.
По данным Б.М.Млечина (1958), на первом месте по частоте поражения находится черпаловидный хрящ, затем перстневидный, реже щитовидный и крайне редко поражается надгортанник. При первичном хондроперихондите гортани абсцесс может достигнуть больших размеров, особенно при воспалении наружной надхрящницы, поскольку кожа, в отличие от слизистой оболочки, покрывающая внутреннюю надхрящницу, долго препятствуют прорыву гноя наружу и образованию свища. Вторичные хондроперихондиты гортани лишены этого препятствия, поэтому при них абсцессы не достигают большой величины и рано прорываются в просвет гортани.
Симптомы и клиническое течение хондроперихондита гортани. Первичные хондроперихондиты гортани протекают остро, сопровождаются высокой температурой тела (39-40°С), ознобом, инспираторной одышкой, общим тяжелым состоянием, выраженными воспалительными явлениями в крови. Вторичные хондроперихондиты гортани протекают менее остро и, как правило, вяло; при специфических инфекциях характеризуются соответствующими симптомами и патологоанатомическими изменениями.
При наружном хондроперихондите гортани отмечаются умеренно выраженные боли при глотании, фонации и кашле, боли в области переднего отдела шеи при поворотах головы. При нарастании клинической картины эти боли усиливаются и иррадиируют в ухо. Появляется болезненность при пальпации гортани. В области сформировавшегося абсцесса определяется флюктуация. В месте наибольшего истончения кожи образуется синюшное затем желтоватое пятно, затем абсцесс, если его своевременно не вскрывают, самостоятельно прорывается с образованием гнойного свища. Это приводит к улучшению общего состояния больного, снижению температуры тела и выздоровлению.
Значительно тяжелее протекают острые внутренние хондроперихондиты гортани. Для них характерно быстрое нарастание признаков стеноза гортани: дыхание становится шумным, стридорозным, частым; явления гипоксии нарастают столь стремительно, что приходится производить трахеотомию порой у постели больного. Характерными признаками этой формы хондроперихондита гортани является не столько осиплость и слабость голоса, сколько изменение его тембра до неузнаваемости, особенно при хондроперихондите гортани черпаловидных хрящей с вовлечением в воспалительный процесс черпалонадгортанных складок. Прорыв гноя в просвет гортани приносит облегчение лишь в том случае, если основная масса содержимого абсцесса исторгнута наружу в результате кашля. Если же опорожнение абсцесса произошло во время сна, то возникает опасность аспирационной пневмонии или даже асфиксии в результате спазма гортани.
Эндоскопическая картина при внутренних хондроперихондитов гортани чрезвычайно разнообразна и зависит от локализации патологического процесса. Слизистая оболочка гиперемирована, выпячена в виде шаровидного образования или в виде округлых инфильтратов, сглаживающих контуры пораженных хрящей. Перихондритические абсцессы на внутренней поверхности щитовидного хряща выпячивают слизистая оболочка внутрь гортани и вызывают ее сужение. Иногда виден внутригортанный свищ, чаще в области передней комиссуры (часто используют термины «передняя» и «задняя комиссура», отдавая дань традиции, фактически же в гортани имеется одна комиссура, расположенная в углу щитовидного хряща; слово комиссура обозначает слияние, соединение, больше таких анатомических образований в гортани нет; понятие «задняя комиссура» неверное, поскольку находящиеся там черпаловидные хрящи анатомически не соединены и между ними существует значительное меняющееся при фонации и дыхании расстояние, что совершенно не свойственно истинным комиссурам).
При диффузном хондроперихондите гортани общее состояние больного становится крайне тяжелым и может усугубляться явлениями сепсиса, общей гипоксией, а также некрозом хрящей с образованием секвестров. При ларингоскопии секвестры выявляются в виде беловатых хрящевых фрагментов различной формы с истонченными, выщербленными краями, подвергающимися гнойному расплавлению. Опасность возникновения секвестров заключается в их фактической трансформации в инородные тела, последствия которого непредсказуемы.
Случаи выздоровления при диффузном гангренозном хондроперихондите гортани завершаются рубцовым процессом и проваливанием ее стенок, что обусловливает в дальнейшем синдром стеноза гортани, проявляющийся хронической гипоксией и теми последствиями, к которым приводит это состояние.
Гипоксия, или кислородное голодание,- это общее патологическое состояние организма, возникающее при недостаточном снабжении тканей организма кислородом или нарушении ее утилизации. Гипоксия развивается при недостаточном содержании кислорода во вдыхаемом воздухе, например при подъеме на высоту (гипоксическая гипоксия) в результате нарушения внешнего дыхания, например при болезнях легких и дыхательных путей (дыхательная гипоксия), при нарушениях кровообращения (циркуляторная гипоксия), при болезнях крови (анемия) и некоторых отравлениях, например угарным газом, нитратами или при метгемоглобинемии (гемическая гипоксия), при нарушениях тканевого дыхания (отравления цианидами) и некоторых нарушениях тканевого обмена (тканевая гипоксия). При гипоксии возникают компенсаторные приспособительные реакции, направленные на восстановление потребления кислорода тканями (одышка, тахикардия, увеличение минутного объема кровообращения и скорости кровотока, увеличение в крови числа эритроцитов за счет их выхода из депо и повышение содержания в них гемоглобина и т. п.). При углублении состояния гипоксии, когда компенсаторные реакции не в состоянии обеспечить нормальное потребление кислорода тканями, наступает энергетическое их голодание, при котором в первую очередь страдают кора головного мозга и мозговые нервные центры. Глубокая гипоксия ведет к умиранию организма. Хроническая гипоксия проявляется повышенной утомляемостью, одышкой и сердцебиением при незначительной физической нагрузке, снижением трудоспособности. Такие больные истощены, бледны с цианотичной окраской каймы губ, глаза впалые, психическое состояние подавленное, сон беспокойный, неглубокий, сопровождающийся кошмарными сновидениями.
Диагностика хондроперихондита гортани. Первичный перихондрит практически не дифференцируется от септического отечного ларингита и флегмоны гортани, появление на слизистой оболочке язв облегчает диагностику хондроперихондита гортани. Отек передней поверхности шеи, наличие гнойных свищей и секвестров являются достоверными признаками этого заболевания. Диагностика дополняется тяжелой клинической картиной, явлениями удушья и острой гипоксии. Важным дифференциально-диагностическим подспорьем, наряду с прямой ларингоскопией, является рентгенографическое исследование гортани, при котором воспалительные ее отеки, так же как и отеки невоспалительного характера, достаточно легко дифференцируются от травматических и опухолевых поражений. Применяют метод томографии и боковую проекцию, при которых выявляют зоны деструкции хрящей гортани и оценивают динамику патологоанатомических изменений при хондроперихондите гортани.
Дифференциальную диагностику при хондроперихондите гортани проводят с туберкулезом, сифилисом, раком гортани, особенно в тех случаях, когда при этих заболеваниях возникает вторичный воспалительный процесс (суперинфекция). При наличии наружных свищей хондроперихондит гортани дифференцируют от актиномикоза.
Лечение хондроперихондита гортани в стадии дебюта проводят массивными дозами антибиотиков широкого спектра действия в сочетании с гидрокортизоном, антигистаминными препаратами и противоотечным лечением. При возникновении абсцесса и секвестров проводят хирургическое лечение, применяя наружный или эндоскопический метод, целью которого является вскрытие гнойника (флегмоны) и удаление хрящевых секвестров. Во многих случаях перед основным хирургическим вмешательством производят нижнюю трахеотомию для дачи эндотрахеального наркоза, предотвращения затекания гноя в трахею и тех значительных затруднений при эндоларингеальном хирургическом вмешательстве, проводимом в отсутствии общего обезболивания. Хирургическое вмешательство производят чрезвычайно щадяще. При наружном доступе стараются не повредить внутреннюю надхрящницу гортани, и наоборот, при эндоларингеальном подходе — наружную надхрящницу. При кюретаже, целью которого является удаление нежизнеспособных частей хрящевой ткани, стараются не повреждать хрящи, которые имеют нормальный вид и особенно те из них, которые обеспечивают фонаторную и дыхательную функцию гортани. После вскрытия абсцесса и его опорожнения при помощи отсоса в образовавшуюся полость вводят порошок антибиотика в смеси с сульфаниламидом.
Прогноз более благоприятен при хондроперихондите гортани с медленным развитием воспалительного процесса, и даже при более острых формах, если предпринято раннее адекватное лечение. При распространенных формах хондроперихондита гортани прогноз осторожный и даже сомнительный. В некоторых случаях при иммунодефицитных состояниях (СПИД, лейкемия, ослабление организма длительным хроническим инфекционным заболеванием) прогноз часто бывает пессимистичным. Прогноз в отношении голосовой и дыхательной функции всегда осторожный, поскольку даже своевременное и корректное лечение при хондроперихондите гортани никогда в этом отношении не приводит к удовлетворительным результатам.
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Хондроперихондрит гортани: что это, симптомы, лечение, профилактика

Воспаление хрящей и надхрящницы называют хондроперихондритом. Данное заболевание может поражать все хрящи – от ушного до реберных. Если поражены хрящи гортани – это хондроперихондрит гортани, одно из самых неприятных и опасных заболеваний верхних дыхательных путей.
Гортань – верхняя часть дыхательного горла, находится между глоткой и трахеей, состоит из непарных хрящей – надгортанного, перстневидного и щитовидного, а также парных, таких как черпаловидные, клиновидные и рожковидные; и голосовых связок. Функции гортани – дыхание и образование звуков (голосообразование).
Хондроперихондриты бывают острые и хронические, первичные и вторичные, разлитые и ограниченные, внешние и внутренние.
Острый перихондрит развивается быстро с выраженной клинической картиной. Хронический же может длиться годами, симптомы выражены нечетко.
Для первичного хондроперихондрита гортани характерный гематогенный путь попадания инфекции (с током крови) в хрящи и надхрящницу, развитием там воспаления и некроза. Вторичный развивается вследствие перехода инфекции с близлежащих органов (слизистой гортани, верхних дыхательных путей), травм, хирургических вмешательств. По сути вторичный хондроперихондрит является осложнением различных заболеваний и травматических поражений.
Ограниченный ходроперихондрит – воспаление захватывает один из хрящей гортани, при разлитом – поражаются два и больше хряща.
Внешний и внутренний различается по тому, какую оболочку, соответственно, захватило воспаление. Клинически никакого значения не имеет, поскольку впоследствии развития болезни патология захватывает весь хрящ.
Патогенез
Можно выделить три стадии хондроперихондрита гортани:
- Инфильтративная – начальная фаза. Мягкие ткани инфильтрованы, отечны, выражена их гиперемия, незначительная болезненность.
- Экссудативная – при попадании тем или иным путем инфекционного агента в надхрящницу происходит ее отслойка, что ведет к нарушению трофики хряща. Образуются грануляции и точечные некрозы, накапливается экссудат. В зависимости от вида инфекции (бактерия или вирус) экссудат может быть гнойным или серозным. Мягкие ткани отекают, появляется болезненность при пальпации. Количество отмершей ткани увеличивается и формируются абсцессы, которые прорывают в полость гортани или мягкие ткани, создаются свищи, через которые выходят частички отмершего хряща, гной или другие составляющие абсцесса. Некрозы хряща распадаются, что приводит к увеличению очага воспаления. Образуются обширные грануляции, которые могут кровоточить.
- Склеротическая – на месте некроза и грануляций формируется рубец, который деформирует хрящ и суживает просвет дыхательного горла. Изменения стойкие, консервативному лечению не поддаются.
Причины

Хондроперихондриты гортани, как правило, развиваются, когда в хрящ или надхрящницу попадает инфекция. Причинами их развития могут стать:
- повреждение хряща или надхрящницы при хирургических вмешательствах (установка трахеостомы, канюли, операции на трахее и горле);
- травма слизистой оболочки при бронхоскопии, бужировании пищевода;
- пролежни гортани (инородное тело гортани, интубация дольше двух недель);
- тупая травма передней поверхности шеи;
- огнестрельные ранения головы и шеи;
- инфекционные заболевания верхних дыхательных путей (грипп, корь, ангина, дифтерия);
- системный туберкулез, сифилис, тиф;
- бактериальные и вирусные ларингиты.
Очень редко встречается асептический хондроперихондрит, который развивается вследствие высокой лучевой нагрузки на гортань, например, при лучевой терапии опухолей; при отравлениях ртутью.
Симптомы

Клиническая картина хондроперихондритов гортани зависит от локализации воспалительного процесса, вида течения болезни, сопутствующих заболеваний, но можно выделить такие общие признаки:
- высокая температура тела (при остром процессе может повышаться до 40 градусов);
- астенический синдром (слабость, повышенная утомляемость, головная боль);
- выраженная боль при глотании и в состоянии покоя, что иррадиирует в уши;
- изменения голоса (охриплость, снижение тембра, вплоть до афонии);
- поперхивание при глотании;
- сухой кашель или покашливание;
- отек мягких тканей шеи, увеличение ее в объеме;
- боль в шее при касаниях или надавливании;
- проблемы с дыханием – от незначительной задышки до асфиксии;
- увеличение и болезненность шейных лимфоузлов;
- неестественное положение головы (голова вытянута вперед и кверху).
Следующие симптомы характерны для поражения различных хрящей гортани:
- воспаление щитовидного хряща – увеличение шеи в объеме, осиплость голоса, вплоть до его отсутствия, выраженная задышка, болезненность при надавливании на переднюю поверхность шеи;
- хондроперихондрит надгортанника – резкая боль при глотании, постоянное поперхивание даже слюной, изменения голоса, выраженная задышка, хриплость голоса;
- перихондрит перстневидного хряща – резкое нарушение всех функций гортани, тяжелое стридорозное дыхание (со свистом), асфиксия.
Диагностика
Кроме клинической картины поставить диагноз хондроперихондрита гортани помогут лабораторные исследования, ларингоскопия, лучевые методы исследования и УЗИ.
Лабораторные исследования, такие как общий анализ крови, покажут снижение уровня гемоглобина, выраженный лейкоцитоз и увеличение скорости оседания эритроцитов.
При ларингоскопии наблюдается отек и гиперемия (покраснение) слизистой оболочки гортани, неподвижность голосовых связок и надгортанника, могут визуализироваться свищевые отверстия и грануляции.
Из лучевых методик диагностики используют рентген – на снимке будет виден отек мягких тканей, неравномерное сужение просвета гортани, хаотические очаги кальцинации хрящей.

Компьютерная томография – самый информативный метод исследования, с его помощью четко устанавливают локализацию некроза хряща, наличие абсцессов и свищей. Для облегчения диагностики возможно проведение КТ с контрастом.
Контрастная фистулография применяется при наличии свищей, прослеживая ход свища в мягких тканях, количество разветвлений и их выходы, независимо внутренние они или внешние.
УЗД мягких тканей проводится с целью уточнения локализации внешних абсцессов в толще тканей шеи.
Лечение

При хондроперихондритах лечение может быть хирургическим и консервативным. Если не обнаружены абсцессы и свищи, можно обойтись без помощи хирурга.
Лечение должно проходить в условиях стационара. Назначаются антибиотики широкого спектра действия (азитромицин, аугментин, цефтриаксоны четвертого поколения) для борьбы с инфекцией в комбинации с сульфаниламидами.
Для ликвидации болевого синдрома пациенту назначают нестероидные противовоспалительные средства, анестетики (распыление в гортани раствора лидокаина, блокады, глотание кубиков льда), холодные компрессы. Обязательны антигистаминные препараты в комбинации с гормонами коры надпочечников, дезинтоксикационная терапия.
Пища для больного перихондритом должна быть максимально измельченной или жидкой, очень питательной. Рекомендуются мероприятия, направленные на поднятие иммунитета – витамин С и группы В, препараты алоэ, облучение ультрафиолетом и лазером.
Если присутствуют свищи и абсцессы, показано хирургическое лечение. Абсцесс вскрывается, некротические ткани удаляются вместе со свищевым ходом, полость промывается раствором антибиотика или асептика. В случае некротизации хряща – его удаляют частично или полностью. Обязательна установка дренажа.
При воспалении надгортанного хряща обязательна интубация из-за высокого риска развития асфиксии. Когда причиной заболевания стала интубация, следует снять трахеостому и поставить ее ниже по трахее.
Если уже сформировалась стойкая деформация просвета гортани показана крикотомия (рассечение перстневидного хряща), с последующей ларингопластикой для создания стойкого просвета; в комплексе с инъекциями лидазы для рассасывания рубцов. После лечения нужно пройти курс физиотерапии и реабилитации, для восстановления утраченных функций гортани.
Профилактика
Специфической профилактики при хондроперихондрите не существует. Чтоб избежать этого заболевания в первую очередь следует вовремя лечить все инфекции, особенно такие как туберкулез. Своевременно обращаться к врачу при травмах и первых признаках заболевания. И не забывайте про иммунитет. Закалка, зарядка, солнце и свежий воздух помогут укрепить организм и избежать многих неприятностей со здоровьем.
Осложнения
При неправильном лечении, отказе от госпитализации или позднем обращении за медицинской помощью возможны такие осложнения:
- абсцесс мягких тканей шеи;
- гнойное воспаление средостения;
- флегмона шеи и дна ротовой полости;
- аспирационная пневмония;
- свищи;
- рубцовый стеноз гортани;
- асфиксия;
- генерализация инфекции (сепсис).
К каким врачам обращаться?
Если вы заподозрили у себя хондроперихондрит гортани, вам следует немедленно обратиться к оториноларингологу!
Прогноз при данном заболевании неблагоприятный. Осложнения хондроперихондритов, особенно рубцовое сужение гортани, могут значительно ухудшить качество жизни, а если не лечиться, то от осложнений возможен летальный исход.
Перихондрит гортани
Перихондрит гортани – это воспалительные процессы, которые развиваются в хрящах гортани и часто ведут к последующему некрозу самих хрящей. Перихондритом могут поражаться все части гортани, чаще всего поражаются черпаловидные хрящи, далее по порядку следуют перстневидный хрящ, щитовидный и, наконец, надгортанник.
Этиология
Травмы гортани, резаные и огнестрельные раны, ушибы, несомненно играют роль, в смысле этиологических моментов, вызывающих данное заболевание. Вторично перихондрит развивается при туберкулёзе, сифилисе, раке гортани, а также при брюшном тифе, причём чаще всего поражаются черпаловидные хрящи, так как именно эти хрящи больше всего подвержены различным вредным влияниям.
Также на надхрящницу могут перейти различного рода гнойные и экссудативные процессы подслизистой ткани гортани, а также флегмонозные процессы, развившиеся в наружных мягких частях шеи.
Патологическая анатомия
Процесс выражается в более или менее значительной припухлости или утолщении надхрящницы, сопровождающихся припухлостью окружающей подслизистой соединительной ткани. При этом большей частью происходит образование гнойного экссудата, вследствие чего надхрящница отделяется от хряща и последний, весь или отчасти, может выделиться наружу. В редких случаях экссудат может рассосаться или повести к соединительнотканным утолщениям и к новообразованию хряща и костной ткани.
Перихондрит черпаловидных хрящей развивается зачастую при туберкулёзе гортани или при брюшном тифе и может повести к вскрытию сочленения между перстневидным и черпаловидным хрящом или к полному обнажению черпаловидного хряща на поражённой стороне так, что хрящ оказывается совершенно свободно лежащим в глубине.
При перихондрите перстневидного хряща, который встречается значительно реже, имеется дело в большинстве случаев с вторичным заболеванием в течение острых сыпных болезней, брюшного тифа, туберкулезных, сифилитических и раковых процессов. Чаще всего поражается задняя часть хряща, причём образуется экссудат между хрящом и надхрящницей. Последняя и окружающая её клетчатка разрушаются, омываемый со всех сторон гноем хрящ постепенно отделяется более или менее значительными кусочками и, подвергаясь некрозу, лежит на дне более или менее выпячивающегося абсцесса. В окружности абсцесса подслизистая ткань оказывается сильно отёчной и инфильтрированной. После прорыва размягчённой надхрящницы гной распространяется в подслизистую ткань полости гортани, образует там новые абсцессы и, наконец, прободает саму слизистую оболочку. Гной при этом изливается внутрь, а некротические кусочки хряща выделяются наружу кашлем или попадают в голосовую щель и бронхи, вызывая явления асфиксии. Если гной вскрывается в пищевод, то может образоваться гортанно-пищеводный свищ.
Нагноение может распространиться дальше на наружной поверхности гортани в подкожной клетчатке и повести таким образом к подкожной эмфиземе или к прорыву гноя через кожу, причём через образовавшееся прободение иногда могут выделяться кусочки хряща. Подкожная клетчатка на периферии представляется тогда обыкновенно серозно и гнойно инфильтрированной. После отторжения большей части хряща обыкновенно происходит рубцовый стеноз гортани.
Перихондрит щитовидного хряща развивается в большинстве случаев со стороны внутренней поверхности, причем гной выпячивает слизистую оболочку в просвет гортани и вызывает сужение последней. Если хрящ подвергается некрозу, то после вскрытия абсцесса он может выделиться наружу с кашлем. Иногда в воспалении хряща принимает участие и кожа, вследствие чего образуется наружный абсцесс, который может повести к образованию гортанного свища.
Перихондрит надгортанника ведёт либо к разлитой припухлости всего хряща, причём вид и форма его совершенно изменяются, либо при нём поражается только гортанная или ротовая поверхность хряща или же боковые части его. Образование абсцесса с размягчением хряща и здесь встречается нередко.
Симптомы и течение
Перихондрит гортани в начальной стадии даёт те же явления, какие наблюдаются вообще при всяком воспалительном заболевании гортани. Даже ограниченная сильная болезненность или припухлость лимфатических желез не дают верной точки опоры для распознавания. Но симптомы эти становятся весьма подозрительными, если уже раньше более или менее долгое время существовало заболевание гортани, которое развилось в течение острых сыпных болезней, сифилиса, брюшного тифа или туберкулёза. Одновременно с увеличением припухлости надхрящницы обнаруживается помимо изменения голоса и приступов кашля, затруднение глотания, сопровождающееся сильными болями; при этом всякое давление или смещение гортанных хрящей оказывается сильно болезненным. Если в дальнейшем течении, по мере выпячивания надхрящницы, образуется абсцесс, который вскрывается в подслизистую ткань, то, вследствие инфильтрации и припухлости, может получиться картина сужения гортани с одышкой и смертельным исходом, если своевременно не была произведена трахеотомия.
В более благоприятных случаях, встречающихся сравнительно редко, процесс отличается более медленным течением. Гной вскрывается наружу через подслизистую ткань, одышка уменьшается и при сильных приступах кашля отхаркиваются гнойные, зловонные массы, иногда содержащие кровь и некротические кусочки хряща. Если при этом кусочек хряща попадает в голосовую щель или в более глубокие дыхательные пути, то внезапно может наступить смерть от удушья, или больной по прошествии некоторого времени может погибнуть от последовательного заболевания лёгких.
Но после вскрытия абсцесса все опасные симптомы могут сразу исчезнуть, и постепенно может наступить выздоровление. Если гной вскрывается наружу в подкожную клетчатку, то после опорожнения абсцесса может образоваться рубцовое втягивание на месте абсцесса. Наконец вскрытие абсцесса наружу и внутрь ведёт к образованию свища гортани.
Относительно развития перихондрита на отдельных хрящах необходимо ещё отметить следующее: перихондрит перстневидного хряща развивается преимущественно на задней широкой части, на пластинке хряща; при этом ощущается сильная боль при глотании плотной пищи в момент прохождения её мимо воспалённого места. Указанная локализация процесса в то же время способствует прободению в пищевод. Кроме того могут остаться изменения в просвете гортани, если вследствие нагноения разрушается суставная связь с черпаловидным хрящом.
На щитовидном хряще могут поражаться обе пластинки или только одна из них. Если процесс локализируется на обеих передних поверхностях, то исчезают контуры гортани и последняя принимает своеобразную возвышенную форму. После вскрытия абсцесса и выделения иногда кусочков хряща заживление происходит путём новообразования соединительной ткани, причём остаётся более или менее значительное обезображивание гортани.
Перихондрит черпаловидных хрящей выражается более или менее значительной охриплостью, а также затруднением глотания, причём вследствие неполного закрытия голосовой щели жидкие вещества легко попадают в гортань. Глотание сопровождается обыкновенно сильными болями, которые часто отдают в ухо. Эти явления зависят отчасти от увеличения объёма того или другого хряща, а также от образования на них язв, которые проникают до надхрящницы и обнажают сам хрящ. У тифозных больных иногда наблюдается полное омертвение черпаловидных хрящей.
Перихондрит надгортанника характеризуется сильными болями при всяком глотательном движении, причём всё равно, имеется ли дело с острым воспалительным заболеванием, или с образованием инфильтрации и язв.
Диагностика
При первичном перихондрите диагноз крайне затруднён, так как даже при значительной припухлости гортани сложно наверняка определить, зависят ли воспалительные симптомы от покрывающих хрящи мягких частей, или от поражения самого хряща. Здесь часто вопрос решается на основании анамнеза, характера основной болезни, течения, лихорадочных симптомов и т. д. Значительно легче диагноз при вторичном образовании абсцессов, так как при этом иногда удаётся доказать наличие свободного куска хряща, или последний выделяется даже наружу при кашле. Если уже образовался свищ, то посредством зонда можно установить шероховатость хряща и таким образом поставить диагноз. Обыкновенно слизистая оболочка до образования абсцесса представляется напряженной, местами выпяченной и имеет грязно-красный цвет. При поражении щитовидного хряща возвышение надгортанника сильно выдаётся, а гортано-надгортанные складки более напряжены на той или другой стороне, в зависимости от того, распространяется ли процесс на правую или левую сторону. Поражение задней части пластинки перстневидного хряща характеризуется ограниченной краснотой и припухлостью задней стенки гортани, распространяющейся книзу.
Поражение черпаловидных хрящей выражается резкой инфильтрацией передних внутренних поверхностей и распространяющейся на голосовые отростки воспалительной припухлостью. Движения хрящей в значительной степени ограничены, часто совершенно уничтожены. Если уже произошло образование абсцесса, то иногда при боковом повороте гортанного зеркала удается заметить неправильной формы, грязного цвета край хряща с ясной выемкой и внутри последней измененный в цвете хрящ. Если черпаловидный хрящ уже выделился, то на его месте замечается неправильной формы углубление. Неполное закрытие голосовой щели и афония при этом составляют обычное явление. Надгортанник во всех случаях перихондрита представляется утолщённым, более или менее припухшим и теряет свою первоначальную форму.
Большие затруднения иногда возникают при дифференциальном диагнозе между перихондритом и опухолями, в особенности если последние, как при гуммозных инфильтратах, диффузно распространяются на наружную поверхность хрящей. Здесь необходимо быть осторожным и требуется продолжительное наблюдение, чтобы установить характер процесса.
Лечение и прогноз
Лечение перихондрита гортани большей частью оперативное. Производится операция окончатой резекции хрящей гортани, направленная на обеспечение оттока гноя. При явлениях стеноза больному обеспечивается возможность дыхания (трахеотомия, интубация). Антибиотики, противовоспалительные и симптоматические средства используются по показаниям лечащего врача.
С прогнозом нужно в общем быть очень осторожным. Сравнительно более благоприятен он при первичном перихондрите, так как особенно после вскрытия абсцесса наружу, даже с выделением некротических кусочков хряща, может произойти замещение дефекта новообразованной фиброзной тканью и, благодаря этому, по крайней мере относительное излечение. Остающиеся расстройства голоса зависят от степени разрушения хрящевого остова, отдельных хрящей и последовательных изменений тканей.
В тех случаях, когда перихондрит развился на почве тяжёлых изнуряющих болезней, таких как туберкулёз, рак и т.д., прогноз часто неблагоприятен.
Хондроперихондрит гортани
Что такое Хондроперихондрит гортани —
Хондроперихондрит гортани – это воспаление хрящей и надхрящницы гортани. Относится к самым тяжелым заболеваниям дыхательных путей. У большинства детей хондроперихондрит – это следствие воспалительного процесса подголосового отдела, спровоцированное инфекцией или травмами (хирургические: эндоскопические вмешательства при извлечении инородных тел, верхняя трахеотомия, реанимационные мероприятия и эндотрахеальная интубаиия). Так у детей вокруг воспаленной зоны появляется твердая инфильтрация мягких тканей (аномальное просачивание вещества внутрь клетки, ткани или органа), время от времени формируются наружные или внутренние гнойные свищи. Хондроперихондрит самая распространенная причина канюленосительства у детей. Заболевание протекает длительно от нескольких месяцев до нескольких лет.
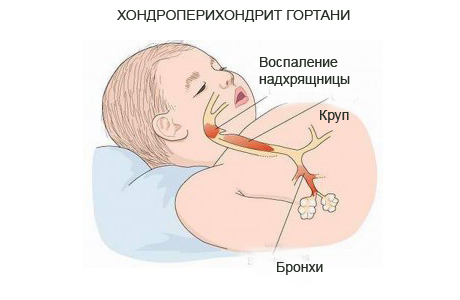
Что провоцирует / Причины Хондроперихондрита гортани:
Выделяют первичные и вторичные хондроперихондриты. Причина возникновения первичных – инфекционные заболевания: тиф, сифилис, грипп, корь. Вторичные хондроперихондриты – это осложнения после сильных заболеваний гортани, таких как туберкулез, рак и другие.
Самой популярной причиной возникновения хондроперихондрита гортани является травма различного характера, чаще всего полученная при хирургическом вмешательстве. Хондроперихондриты, возникшие на фоне травм имеют медленное, скрытое развитие, поэтому заболевание проявляется только через 2-3 месяца после получения травмы.
Отметим, что поражение хряща – это вторичный процесс, который происходит на фоне глубоких деструктивных изменений надхрящницы при некротических формах вирусного ларинготрахеобронхита, дифтерии, кори.
Гиалиновый хрящ лишен собственных кровеносных сосудов, он питается от надхрящницы, которая его покрывает. При хондроперихондрите может произойти отслойка надхрящницы, следствием этого процесса является некроз и секвестрация (внутренняя и наружная).
Также появление хондроперихондрита с частичным расплавлением хрящей возникает после перенесенной в период новорожденности врожденной пузырчатки, а именно дистрофической формы. Пузырчатые высыпания в верхних отделах гортани формируются после лучевого воздействия при лечении злокачественных опухолей гортани и смежных с ней зон.
Прямой причиной появления стеноза при хондроперихондрите гортани (хроническом) считаются плотные воспалительные инфильтраты, грануляции и нежные рубцы в зоне пораженных хрящей. Чаще всего патологический процесс у детей младшего возраста сосредоточен на задней и боковых стенках подголосовой полости и верхних кольцах трахеи.
Патогенез (что происходит?) во время Хондроперихондрита гортани:
Воспалительный процесс имеет 3 стадии развития соответствующих постепенному формированию рубцового стеноза. Сначала развивается хронический хондроперихондрит гортани, в связи с наклонностью к генерализации любого воспалительного процесса у детей. После этого воспаление становится всё более локализованным, и поражает в основном область хряща, в зоне подголосовой полости.
Выделяют 3 формы хондроперихондрита гортани:
- Инфильтративная – стенки трахеостомы инфильтрированы, кровоточат. При инфильтрации у больных наблюдается тугоподвижность голосовых складок, сужение голосовой щели, валики в подголосовой полоси воспалены. Резкая инфильтрация сопровождается явлениями дисфагии, болью при глотании, болезненностью гортани при пальпации.
- Гнойная – проявляется при получении травм, развитии инфекций. Происходит обильное разрастание грануляций на фоне изменений слизистой оболочки и надхрящницы, секвестрации хрящевых фрагментов. Хондроперихондрит трахеи формируется из-за образования пролежней по причине давления трахеотомической канюли, а также после чрезмерного обнажения колеи трахеи при трахеотомии и в результате постоянного раздражения и травматизации слизистой оболочки и трахеальных колец трубкой при аспирации мокроты из трахеи. Такие факторы могут стать причиной появления кровотечения из трахеотомической канюли и затрудненного дыхания при её свободном просвете. Валики в области пораженных хрящей воспалены или гранулированы, края трахеостомы покрыты кровоточащими грануляциями. У больных появляются свищи, из которых выходит гной и секвестрированные фрагменты пораженного хряща.
- Склеротическая – это переходная стадия от хондроперихондрита (воспаленных и пораженных хрящей) к рубцовой обструкции. Как правило, поражаются только хрящи гортани, а воспалительные инфильтраты уплотняются, становятся ригидными и малоподвижными. Грануляционных разрастаний при этой форме нет.
Симптомы Хондроперихондрита гортани:
При любой из форм хондроперихондрита гортани у больного наблюдается высокая температура, озноб, одышка, слабость, боль в горле, охриплость, боль при глотании, изменения тембра голоса, боль в шее, переходящая в ухо. В сложных случаях у больных появляется отек гортани, сужение просвета, выделения гноя, больные принимают вынужденную позу головы. Но симптоматика зависит только от локализации воспалительного процесса.
Хондроперихондрит щитовидного хряща. Поражается поверхность хряща. У больного наблюдается твердая припухлость, гиперемирована, отечна черпало-надгортанная складка, голосовая щель сужена, появляется чувство удушья, появляется гнойный свищ, через который могут выделяться кусочки хряща.
Хондроперихондрит надгортанника. У больного наблюдается резкое его утолщение и ригидность, припухлость локализуется только на гортанной поверхности и закрывает вход в гортань. Дети жалуются на боль першение в горле, попадание кусочков пищи в гортань, отечность, нарушения дыхания и голосообразования.
Воспаление перстневидного хряща. У больных наблюдается сужение гортани и нарушения её функций, гиперемия, припухлость, свищ.
Диагностика Хондроперихондрита гортани:
Прежде чем поставить диагноз хондроперихондрит доктор проводит осмотр больного ребенка, он проводит анализ собранного анамнеза и симптоматики больного. В целях диагностирования проводится рентгенография и ларингоскопия. Обязательно хондроперихондрит дефференцируют с острым тиреоидитом, параличем или парезом гортани.
Лечение Хондроперихондрита гортани:
Лечение хондроперихонлрита гортани (хронического) имеет 3 основных этапа:
- комплексное консервативное лечение и хирургическое вмешательство направлены на восстановление просвета дыхательной трубки;
- деканюляция – удаление трахеотомической трубки. При показаниях проводится пластическое закрытие трахеостомы;
- восстановление функций гортани, которые были утрачены во время болезни.
В случае, когда больной является канюленосителем после верхней трахеотомии, его лечение начинается с трахеотомии (корригирующей), при которой трахеостома перемещается максимально вниз, а трахеотомическая канюля отводится от подголосовой полости, чтобы уменьшить ее травматизацию и снять явления перихондрита.
При инфильтративной форме проводиться противовоспалительная терапия гормональными средствами с введением эластических дилатагоров. Одновременно назначается введение гидрокортизона в воспалительные инфильтраты, чтобы замедлить появление рубцовой ткани и облегчить дилатационную терапию.
При гнойной форме проводится многократное тщательное удаление или криодеструкция грануляций в зоне трахеостомы и подголосового отдела гортани. В случае необходимости хирургическим путем удаляют секвестрированные хрящевые фрагменты. Применяют протекторы, которые формируют просвет трахеи.
При склеротической форме проводиться щадящее хирургическое вмешательство – крикотомия, ревизия трахеостомы и подголосовой полости с дальнейшим формированием стойкого просвета гортани Т-образными резиновыми трубками, термопластическими протекторами или марлевыми тампонами. Наряду с указанными операциями применяют ферменты (лидаза, ронидаза) местно или в виде инъекций. При этой форме заболевания не применяется противовоспалительная и гормональная терапии, поскольку они неэффективны.
Профилактика Хондроперихондрита гортани:
Профилактикой хондроперихондрита считается своевременная диагностика и лечение инфекционных болезней, укрепление иммунной системы и предупреждение травм, попадания в гортань инородных тел, ожогов.
К каким докторам следует обращаться если у Вас Хондроперихондрит гортани:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хондроперихондрита гортани, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Euro lab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
