Функциональная (неязвенная) диспепсия
У пациентов с ФД могут выявляться ещё и следующие симптомы: боль и чувство жжения в эпигастрии, вздутие живота, отрыжка, тошнота, рвота, общая слабость, повышенная утомляемость, снижение работоспособности.
О функциональной диспепсии говорят в тех случаях, когда у больного отсутствуют заболевания (язвенная болезнь, опухоли, хронический панкреатит и др.), позволяющие включить их в группу органической диспепсии.
Диагноз функциональной диспепсии – это диагноз клинический. Он отражает наличие у больного определенных симптомов, возникающих не в результате сопутствующих хронических воспалительных изменений слизистой оболочки желудка, а вследствие нарушений желудочной секреции, гастродуоденальной моторики, висцеральной чувствительности, т.е. чувствительности рецепторного аппарата стенки желудка и двенадцатиперстной кишки к растяжению, нередко обусловленных нервно-психическими факторами. Этим он отличается от морфологического диагноза хронический гастрит.
- Синдром боли в эпигастрии, раньше его называли – язвенноподобный вариант. При этом варианте отмечаются непостоянные боли или чувство жжения в эпигастральной области. Эти боли не локализуются в других отделах живота, не уменьшаются после дефекации.
- Постпрандиальный дистресс-синдром, раньше его называли – дискинетический вариант. При этом варианте по меньшей мере несколько раз в неделю, после еды при приеме обычного объёма пищи возникают чувство переполнения в эпигастральной области или раннее насыщение.
Эти синдромы могут сочетаться и сопровождаться тошнотой.
К сожалению эти диагностические критерии не являются специфичными для функциональной диспепсии и могут встречаться при многих других заболеваниях. Поэтому диагноз функциональной диспепсии – это диагноз исключения, который может быть поставлен только после тщательного обследования больного.
Сначала надо исключить заболевания, входящие в группу органической диспепсии. Перечислим их:
-
; ; ;
- заболевания желчевыводящих путей;
- хронический панкреатит; ;
- другие инфильтративные поражения желудка – синдром мальабсорбции – сосудистые мальформации; – после применения нестероидных противовоспалительных препаратов (НПВП), антибиотиков, теофиллина, препаратов наперстянки, железа;
- вследствие употребления алкоголя;
- сахарный диабет;
- гипер- или гипотиреоз;
- гиперпаратиреоз;
- электролитные нарушения;
- заболевания соединительной ткани;
- заболевания печени.
-
— ослабление моторики антрального отдела желудка с замедлением эвакуации содержимого;
- нарушение аккомодации желудка — снижение способности его кардиального отдела и дна расслабляться после приёма пищи под действием нарастающего давления содержимого на его стенки (при нормальной аккомодации после приёма пищи происходит увеличение объёма желудка без повышения внутрижелудочного давления);
- нарушение ритма перистальтики (желудочная дизритмия).

Отделы желудка
Методы исследования при постановке диагноза можно разделить на основные и дополнительные.
- Клинический и биохимический анализы крови.
- Анализ кала.
- Гастродуоденоскопия. Позволяет исключить заболевания ЖКТ органической природы и провести биопсию для установления морфологического варианта сопутствующего хронического гастрита и дуоденита.
- Ультразвуковое исследование. Позволяет уточнить состояние печени, желчного пузыря и поджелудочной железы.
- Диагностика инфекции H. pylori.
- Рентгенологическое исследование желудка и ДПК. . .
- Исследование двигательной функции желудка (сцинтиграфия, электрогастрография, манометрия), компьютерная томография и т. д.
Лечение функциональной диспепсии включает в себя общие мероприятия по нормализации образа жизни и характера питания, применение лекарственных препаратов, а в ряде случаев и психотерапевтических средств.
Больным с ФД рекомендуется частое (6 раз в день) дробное питание небольшими порциями с ограничением жирной и острой пищи, а также кофе. Желателен отказ от курения, употребления алкоголя, приема НПВП.
Эффективны при лечении ФД ингибиторы протонной помпы, главным образом при болевом варианте заболевания (особенно при ночных болях), при сочетании ФД с ГЭРБ, у больных с избыточной массой тела, но они мало помогают при дискинетическом варианте. При нарушении двигательной функции желудка и ДПК для лечения применяют прокинетики – препараты, стимулирующие моторику желудочно-кишечного тракта (например, при «раздражённом» или «ленивом желудке»), или спазмолитики – препараты, уменьшающие спазм гладкой мускулатуры (например, при «дуоденальной гипертензии»).
Эрадикации инфекции H. pylori слабо помогает устранению диспепсических жалоб, но способствует снижению у больных риска возникновения язвенной болезни и рака желудка.
Врачи относят диспепсию к рубрике K30 в Международной классификации болезней МКБ-10.
Материалы для пациентов
- «Советы врачей» в разделе сайта «Пациентам»
- «Популярная гастроэнтерология» в разделе «Литература»
- «Популярная гастроэнтерология» в разделе «Видео»
Клинические проявления ФД
Симптомы функциональной (неязвенной) диспепсии отмечаются у пациентов на протяжении от 3 до 6 месяцев и характеризуются следующими жалобами:

- Болью в эпигастрии (верхней части живота). Она может беспокоить постоянно или возникать периодически. Данная жалоба не связана с опорожнением кишечника, частота и консистенция кала также не влияют на характер боли.
- Изжогой, частой отрыжкой, голодными болями. Эти симптомы могут быть признаком повышенного содержания соляной кислоты в желудочном соке.
- Ощущением тяжести в желудке после приема пищи, что связано с нарушением перистальтики и замедлением моторики желудка (антральной гипокинезией). Это, в свою очередь, может провоцировать развитие гастроэзофагеального и дуоденогастрального рефлюкса.
- Общим дискомфортом — тошнотой, вздутием живота, ощущением раннего насыщения желудка пищей.
Часто наблюдается сразу несколько симптомов у одного пациента, поэтому определить ведущий признак заболевания крайне затруднительно.
Меры предосторожности при расстройстве желудка
Желудочно-кишечный дискомфорт может быть первым проявлением серьезного органического заболевания.
Существует ряд так называемых «тревожных симптомов», при которых не стоит покупать таблетки от расстройства кишечника, а лучше не откладывая обратиться к врачу, чтобы исключить опухолевые заболевания.
К «тревожным признакам» относятся 1 :
- постоянный дискомфорт в животе;
- быстро прогрессирующая диспепсия (развитие в течение 6 месяцев);
- боль при глотании, ощущение затрудненного прохождения пищи через глотку и пищевод;
- частая рвота, особенно с примесью крови в рвотных массах;
- снижение массы тела на фоне обычного питания и образа жизни.
Особенную настороженность врачей вызывает появление этих симптомов у людей в возрасте старше 45 лет и с отягощенной наследственностью в отношении рака 1 . В таких случаях обязательно проводят срочное эндоскопическое исследование 1 .
Внимание! Симптомы диспепсии, такие как боль в эпигастрии, могут быть первым проявлением инфаркта миокарда 1 и острого нарушения кровообращения в кишечнике – заболеваний, требующих экстренной медицинской помощи 1 . В этих случаях вопрос «чем лечить расстройство желудка и кишечника» не должен стоять вовсе.
О необходимости экстренной медицинской помощи говорит появление следующих признаков:
- внезапно появившиеся симптомы диспепсии, которые не связаны с едой и сопровождаются одышкой, потливостью, усиленным сердцебиением;
- если симптомы диспепсии каждый раз возникают при физической нагрузке и проходит в состоянии покоя;
- когда симптомы диспепсии появляются остро, при этом дополняются сильной болью в животе.
Патофизиология
По определению, ФН ЖКТ не объясняются какими-либо структурными аномалиями. На основе биопсихосоциальной модели, разработанной Энгелем (Engel) [34] и адаптированной Дроссманом (Drossman) [35, 36], они характеризуются не как заболевания, а как сложные двунаправленные нарушения регуляции взаимодействия между кишечником и мозгом через ось «кишечник-мозг» (рисунок 1) . Общепризнано, что свой вклад в патогенез ФН ЖКТ на протяжении десятилетий вносят висцеральная гиперчувствительность, аномальная моторика (перистальтика) желудочно-кишечного тракта и психические расстройства, однако совсем недавно при ФН ЖКТ были выявлены неспецифическое воспаление кишечника, повышенная проницаемость кишечника, активация иммунитета и нарушения в микробиоме, что бросает вызов представлениям о полном отсутствии структурных изменений при ФН ЖКТ [37, 38].
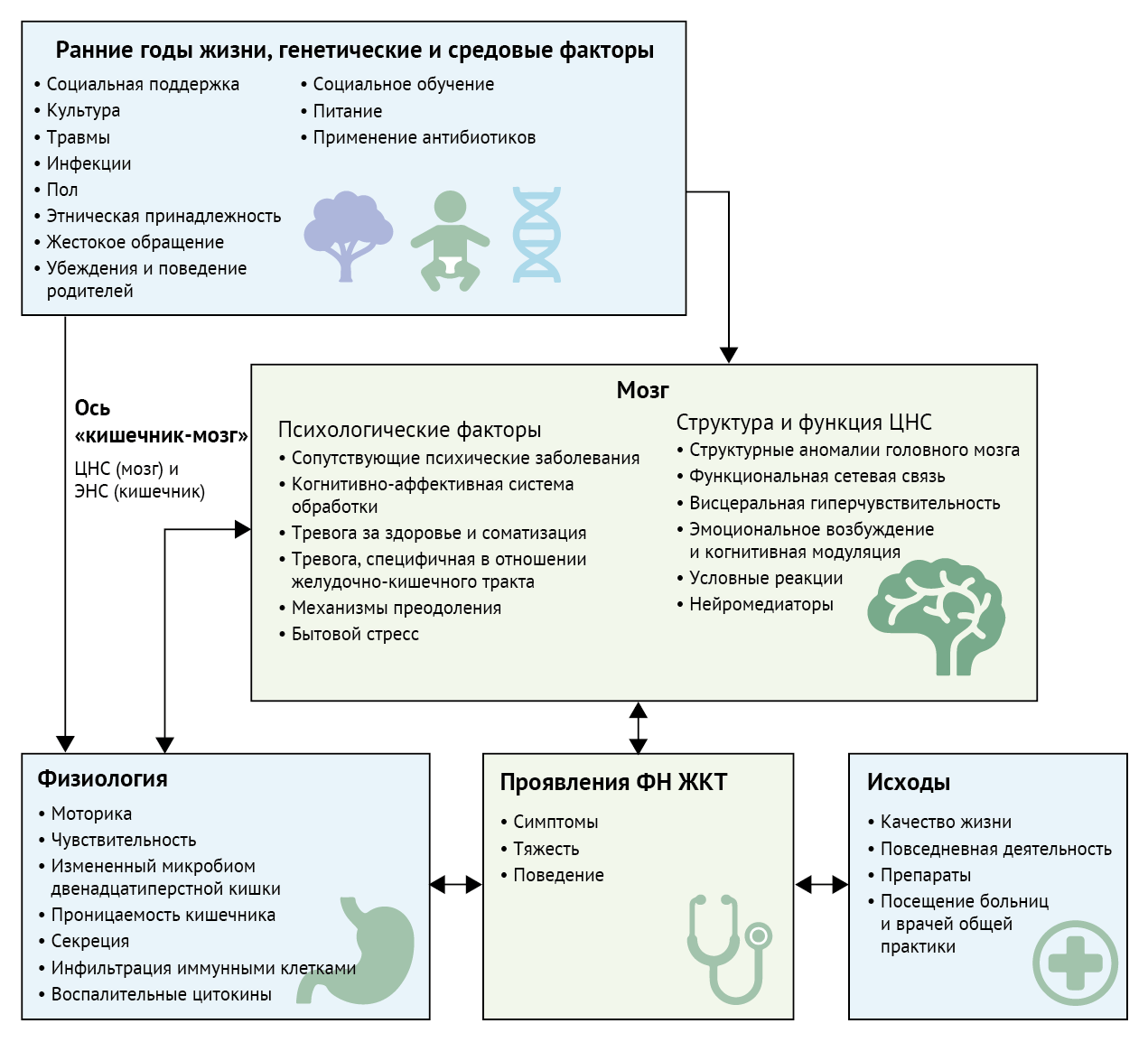
Адаптировано из van Oudenhove с соавт. [35]. ФН ЖКТ = функциональные нарушения желудочно-кишечного тракта. ЭНС = энтеральная нервная система
Интегрированная модель патогенеза заболевания помогла бы объяснить все известные явления, встречающиеся при ФН ЖКТ, и, что важно, обеспечила бы новое, экспериментально проверяемое понимание их причин (рисунок 2) [27, 39]. Важно, что биопсихосоциальная модель определяет болезнь как целостную и многофакторную и подчеркивает существование тесной связи между разумом и телом, которой способствует признанный факт двунаправленной связи между мозгом и кишечником при ФН ЖКТ [34, 35, 40]. Каковы бы ни были основные причины и патогенез ФН ЖКТ, для субъективного восприятия симптомов пациентом необходима обработка болевых и других сигналов от кишечника центральной нервной системой. Это участие центральной нервной системы подтверждается объективными данными, в том числе доказательствами существования нескольких областей аномальной мозговой активности, связанной с висцеральной гиперчувствительностью, а также с тревогой и депрессией у пациентов с ФН ЖКТ [41, 42]. В данных исследованиях нельзя определить причинно-следственные связи, однако они не имеют значения, когда патофизиология понимается с точки зрения взаимодействующих систем.
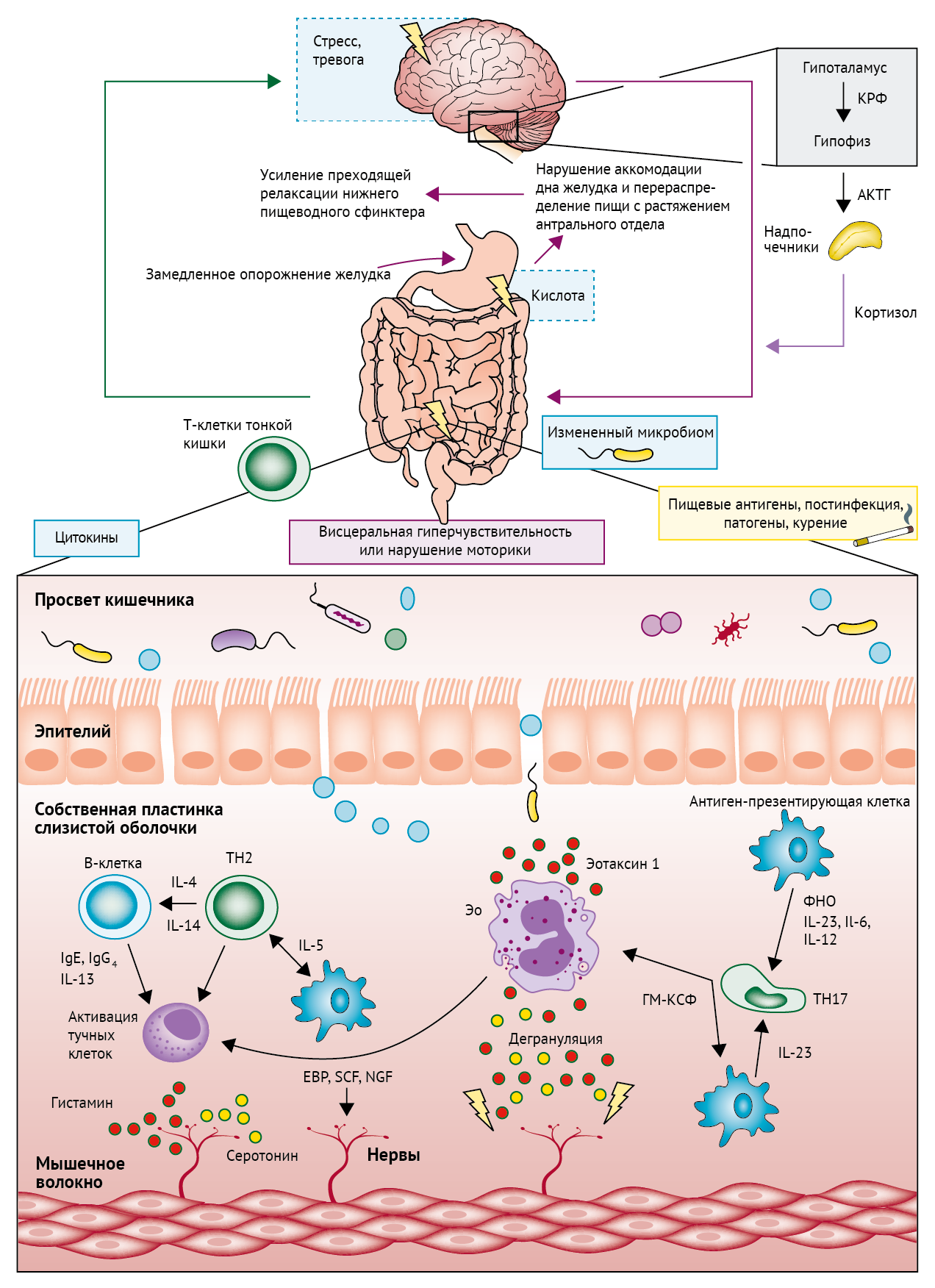
Рисунок 2 | Модель активации иммунной системы кишечника при функциональных нарушениях желудочно-кишечного тракта
Адаптирована из работы Talley и Talley [27, 39]. Предполагается, что после первичного контакта хозяина с антигеном факторы окружающей среды вызывают активацию его иммунной системы. Презентация Т-лимфоцитам антигенов из просвета кишечника, таких как патогены или пищевые пептиды, стимулирует созревание наивных Т-лимфоцитов до Т-хелперов 2 (TH2). Высвобождение ассоциированных цитокинов (IL-4, IL-5 и IL-14) способствует активации и привлечению эозинофилов, В-лимфоцитов и тучных клеток. В дополнение к традиционному TH2-пути секреция IL-23 антиген-презентирующими клетками, такими как дендритные клетки, В-лимфоциты и макрофаги, способствует дифференцировке Т-хелперов 17 (TH-17). Продукция ГМ-КСФ Т-хелперами TH-17 дополнительно стимулирует привлечение эозинофилов. Дегрануляция тучных клеток и эозинофилов приводит к высвобождению медиаторов воспаления, которые могут повреждать кишечный барьер, а также стимулировать и повреждать нервные волокна кишечника, что приводит к висцеральной гиперчувствительности и нарушению моторики, вызывающим желудочно-кишечные симптомы. Т-клетки кишечника, α4β7, являются маркером воспаления кишечника как при функциональной диспепсии, так и при синдроме раздраженного кишечника, и их уровень коррелирует с задержкой опорожнения желудка. Моторная дисфункция двенадцатиперстной кишки также может нарушать клиренс кислоты, вызывая кишечно-желудочные рефлекторные реакции, которые нарушают аккомодацию дна желудка и усиливают преходящую релаксацию нижнего пищеводного сфинктера, что приводит к желудочно-кишечному рефлюксу. Сигнальные каскады, стимулирующие дальнейшее высвобождение цитокинов, могут привести к появлению внекишечных симптомов, таких как беспокойство и усталость. Место и степень активации иммунной системы кишечника могут определять тип возникшего нарушения (например, поражение проксимального отдела кишечника может вызывать функциональную изжогу или диспепсию, более дистальное поражение — синдром раздраженного кишечника, функциональный запор или функциональную диарею).
КРФ = кортикотропин-рилизинг фактор, АКТГ = адренокортикотропный гормон, Ig = иммуноглобулин, IL = интерлейкин, TH = Т-хелперная клетка.
Новые данные ставят под сомнение концепцию о том, что пути «кишечник-мозг» действуют одинаково у всех пациентов с ФН ЖКТ. Независимые эпидемиологические исследования [43–45] показывают, что в 50 % случаев ФН ЖКТ начинаются с психологического стресса, за которым следуют желудочно-кишечные симптомы, в то время как в других 50 % случаев сначала возникает дисфункция кишечника, а затем наступает психологический стресс. Это наблюдение привело к гипотезе о том, что у некоторых пациентов патологический процесс начинается в желудочно-кишечном тракте и в первую очередь управляется им, что впоследствии вызывает системные проявления, включая психологическую дисфункцию как неотъемлемую часть патологического процесса. Кроме того, были определены вероятные микробные причины; Helicobacter pylori является общепризнанной причиной функциональной диспепсии, поскольку у некоторых пациентов излечение заболевания занимает длительное время после успешной эрадикации инфекции [46], а после гастроэнтерита может возникать или сохраняться впервые возникший СРК и/или функциональная диспепсия [47, 48], хотя гастроэнтерит как провоцирующий фактор выявляется в анамнезе лишь в редких случаях [49, 50].
Кроме того, в поддержку важности скрытой желудочно-кишечной патологии, лежащей в основе ФН ЖКТ, в разных подгруппах пациентов было выявлено неспецифическое воспаление кишечника (характеризуется преобладанием эозинофилов с инфильтрацией тучными клетками или без нее), повышенная проницаемость кишечника, изменения микробиома и активация иммунной системы (характеризуется циркулирующими Т-клетками, происходящими из тонкой кишки, и цитокиновым ответом) [51–53]. В свою очередь, имеются данные, указывающие на то, что неспецифическое воспаление кишечника может изменять структуру и функции нейронов, вероятно, вызывая висцеральную гиперчувствительность и моторную дисфункцию желудочно-кишечного тракта [54]. Более того, рефлекторные реакции кишечника могут затем изменять функцию более проксимальных отделов ЖКТ, потенциально вызывая задержку опорожнения желудка, ухудшение аккомодации дна желудка или усиление преходящей релаксации нижнего пищеводного сфинктера, что может объяснять различные ФН ЖКТ у одного пациента [55].
Ожидается, что активация иммунной системы кишечника будет чаще наблюдаться у женщин, будет связана с риском атопических и аутоиммунных заболеваний, а также будет колебаться с течением времени, возможно, с учетом вариабельности симптомов, все из которых наблюдаются при функциональной диспепсии и СРК [27]. Большинство пациентов с СРК и функциональной диспепсией имеют симптомы, связанные с приемом пищи [56, 57]. Отдельные компоненты пищи, возможно, в некоторых случаях подвергаясь аберрантному взаимодействию с микробиомом, могут приводить к презентации антигена в верхних отделах кишечника, инициируя активацию иммунной системы [58]. В других случаях реакция на стресс, управляемая централизованно, может быть первичным процессом заболевания, изменяющим функцию кишечника через гипоталамо-гипофизарно-надпочечниковую ось, вызывая нарушение взаимодействия «мозг-кишечник» [59]. Неблагоприятные события в раннем возрасте, возможно, приводящие к эпигенетическим изменениям, могут объяснить симптомы хронического характера и висцеральную гиперчувствительность у отдельных пациентов [60]. Эта модель заболеваний кишечника, обусловленных взаимодействием кишечника и мозга, является проверяемой и имеет значение для лечения, поскольку она потенциально способна выявить патогенетические пути, которые можно будет прервать. Это можно осуществить путем исключения пищевых антигенов, специфических манипуляций с микробиомом или целенаправленной иммунотерапии. В будущем эти методы могут дать надежду на излечение, а не только лишь на симптоматическую терапию.
Методы диагностики
При диспепсических расстройствах необходимо проконсультироваться с гастроэнтерологом. Диагноз устанавливают после полного обследования пациента, исключения других заболеваний пищеварительной системы.
- клинический и биохимический анализ крови;
- тесты на выявление хеликобактер пилори;
- анализ кала на скрытую кровь;
- суточная pH-метрия;
- УЗИ органов брюшной полости;
- ФГДС с биопсией;
- рентгенография желудка;
- электрогастрография;
- антродуоденальная манометрия;
- ЭКГ, рентген, КТ органов грудной клетки.

Во время диагностики выявляют патологии, которые стали причиной диспепсических расстройств, исключают диагноз синдром раздраженного кишечника, функциональная рвота, аэрофагию.
Лечение функциональных расстройств желудка
Терапия зависит от причины и степени функциональных расстройств желудка. Рекомендуется изменить режим и качество питания. Пищу нужно принимать 3-4 раза в сутки, хотя бы раз в день есть горячие жидкие блюда. Следует ограничить продукты, которые могут раздражать слизистую (слишком острые приправы, маринованные и жирные блюда, копчености всех видов). Очень часто коррекция питания приводит к значительному уменьшению или полному исчезновению симптомов, и медикаментозное лечение не требуется.
Если у пациента наблюдаются нейровегетативные расстройства, ему назначают холинолитики неселективного седативного действия. Нарушения нервной системы можно корригировать успокоительными фитопрепаратами, малыми транквилизаторами, такими как диазепам, оксазепам. В более тяжелых случаях назначают антидепрессанты.
Для лечения нарушений моторной функции и снятия болевого синдрома назначают спазмолитики (дротаверин, папаверин). Хороший эффект дают холинолитики и селективные холиномиметики, иногда больным рекомендуют принимать нитраты. При синдроме привычной рвоты назначают метоклопрамид, домперидон. Секреторные нарушения корректируют с помощью холинолитиков селективного действия (пирензепин, телензепин), антацидов.
Прогноз при функциональных расстройствах желудка
При функциональных расстройствах желудка прогноз довольно благоприятный. Основное требование — правильно поставить диагноз и вовремя начать лечение. Очень важно для пациента изменить тип питания, больше отдыхать и не перегружать нервную систему. Если заболевание возникло в молодом или подростковом возрасте, оно может само пройти через год или два, когда нейровегетативная система начнет стабильнее работать, устранятся нарушения, связанные с возрастными изменениями.
При неблагоприятных обстоятельствах функциональные расстройства желудка переходят в более серьезные заболевания – язву желудка, хронический гастрит. Случается такое при отсутствии лечения, регулярных нарушениях диеты, стрессах. Иногда переход функциональных нарушений в органические связан с заражением либо активацией Helicobacter pylori. Профилактика патологии заключается в соблюдении рационального питания, режима труда и отдыха, физической активности, устранении стрессов.
