Еюнит (воспаление тощей кишки): симптомы, лечение и прогноз для жизни
Еюнит – полиэтиологическое заболевание тощей кишки, которое характеризуется развитием воспалительно-дистрофических процессов, атрофией слизистой оболочки, нарушением всасывательной и пищеварительной функций.
Как самостоятельное заболевание еюнит встречается крайне редко и вызывает трудности в диагностике. Обычно воспаление тощей кишки сочетается с поражением подвздошной и двенадцатиперстной кишок, что входит в общее понятие «энтерит».
Классификация
По этиологии
 инфекционные;
инфекционные;- токсические;
- паразитарные;
- аллергические;
- медикаментозные;
- лучевые;
- алиментарные;
- постоперационные;
- врожденные аномалии кишечника и ферментопатии;
- при недостаточности дуоденального сосочка.
2. Вторичные (возникают на фоне других заболеваний).
По характеру морфологических изменений
- без атрофии;
- с умеренной частичной атрофией ворсин;
- с субтотальной атрофией ворсин.
По клиническому течению
Применительно к хроническому еюниту:
- легкое течение;
- среднетяжелое течение;
- тяжелое течение.
Симптомы
Симптомы острого и хронического еюнита сильно отличаются. Если при острой форме заболевания преобладают кишечные проявления, интоксикационный синдром, явления обезвоживания, то при хронической на первый план выходят общие симптомы, обусловленные нарушением всасывания с развитием белковой, поливитаминной недостаточности.
Острое течение
 повышение температуры (вплоть до 38-39 °С);
повышение температуры (вплоть до 38-39 °С);- общая слабость, недомогание, боль в мышцах, суставах, костях;
- тошнота, рвота;
- диарея (стул обильный, водянистый, до 15 раз в сутки);
- спастическая боль в верхней части живота;
- симптомы дегидратации (сухость во рту, снижение тургора кожи, при тяжелом обезвоживании – судороги, кома).
Хроническое течение
- расстройство стула (характерно выделение большого количества кала, частота стула 1-3 раза в день);
- стеаторея (кал глинистый, кашицеобразный, плохо смывается);
- боль в области пупка, обычно неинтенсивная;
- метеоризм;
- функциональный демпинг-синдром (после употребления продуктов, богатых углеводами, появляются тахикардия, тремор рук, потливость);
- общая слабость, недомогание;
- отсутствие аппетита;
- ухудшение памяти;
- головокружение, головная боль;
- изменение кожи (сухость, шелушение, пигментные пятна, снижение тургора и эластичности, бледный или сероватый цвет);
 ломкость ногтей, койлонихии;
ломкость ногтей, койлонихии;- выпадение волос;
- отпечатки зубов на языке, малиновый язык;
- похудение;
- атрофия мышц, снижение мышечной силы;
- судороги в конечностях;
- остеопороз;
- повышенная кровоточивость (частые носовые кровотечения, кровоточивость десен);
- «заеды» в уголках рта;
- парестезии.
Причины
 Кишечные инфекции. Кишечные инфекции чаще всего становятся причиной острого воспаления тощей кишки. Главенствующая роль принадлежит ротавирусам, энтеровирусам, сальмонелле, кампилобактериям. В некоторых случаях, после перенесенной острой кишечной инфекции, еюнит переходит в хроническую форму. Хронизации процесса может способствовать глистная инвазия (лямблиоз, аскаридоз, стронгилоидоз).
Кишечные инфекции. Кишечные инфекции чаще всего становятся причиной острого воспаления тощей кишки. Главенствующая роль принадлежит ротавирусам, энтеровирусам, сальмонелле, кампилобактериям. В некоторых случаях, после перенесенной острой кишечной инфекции, еюнит переходит в хроническую форму. Хронизации процесса может способствовать глистная инвазия (лямблиоз, аскаридоз, стронгилоидоз).- Алиментарный фактор. Погрешности в питании сами по себе не являются причиной еюнита, однако они предрасполагают к возникновению заболевания. Развитию еюнита способствуют преобладание в рационе высокоуглеводистой пищи, злоупотребление острыми приправами, питание всухомятку.
- Злоупотребление алкоголем. Токсическое действие алкоголя на слизистую оболочку вызывает функциональные нарушения, тем самым ведет к развитию хронического еюнита.
- Пищевая аллергия. Наиболее аллергенными считаются коровье молоко, орехи, рыба, шоколад.
- Воздействие некоторых лекарств и токсинов. Токсическое действие на тонкий кишечник оказывают ртуть, фосфор, свинец, мышьяк, цинк. Развитию хронического еюнита способствует длительное лечение нестероидными противовоспалительными препаратами, цитостатиками, глюкокортикостероидами.
- Ионизирующее излучение. Лучевой энтерит, в большинстве случаев, развивается во время лучевой терапии при злокачественных заболеваниях органов малого таза и брюшной полости.
- Недостаточность большого дуоденального сосочка. Из-за недостаточности сосочка 12-перстной кишки желчь постоянное вытекает в кишечник, что способствует развитию еюнита.
 Перенесенные операции на органах желудочно-кишечного тракта. В развитии еюнита наибольшее значение имеют операции на желудке (резекция, ваготомия, наложение гастростомы).
Перенесенные операции на органах желудочно-кишечного тракта. В развитии еюнита наибольшее значение имеют операции на желудке (резекция, ваготомия, наложение гастростомы).- Ишемия стенки тонкой кишки. Хроническая ишемия нарушает способность слизистой оболочки к регенерации и способствует возникновению дистрофических изменений в тощей кишке.
- Сопутствующая патология. Вторичный еюнит может развиваться на фоне других заболеваний ЖКТ (при гастродуоденальных язвах, гепатитах, циррозе печени, болезнях билиарного тракта, поджелудочной железы), при тяжелой почечной недостаточности с развитием уремии; при экземе; псориазе; эндокринной патологии (сахарный диабет, тиреотоксикоз); системных заболеваниях соединительной ткани; сердечно-сосудистых заболеваниях; иммунодефицитах.
Диагностика
Диагностический минимум при еюните включает:
 Общеклинические анализы крови и мочи.
Общеклинические анализы крови и мочи.- Биохимический анализ крови: уровень общего белка и отдельных его фракций, электролитов, глюкозы, билирубина, печеночных ферментов, мочевины, креатина, общего холестерина, триглицеридов
- Копрологическое исследование (анализ кала).
- Бактериологический анализ кала.
- Специализированные тесты для оценки всасывательной способности кишечника (Д-ксилозный, водородный тесты, тест с мечеными липидами, альбумином).
- Определение активности ферментов в содержимом 12-перстной кишки.
- Рентгенологическое исследование желудка и кишечника.
- ФГДС, колоноскопия.
- УЗИ органов брюшной полости.
- Биопсия тощей кишки.
Полное исследование тонкого кишечника можно провести с помощью капсульной эндоскопии. Это относительно новая методика, и она не входит в перечень обязательных мероприятий. Позволяет выявить патологию, недоступную для других способов диагностики.
Лечение
Диета
При еюните рекомендовано придерживаться диеты №4 по Певзнеру, в зависимости от активности воспалительного процесса и фазы заболевания применяются модификации основной диеты (4а, 4б, 4в).

Лечебное питание предусматривает ограничение в рационе жиров и углеводов, химических и механических раздражителей слизистой. Питание дробное, 5- 6 раз в день. Блюда подаются в вареном виде или приготовленные на пару.
| Рекомендуемые блюда | Нерекомендуемые блюда |
|
|
Препараты
- Средства для регидратации:
- растворы для пероральной регидратации (Регидрон, Нормогидрон, Гастролит);
- растворы для внутривенного введения (физиологический раствор, 5% раствор глюкозы).
- Антибактериальная терапия. Показания для назначения антибиотиков очень ограничены. Применяются они лишь при некоторых инфекциях, в особенности при микробной контаминации тонкой кишки. Препарат выбирается только после определения возбудителя инфекции.
- Вяжущие и обволакивающие средства (Де-нол, Вентрисол). Препараты этой группы формируют защитную пленку на слизистой оболочке и уменьшают воспаление.
- Энтеросорбенты (Смекта, активированный уголь, Полифепан). Применяются при остром и обострениях хронического еюнита, сопровождающихся выраженным интоксикационным синдромом.
- Спазмолитики (Мебеверин, Дюспаталин, Спазмомен). Назначаются при выраженном болевом синдроме.
- Противодиарейные препараты (Лоперамид, Имодиум). Применяются при нарушении моторики кишечника, обострениях еюнитов, однако при кишечных инфекциях от них следует отказаться.
- Ферментные препараты (Фестал, Панзинорм, Мезим, Креон, Панкреатин). Применяются для улучшения функции пищеварения и всасывания.

Народные средства
 для нормализации кишечной микрофлоры применяют соки и отвары из черники, шиповника, малины, земляники, клюквы;
для нормализации кишечной микрофлоры применяют соки и отвары из черники, шиповника, малины, земляники, клюквы;- спазмолитическим, обезболивающим действием обладают настои и отвары ромашки, зверобоя, мяты, календулы, тысячелистника, шалфея;
- вяжущий, антидиарейный и противовоспалительный эффекты оказывают отвары и настои зверобоя, плодов ольхи и черемухи, коры дуба.
Прогноз для жизни и профилактика
Прогноз для жизни при еюните благоприятный, тяжелые нарушения всасывания развиваются крайне редко.
Меры профилактики сводятся к коррекции питания, отказу от алкоголя, рациональному использованию лекарственных препаратов, своевременной диагностике и лечению сопутствующих заболеваний.
Еюнит
 Еюнит – это такое заболевание, при котором отмечается воспаление тощей кишки с повреждением ворсинчатого аппарата.
Еюнит – это такое заболевание, при котором отмечается воспаление тощей кишки с повреждением ворсинчатого аппарата.
Патология имеет острую и хроническую форму развития. Результатом такого патологического течения становится нарушение работы пищеварения в данном отделе, что зачастую вызывает метаболические изменения и обезвоживание организма.
Если лечение еюнита начато вовремя, возможно не допустить осложнения болезни, поскольку функцию кишечника удается полностью восстановить.
Что это такое?
Еюнит – патологическое состояние, характеризующееся воспалительным процессом в тощей кишке с поражением ворсинчатого аппарата и нарушением пищеварительных функций данного отдела кишечника. Довольно редко встречается как самостоятельное заболевание, обычно сочетается с воспалением других отделов кишечника (дуоденитом, илеитом).
Причины возникновения
Говоря о причинах этого заболевания, следует сразу упомянуть о том, что протекать оно может в острой или хронической формах. Так, острый еюнит развивается, как правило, при пищевых токсикоинфекциях и сочетается с поражением слизистой желудка, двенадцатиперстной, подвздошной, а зачастую – и толстой кишок. Основные возбудители острого еюнита – сальмонеллы, вибрион холеры, шигеллы, клостридии и прочие.
Реже это заболевание развивается вследствие существенных погрешностей в пище – употребления грубых, острых, пряных блюд, большого количества алкоголя.
В отдельных случаях острый еюнит имеет аллергическую природу и возникает в ответ на поступление в пищеварительный тракт аллергенных для него продуктов питания, лекарственных препаратов или других веществ.
Причиной хронического еюнита могут стать:
- продукты питания (как сказано выше – острая, механически грубая пища, спиртные напитки);
- продолжительный контакт с некоторыми химическими веществами на производстве (например, со свинцом);
- прием некоторых лекарственных средств (НПВС, антибактериальные препараты, цитостатики и прочие);
- инфекционные заболевания;
- дефекты иммунитета;
- ионизирующая радиация.
В единичных случаях признаки поражения тощей кишки сопутствуют течению болезни Уиппла, которая, как известно, имеет аутоиммунную природу и провоцируется попаданием в пищеварительный тракт инфекции (гемолитического стрептококка, бактероидов и так далее).
Вследствие воздействия на слизистую оболочку кишки причинных факторов повреждаются ее барьерные механизмы, нарушается защитная функция, что приводит к снижению процессов выработки кишечного сока, изменению его состава. Результатом становится нарушение процессов пищеварения. Также патологический процесс провоцирует спазм мышечных волокон стенки тощей кишки, что проявляется болевым синдромом и нарушением перистальтики.
Симптомы
В этом случае, хроническая и острая форма заболевания может иметь свои специфические симптомы, которыми дополняется общая клиническая картина этой гастроэнтерологической патологии. К общим симптомам следует отнести:
- ощущение боли и дискомфорта в области живота, неприятные ощущения могут усиливаться после приёма пищи;
- признаки общей интоксикации организма;
- жидкий стул.
Так как подобная клиническая картина практически идентична обычному пищевому отравлению, то в большинстве случаев пациенты не обращаются своевременно за медицинской помощью, и адекватное лечение патологии не начинается своевременно.
Острая форма еюнита проявляется такой симптоматикой:
- интенсивные болевые ощущения в животе, которые могут присутствовать даже в состоянии покоя;
- ощущение постоянной жажды;
- сухость кожных покровов;
- снижение тургора;
- тошнота, иногда со рвотой;
- приступы диареи;
- повышенная температура тела;
- слабость, повышенная утомляемость без видимой на то причины.
В некоторых случаях на фоне дегидратации возможно развитие сосудистой недостаточности.
Хроническая форма заболевания характеризуется следующими симптомами:
- метеоризм;
- урчание в животе;
- схваткообразные, тупые боли в животе;
- приступы диареи;
- симптоматика дисбактериоза.
При наличии вышеуказанных клинических проявлений следует обращаться к врачу, а не заниматься самолечением. В противном случае возможно развитие не только осложнений, но и переход острой формы заболевания в хроническую, что усложняет лечение.

Диагностика
Для определения диагноза проводится лабораторно-инструментальное исследование. При допущении на еюнит необходимо проконсультироваться с инфекционистом.
При ощупывании врачом живота пациента устанавливается:
- симптом Штернберга – в районе брыжейки больной чувствует заметный дискомфорт и боль, схожую с грыжей;
- симптом Поргеса – возле пупка, чуть-чуть левее при пальпации возникает боль.
Методы диагностики при еюните следующие:
- анализ крови, мочи;
- анализ кала;
- копрограмма;
- биопсия слизистой оболочки тощей кишки;
- эзофагогастродуоденоскопия.
После полученных данных врач определяет точное заболевание, причину его развития и назначает подходящую терапию при еюните.
Как лечить еюнит?
Зачастую лечение еюнита у взрослыз начинают раньше, чем закончится всестороннее обследование больного. Объясняется это следующим:
- из-за выраженного обезвоживания организма его следует наводнить как можно раньше, независимо от диагноза;
- лечение при еюните похоже на лечение при гастрите, поэтому врач не ошибется с назначениями еще до окончательной постановки диагноза;
- еюнит и гастрит в 70% возникают синхронно, поэтому и целесообразны ранние назначения, если гастрит диагностирован, а еюнит только подозревают и продолжают обследования больного.
При признаках острого и обострении хронического еюнита больного госпитализируют в инфекционное отделение, так как в ряде случаев болезнь похожа на острое пищевое отравление. Хроническую форму болезни можно лечить дома.
У взрослых кюнит лечат консервативными методами. В основе терапии – следующие назначения:
- полупостельный режим (насколько позволяет частый понос);
- соблюдение диеты;
- массивная инфузионная терапия;
- антибиотикотерапия;
- энтеросорбенты;
- спазмолитики;
- пробиотики;
- пребиотики;
- ферментные препараты;
- десенсибилизирующие препараты;
- витаминотерапия.
В основе терапии – быстрое восполнение потерь жидкости и питательных веществ. Его можно проводить и энтеральным путем – больной должен пить много жидкости (в среднем в 1,5 раза больше, чем он теряет). Но на практике применение такой методики часто невозможно из-за выраженной рвоты у пациента.
Поэтому проводят массивную инфузионную терапию – внутривенное капельное введение таких препаратов, как:
- препараты белка и белковых фракций;
- солевые растворы и электролиты;
- глюкоза;
- сыворотка крови.
При выраженной рвоте рекомендуется голод. Как только ослабевают острые проявления (в частности, диспептические – тошнота, рвота, понос), больному можно принимать пищу.
- дробное частое питание с употреблением маленьких порций;
- пища должна быть жидкой или в измельченном состоянии, теплой, калорийной и с достаточным количеством витаминов;
- пища не должна содержать тяжело переваривающихся и раздражающих кишечник продуктов – это специи, жиры, клетчатка и так далее.
Назначаются антибиотики, к которым чувствительны микроорганизмы, выявленные во время бактериологического исследования.
Энтеросорбенты назначают для того, чтобы остановить бродильные процессы в кишечнике и ликвидировать интоксикацию
Спазмолитики применяют при выраженном болевом синдроме.
Пробиотики – это взвесь нормальной микрофлоры. Пребиотики – препараты, которые стимулируют развитие собственной микрофлоры. И те, и другие препараты, а также ферментативные средства назначают с целью налаживания пищеварения.
Питание
При еюните рекомендовано придерживаться диеты №4 по Певзнеру, в зависимости от активности воспалительного процесса и фазы заболевания применяются модификации основной диеты (4а, 4б, 4в).
Не рекомендуемые блюда:
- сдоба, черный хлеб;
- крепкие бульоны, овощные навары;
- мясо и рыба жирных сортов, колбасные изделия, копчености, мясо куском, консервы;
- пшеничная, перловая каши, макароны, все виды бобовых, молочных каш;
- яйца, сваренные вкрутую, жареные;
- любые сырые овощи и фрукты;
- молоко, сметана;
- соусы, пряности, закуски;
- алкогольные напитки.
- подсушенный белый хлеб, сухари, несдобное печенье;
- слизистые супы с добавлением протертого мяса, фрикаделек;
- паровые котлеты, суфле, фрикадельки из нежирного мяса и рыбы;
- протертые безмолочные каши (рисовая, манная, овсяная, гречневая);
- яйца в блюдах, паровой омлет;
- кисели, желе из черники, спелых груш, кизила, айвы, черемухи, яблочное пюре;
- свежеприготовленный протертый творог протертый, творожное суфле;
- чай с лимоном и сахаром, черный кофе, соки черной смородины, черники пополам с водой, отвар шиповника, сушеной черной смородины, черники, черемухи.
Лечебное питание предусматривает ограничение в рационе жиров и углеводов, химических и механических раздражителей слизистой. Питание дробное, 5- 6 раз в день. Блюда подаются в вареном виде или приготовленные на пару.

Народные способы
Во время лечения хронической формы еюнита неплохую эффективность имеет употребление отваров лекарственных растений. Целебные травы способны оказать успокаивающее действие на ЖКТ, восполнить организм биологически активными веществами (эфирными маслами, органическими кислотами, витаминами и т. д.), повысить иммунитет и общий жизненный тонус больного.
Лучше всего при народном лечении еюнита зарекомендовали себя следующие рецепты:
- Отвар из мяты. Успокаивающее лекарство готовится так: 10 г сухих листьев необходимо поместить в заварник и заполнить его кипящей водой (200 мл). Спустя 15-20 минут отвар можно пить как обычный чай по 1 чашке 2-3 раза в день перед едой.
- Отвар из ромашки. Для приготовления успокаивающего, ранозаживляющего отвара эффективнее всего использовать цветки: 25 г сухого сырья необходимо поместить в стеклянную банку ёмкостью 0,5 литра, доверху заполнить её крутым кипятком, закрыть крышкой и дать настояться 35-40 минут. Процедив через марлю, целебный состав можно пить по 150 мл трижды в день накануне приёма продуктов питания.
Следует иметь в виду, что некоторые компоненты лекарственных растений способны вызывать аллергические реакции и провоцировать обострение болезни. По этой причине перед началом применения отваров рекомендуется проконсультироваться с врачом.
Профилактика
К мероприятиям, способным предостеречь появление нарушения — еюнит, можно отнести:
- подбор рациона, в котором исключается грубая и острая пища;
- отмена препаратов, которые влияют на здоровье слизистой кишечника,
- при обнаружении на слизистой поверхности хеликобактер пилори необходимо периодически проводить профилактическое лечение, назначенное врачом;
- если у больного диагностировалась хроническая форма болезни, то следует после прохождения лечения проверять состояние органов пищеварения раз в полгода.
Прогноз
Как правило, консервативное лечение с диетотерапией достаточно эффективно, функция тощей кишки восстанавливается полностью. Однако если диагностируется хроническая форма, то для предотвращения рецидива заболевания, показано постоянное соблюдение диеты.
Что такое еюнит и какие существуют методы его лечения
Еюнит – это такое заболевание, при котором отмечается воспаление тощей кишки с повреждением ворсинчатого аппарата. Патология имеет острую и хроническую форму развития. Результатом такого патологического течения становится нарушение работы пищеварения в данном отделе, что зачастую вызывает метаболические изменения и обезвоживание организма. Если лечение еюнита начато вовремя, возможно не допустить осложнения болезни, поскольку функцию кишечника удается полностью восстановить.

- Общие сведения об еюните
- Причины
- Симптомы
- Диагностика еюнита
- Лечение
- Медикаментозное лечение
- Диета
- Профилактика еюнита
Общие сведения об еюните
Очень редко воспаление слизистой оболочки в отделе тощей кишке возникает как самостоятельное заболевание. Обычно еюнит сопровождается с иными нарушениями ЖКТ (гастритом, язвой, дуоденитом).
Кроме того, болезнь трудно диагностировать, а при наличии еще и другого недуга, воспаление может быть вовсе необнаруженным. По этой причине врачи часто устанавливают неправильный диагноз (к примеру, целиакию, лактазную недостаточность). И как следствие – несоответствующее лечение еюнита, усиление воспалительного процесса, образование осложнений.
С тощей кишкой при еюните в патологический процесс может втягиваться подвздошная, двенадцатиперстная кишка, желудок.
Причины
Причины развития еюнита разные. Особенность состоит в том, что у острой формы болезни одни провоцирующие факторы, у хронической – другие.
Основные факторы развития еюнита:
- Острая форма – причиной болезни становится инфекционный возбудитель. Частым виновником является пищевое отравление. В болезнетворный процесс вместе с тощей кишкой добавляется ДПК и желудок. Патология проходит с яркими признаками интоксикации организма, недомоганием. При диагностировании обнаруживаются паратифозные бактерии, сальмонеллы. Изредка причиной еюнита бывает аллергическая реакция. Вызвать острое течение способна жирная еда, спиртное, грибы.
- Хронический еюнит – образуется под влиянием одновременно нескольких побуждающих факторов. Основным становится алиментарный. Кроме того, заболевание может возникать из-за отравления организма фосфором или свинцом, под воздействием инфекции, после проведения ионизирующего облучения, при слабом иммунитете.
При хронизации еюнита в кишке заселяется повышенное содержание микроорганизмов, которых в норме преобладать не должно. Однако, это не главная причина воспалительного процесса. Только при существовании других факторов (поражение ворсинок термическими, химическими возбудителями), происходит начало болезни.

Болезнь Уиппла повреждает, помимо тощей кишки, еще и суставы, возможна кожная сыпь. При наличии патологии у человека наблюдается сильный понос с потерей веса.
Медики установили, что еюнит образуется по причине ослабленного иммунитета. Вызывающий фактор – бактерии. Под воздействием провокатора происходит расстройство защитных механизмов, что ведет к нарушению ферментативной способности. В связи с этим, происходит нарушение переваривания проникающих нутриентов. Из-за чего увеличивается внутреннее давление в кишке, такое ведет к скапливанию в просвете жидкости.
Симптомы
Симптомы еюнита при острой, хронической форме также будут отличаться. При остром течении отмечаются более выраженные признаки:
- тошнота, рвота;
- развитие сосудистой недостаточности;
- частая диарея (до 10-15 раз на день);
- постоянное чувство жажды;
- потеря аппетита;
- боль сверху в животе;
- расстройство сознания, судороги;
- сухость кожи, слизистой.
Симптоматика хронического еюнита напоминает признаки воспаления кишечника:
- сильный понос;
- метеоризм;
- выраженное урчание, вздутие живота;
- дисбактериоз кишечника;
- боль возле пупка схваткообразного характера.

Хроническое заболевание тощей кишки сопрягается гиповитаминозом – патологическое состояние, отличается нехваткой в организме витамин. Из-за этого человек начинает рано стареть, иммунитет ослабевает. А у детей такой еюнит выражается частыми простудами.
Диагностика еюнита
Для определения диагноза проводится лабораторно-инструментальное исследование. При допущении на еюнит необходимо проконсультироваться с инфекционистом.
При ощупывании врачом живота пациента устанавливается:
- симптом Штернберга – в районе брыжейки больной чувствует заметный дискомфорт и боль, схожую с грыжей;
- симптом Поргеса – возле пупка, чуть-чуть левее при пальпации возникает боль.
Методы диагностики при еюните следующие:
- анализ крови, мочи;
- анализ кала;
- копрограмма;
- биопсия слизистой оболочки тощей кишки;
- эзофагогастродуоденоскопия.
После полученных данных врач определяет точное заболевание, причину его развития и назначает подходящую терапию при еюните.
Лечение
Лечение еюнита острой формы выполняется в стационаре, терапию хронической можно проводить дома, но только препаратами, назначенными специалистом. Понадобится диета, регидратационные мероприятия, применение антибиотиков – при инфекционном происхождении еюнита.
Медикаментозное лечение
Терапия медикаментами при еюните включает в себя:
- Спазмолитики (Мебеверин, Дротаверин, Но-Шпа) – для снятия боли и восстановления моторики тонкой кишки.
- Пробиотики, пребиотики (Максилак, Нормобакт) – налаживают микрофлору кишечника.
- Антибиотики (Азитромицин, Ципролет) – используются при еюните бактериальной природы.
- Противорвотные (Церукал, Мотилиум) – убирают рвоту.

Также для лечения еюнита применяются ферментативные вещества, витамины, лекарства для нормализации водно-электролитного баланса. Может потребоваться промывание желудка, регидратация. Когда патология вызвана аллергическим проявлением на какой-либо продукт, медикамент, провокатора устраняют с дальнейшим лечением симптомов.
Диета
Обязательно при наличии еюнита любой формы нужно придерживаться определенной диеты.
Нельзя употреблять следующие продукты питания:
- алкоголь, газировку;
- сладости, свежую выпечку;
- жареную, жирную, острую еду;
- соусы, специи, маринады;
- копчености, майонез;
- продукцию с большим содержанием холестерина и грубой клетчатки;
- фаст-фуды.
Рекомендуется такое питание при еюните:
- рыба, мясо нежирное;
- макароны, каши, приготовленные на воде;
- вчерашний хлеб;
- овощи отварные;
- чай некрепко заваренный.
Пищу при еюните хорошо кушать отварную или паровую. Исключить горячую – принимать только теплые блюда. Твердая пища нежелательна – лучше перетертая, жидкая, в виде пюре. Есть необходимо часто (5-6 раз на день), но понемногу, интервал между приемом пищи должен составлять 2-3 часа.
Профилактика еюнита
Чтобы не допустить развития болезни и поражение тощей кишки, достаточно выполнять несложную профилактику еюнита:
- соблюдать диету и режим питания;
- мыть руки после туалета, улицы;
- подвергать тщательной термической обработке продукты;
- мыть фрукты, овощи;
- своевременно проводить диагностику и лечение заболеваний кишечного тракта;
- каждый год обследоваться у гастроэнтеролога.
При хроническом еюните придерживаться вдвойне профилактических мероприятий, диеты, чтобы не вызвать обострения недуга.
Невзирая на яркие клинические признаки еюнита, болезнь без сложностей вылечивается. Если не допустить обезвоживания организма, прогноз будет положительный.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Еюнит
Еюнит – это острый или хронический воспалительный процесс в тощей кишке, который сопровождается нарушением переваривания и всасывания пищи, моторики данного отдела кишечника, его заселением патогенными микроорганизмами, вторичными иммунными и метаболическими нарушениями. Основными признаками являются диарея, боль в животе, энтеральная недостаточность, интоксикация. Диагностика основана на характерной клинической картине, данных бактериологического и иммунологического обследования, а также гистологической оценке биоптатов слизистой тощей кишки. Лечение направлено на регидратацию, коррекцию микробиоценоза кишечника, при инфекционной природе еюнита требуется антибактериальная терапия.
- Причины еюнита
- Патогенез
- Симптомы еюнита
- Диагностика
- Лечение еюнита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Еюнит – патологическое состояние, характеризующееся воспалительным процессом в тощей кишке с поражением ворсинчатого аппарата и нарушением пищеварительных функций данного отдела кишечника. Довольно редко встречается как самостоятельное заболевание, обычно сочетается с воспалением других отделов кишечника (дуоденитом, илеитом).
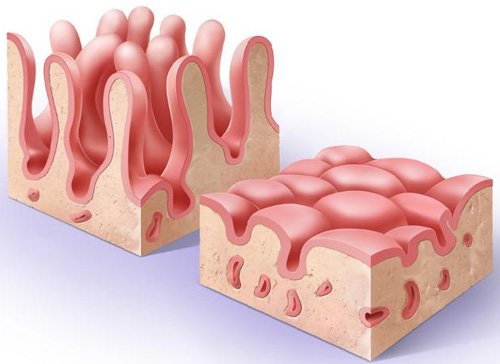
Гистологическая картина при данной патологии отличается отеком и укорочением ворсинок, сглаженностью клеток эпителия и их последующей атрофией на фоне умеренных признаков воспаления. В клинической гастроэнтерологии постановка диагноза «еюнит» весьма затруднительна, поскольку не существует значимых диагностических признаков, позволяющих отличить данное заболевание от интестинальных энзимопатий (лактазной недостаточности, целиакии). Именно поэтому часто возникают диагностические ошибки.
Причины еюнита
Рассматривая причины патологии, следует четко разделить острую и хроническую форму заболевания. Острый еюнит – это в подавляющем большинстве случаев инфекционная патология, возникающая вследствие пищевых отравлений. Обычно такая форма еюнита сочетается с гастритом, дуоденитом и сопровождается выраженной диареей, лихорадкой, интоксикационным синдромом. Наиболее частые возбудители – группа тифо-паратифозных микроорганизмов, сальмонеллы, холерный вибрион и другие.
Реже острый еюнит возникает при отравлениях грибами, некоторыми видами варенья из косточковых культур, употреблении слишком грубой пищи, большого количества приправ, а также крепких алкогольных напитков. Воспаление тощей кишки может быть одним из проявлений аллергической реакции организма на поступающие в желудочно-кишечный тракт вещества (продукты или фармакопрепараты).
Хронический еюнит рассматривают как заболевание с множественными этиологическими механизмами. Основная роль в его развитии отводится алиментарным факторам, систематическому отравлению свинцом или фосфором (может быть на производстве), нарушениям иммунной системы, инфекциям и действию ионизирующего излучения. Особенностью данной формы заболевания является заселение бактериями тощей кишки, которая в норме стерильна. Однако патогенное действие такая флора оказывает исключительно при наличии местных и общих предпосылок. Повреждать ворсинчатый аппарат тощей кишки может длительный прием таких препаратов, как антибиотики, противовоспалительные и химиотерапевтические средства.
К редким формам кишечной патологии, сопровождающейся признаками воспаления тощей кишки, относится болезнь Уиппла. Это заболевание характеризуется выраженной диареей и резким снижением веса на фоне лимфоаденопатии, поражения суставов и кожной сыпи различного типа. Считается, что причины данного заболевания кроются в иммунологических нарушениях в сочетании с попаданием в ЖКТ инфекционных агентов (бактероидов, коринебактерий, гемолитических стрептококков).
Патогенез
В основе патогенеза еюнита лежит повреждение барьерных механизмов слизистой оболочки, в результате чего снижается активность ферментативных систем, участвующих в заключительных этапах расщепления поступающих в кишечник нутриентов (белков, жиров и углеводов). Повышается осмотическое давление содержимого кишечника, развивается гиперэкссудация жидкости в его просвет.
Симптомы еюнита
Клиническая картина острой и хронической формы существенно отличается. Острый еюнит всегда начинается с бурной симптоматики: обильной диареи, тошноты, рвоты, часто имеет место гипертермия. Частота стула может достигать пятнадцати раз в сутки. Пациент ощущает выраженную общую слабость. При значительной потере жидкости возникают характерные симптомы дегидратации: сухость кожи и слизистых, снижение тургора тканей. В тяжелых случаях возможны судороги, нарушение сознания, а также ДВС-синдром. Часто пациентов беспокоят боли в верхних отделах живота, отсутствие аппетита. Такое течение может осложниться сосудистой недостаточностью.
Клиническая картина хронического процесса характеризуется сочетанием местного и общего кишечных синдромов. Местные энтеральные проявления еюнита обусловлены поражением ворсинчатого аппарата с нарушением пристеночного и полостного пищеварения, бродильными и гнилостными процессами. Типичными местными признаками являются диарея до пяти раз в сутки с полифекалией; испражнения кашицеобразные, пенистые, за счет нередуцированного билирубина имеют зеленоватый оттенок. Также характерна стеаторея (большое количество жира в каловых массах), креаторея (непереваренные мышечные волокна).
Общие клинические признаки вызваны поступлением в системный кровоток из тощей кишки большого количества токсинов вследствие значительного повышения проницаемости слизистой и развития дисбактериоза. Из-за нарушенного переваривания пищи и всасывания питательных веществ (мальабсорбции) развивается энтеральная недостаточность – снижается усвоение белков, углеводов и жиров, микроэлементов, витаминов.
Хронический еюнит сопровождается болевым синдромом. Боль чаще локализуется в околопупочной области, верхних отделах живота, имеет тупой или ноющий характер. Пациентов беспокоит сильное вздутие живота, интенсивное урчание, после которого боль на некоторое время уменьшается.
Диагностика
Несмотря на то, что еюнит имеет выраженную клиническую симптоматику, постановка такого диагноза обычно затруднительна. В первую очередь, связано это с тем, что изолированное поражение тощей кишки встречается крайне редко. Во-вторых, трудности верификации вызваны тем, что для исключения энзимопатий, имеющих сходную клинику, и определения состояния слизистой тощего отдела кишечника обязательно требуется гистологическое исследование стенки кишки.
Консультация гастроэнтеролога, а в случае острой патологии — инфекциониста позволяет выявить характерные для еюнита симптомы и жалобы. При объективном обследовании пациента специалист может обнаружить сухость кожных покровов, языка, снижение тургора кожи. При пальпации живота определяется болезненность в верхних отделах, выраженное урчание. Специфическими признаками еюнита являются симптомы Погреса (болезненность при глубокой пальпации живота левее и выше пупка) и Штернберга (боль при прощупывании области брыжейки тощей кишки).
Для определения этиологии еюнита в случае острого процесса проводится бактериологическое исследование каловых и рвотных масс, иммунологические методы, выявляющие антитела к специфическим возбудителям. В общем анализе крови изменения определяются редко: возможен незначительный нейтрофильный лейкоцитоз, а при тяжелом обезвоживании – признаки гемоконцентрации (уменьшения количества жидкой части крови относительно форменных элементов).
Для окончательной постановки диагноза требуется проведение биопсии слизистой оболочки тощей кишки. Забор участка слизистой выполняется в ходе эзофагогастродуоденоскопии – эндоскоп может быть введен и в начальные отделы тонкого кишечника. В биоптате на фоне умеренных воспалительных изменений определяется уплощение эпителия с выраженной отечностью и укорочением ворсинок.
Лечение еюнита
Лечение пациентов с острым процессом проводится в условиях инфекционного отделения, при хронической форме – амбулаторно или в отделении гастроэнтерологии. Основа терапии – проведение регидратационных мероприятий, диетотерапия (легкая хорошо усваиваемая пища с исключением острых, экстрактивных блюд), при инфекционной этиологии требуется антибиотикотерапия.
Регидратация начинается с использования специальных оральных растворов, причем пациент должен выпивать жидкость в количестве, превышающем потери примерно в полтора раза. Улучшение общего самочувствия, уменьшение жажды являются признаками достаточной регидратации. В тяжелых случаях растворы вводятся парентерально.
В случае бактериальной природы еюнита назначается лечение антибиотиками. С целью уменьшения процессов гниения и брожения, ускорения выведения токсинов обязательно применяются энтеросорбенты. Для нормализации моторики тонкого кишечника и уменьшения болевого синдрома при еюните используются селективные спазмолитики (отилония бромид, мебеверин и другие). Лечение также должно обязательно включать пребиотики и пробиотики, нормализующие микрофлору кишечника.
Прогноз и профилактика
Прогноз определяется формой патологии. Хронический еюнит обычно хорошо поддается терапии, крайне редко развивается синдром нарушения всасывания средней и тяжелой степени. При острой форме прогноз зависит от этиологии, степени дегидратации и своевременности оказания специализированной помощи.
Профилактика заключается в соблюдении норм личной гигиены, рациональном питании с исключением химически и механически агрессивных блюд. Категорически нельзя бесконтрольно принимать лекарственные препараты, которые могут повреждать стенку кишечника и другие органы. При остром еюните важна общественная профилактика: пациент в период заболевания должен использовать индивидуальную посуду и полотенца, а лица, работающие в пищевой промышленности, должны быть отстранены до полного выздоровления и бактериологического подтверждения отсутствия носительства инфекционных агентов.
Еюнит – что это такое, симптомы и лечение, диетические рекомендации
Воспаление тощей кишки называется еюнит, симптомы и лечение которого связаны с поражением ворсинчатого аппарата слизистой поверхности среднего отдела тонкого кишечника.
Клиническая патология не только обеспечивает системное нарушение пищеварительной функции тощей кишки, но и приводит к изменению метаболических процессов, сопровождающихся обезвоживанием организма, плохим перевариванием и всасыванием пищевой массы, изменением моторики тонкого кишечника, появлением патогенных микроорганизмов и прочих нарушений здоровой жизнедеятельности органа пищеварения.

Тощая кишка человека
Необычное название этого органа пищеварительной системы происходит от того, что при исследовании трупа патологоанатом внутреннее содержание этого отдела тонкого кишечника всегда порожнее. Анатомическое расположение тощей кишки – это средний отдел тонкой кишки, находящийся после 12-перстной кишки и перед подвздошной кишкой. Тощая и подвздошная кишка не имеют между собой четкой линии разграничения, однако, имеет хорошо выраженную брыжейку – анатомический орган пищеварительной системы, благодаря которому полые органы брюшной полости крепятся к задней стенке живота.
Тощая кишка у человека – это гладкомышечная полая структура, стенки которой имеют два мышечных слоя: продольный и циркулярный. Длина анатомического органа у взрослого человека составляет около 2 м, причем у женщин тощая кишка несколько короче, чем у мужчин. После смерти человека мышечные ткани ослабевают, и длина тощей кишки достигает 2,5 метров.

Для чего нужна тощая кишка и каково её значение в анатомической структуре? На этот вопрос до сих пор не существует единого мнения. Медицинские эксперты предполагают, что данный орган пищеварительной системы выполняет функцию фильтрата в системном пищеварении, однако, это не имеет научно доказанного подтверждения.
Еюнит – что это такое?
Еюнит – это довольно редко встречающееся заболевание, сопровождающееся воспалением в тощем отделе кишечника. Клиническая патология, обычно не проявляется как самостоятельное заболевание, а имеет сочетание с воспалением прочих отделов кишечной системы человека. Гистология еюнита характеризуется отёчностью и укорочением ворсинок слизистого выстилания тощей кишки, сглаженностью эпителиальных клеток, с последующей их атрофией на фоне воспалительных признаков. Все эти факторы сопровождаются нарушением всасывания и переваривания пищи, проявлением вторичных иммунных и метаболических нарушений.
Клинический диагноз еюнит определяется весьма затруднительно, так как не существует явных симптоматических признаков заболевания, что часто приводит к диагностической ошибке. Эффективное лечение еюнита, возможно, лишь после проведения качественного диагностического обследования, включающего в себя магнитно-резонансную и компьютерную томографию, ультразвуковое сканирование и прочие высокотехнологичные методы инструментального исследования.
Причины еюнита
Определяя возможные причины еюнита, следует разграничивать острую и хроническую форму клинического состояния. Так, острый еюнит, в большинстве случаев имеет инфекционную природу возникновения, связанную с пищевым отравлением.

Как правило, болезнь проявляется на фоне прочих системных заболеваний органов пищеварения, например:
- гастрита;
- дуоденита;
- язвенной болезни двенадцатиперстной кишки;
- целиакии и т. д.
Острая форма воспаления тощей кишки в наибольшей степени определяется после воздействия сальмонеллы, холерного вибриона или в случае поражения кишечника тифо-паратифозными микроэлементами. Клиника острого еюнита нередко подтверждается при отравлении грибами, после чрезмерного употребления острых специй и приправ, грубо волоконной пищи, а также после обильного потребления спиртосодержащих напитков. Нередко воспаление тощей кишки – это результат аллергической реакции после длительного курса фармакотерапии.
Хроническое воспаление (еюнит) определяется в случае длительного воздействия негативных факторов на организм человека. Как правило, это объясняется длительным приёмом фармакологических средств, постоянного воздействия токсических веществ (систематическое отравление на производстве, например, фосфором или свинцом) или является результатом ионизирующего облучения организма. До этого стерильная тощая кишка, в первом и втором случае, заселяется бактериями, которые повреждают ворсинчатый слой кишки и разрушают иммунную защиту ЖКТ.
Основу патогенеза воспаления тощей кишки (еюнита) составляет нарушение барьерных функций слизистой оболочки, снижающих ферментативную активность кишечника, и приводящих к нарушению расщепления органических соединений – белков, углеводов и жиров. Во всех отделах тощей кишки повышается осмотическое давление, влекущее за собой развитие жидкостной гиперэкссудации на просвет.

Симптомы еюнита
Симптоматические признаки развития заболевания по острому и хроническому типу существенно отличаются. Острый еюнит, характеризуется более выраженной симптоматикой:
- частой дефекацией, достигающей 10-15 раз в сутки;
- рвотными позывами и неустранимой тошнотой;
- сухостью слизистой и кожной поверхности;
- судорогами;
- нарушением сознания;
- ощущение постоянной жажды;
- болевым рефлексом в верхнем отделе живота;
- отсутствием аппетита;
- сосудистой недостаточностью и так далее.
Симптомы хронического еюнита сочетают в себе все признаки кишечного воспаления:
- метеоризм;
- обильная диарея;
- бурление, вздутие живота;
- схваткообразные волновые приступы боли в околопупочной области;
- симптомы дисбактериоза кишечника.
Кроме этого, хроническое воспаление тощей кишки сопровождается гиповитаминозом – болезненным состоянием, характеризующимся дефицитом поступления в организм витаминов. Такое клиническое состояние может обеспечивать организму человека ранее старение, снижение иммунитета, а хронический еюнит у детей может сопровождаться частыми простудными заболеваниями.
Диагностика воспаления тощей кишки
Изолированное поражение тощей кишки встречается крайне редко, что осложняет диагностику заболевания. Тем не менее, верифицировать болезнь можно при помощи гистологического и бактериологического лабораторного исследования. Однако перед началом диагностических процедур, гастроэнтеролог проводит объективное обследование, основанное на анамнезе и жалобах пациента.

Глубокая пальпация левее и выше пупка может выявлять болезненность, в медицине определяемой как синдром Погреса и Штерберга, когда ощущение боли возникает при глубоком прощупывании живота в области брыжейки тощей кишки. Окончательным подтверждением диагноза является биопсия слизистой оболочки тощей кишки, которая после исследования биоматериала определит степень повреждения ворсинчатой выстилки, установит характер отёчности тканевой поверхности.
Как и чем лечить еюнит?
Лечение еюнита начинается несколько раньше, чем закончится диагностическое обследование. Объясняется этот факт высокой степенью выраженности обезвоживания организма. Лечение пациентов с острой формой еюнита проводится в стационарных условиях. Основой терапевтических мероприятий является назначение орального регидратационного лечения, диетотерапии и применения антибиотиков при инфекционном поражении кишечника.
Регидрация предусматривает использование специальных растворов, позволяющих восстановить количественную потерю жидкости в полтора-два раза. Признаком достаточной регидрации, считается отсутствие у пациента жажды. В случае необходимости больному назначаются регидрационные процедуры парентеральным путем.
Бактериальная природа возникновения еюнита устраняется при помощи антибиотиков, позволяющих приостановить процессы гниения и брожения в кишечнике, и ускорить выведение токсических веществ из организма. Нормализовать моторные функции тощей кишки и устранить болевой синдром на этом участке кишечного тракта помогут селективные спазмолитики, например, Мебеверин®, Спазмомен®, Дюспаталин® и т. д. Нормализовать микрофлору кишечника, возможно, при помощи пробиотиков и пребиотиков, которые назначит лечащий врач.
Не следует проводить лечебные мероприятия без предварительной консультации со специалистом. Неправильный ход лечения может осложнить ситуацию и обеспечить возникновение прочих осложняющих факторов.
Питание при еюните
Соблюдение диетических норм питания при еюните – это еще одно обязательное условие скорейшего выздоровления. Диета при воспалении тощей кишки подразумевает ограничение продуктов питания, содержащих повышенное количество жиров и углеводов, а также исключение из рациона химических и механических раздражителей слизистой поверхности кишечника.
Рекомендованная диета при еюните – это стол № 4 по Певзнеру, предусматривающая дробное питание и потребление продуктов после термической обработки, то есть варения или парения.
| Рекомендуемые продукты | Не рекомендуемые блюда |
|
|
Готовые блюда следует употреблять маленькими порциями 5-6 раз в день.
Лечение еюнита народными средствами
Наряду с официальной медициной, назначенной лечащим врачом также можно восстанавливать моторику тощей кишки при помощи народной медицины. Существует множество растительных компонентов, благоприятно воздействующих на устранение клинических проявлений еюнита.

Так, нормализовать кишечную микрофлору можно при помощи шиповника, клюквы, черники и земляники.
Обезболивающей и спазмолитической активностью обладают лекарственные отвары из перечной мяты, шалфея, лекарственной ромашки, тысячелистника, зверобоя и календулы.
Противодиарейное, противовоспалительное и вяжущее действие могут оказывать кора дуба, плоды ольхи или черемухи.
Прогноз для жизни и профилактика еюнита
Очень важную роль при определении прогноза играет форма патологического состояния. В большинстве случаев, острый или хронический еюнит прекрасно поддаётся терапевтическому лечению, при условии своевременного обращения к врачу.
Профилактикой воспаления тощей кишки станет соблюдение санитарно-гигиенических норм общежития, рационального питания и своевременной диагностики заболевания.
В случае обнаружения неприятных симптомов в работе желудочно-кишечного тракта следует немедленно обращаться за медицинской помощью к гастроэнтерологу. Берегите себя и будьте всегда здоровы!