Диета при пароксизмальной тахикардии
Профилактика при тахикардии
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Болезненное учащенное сердцебиение, или тахикардия, может быть симптомом ряда заболеваний. Потому важна профилактика тахикардии, поскольку ее появление говорит о сбоях в организме. Это может привести к развитию сердечно-сосудистых недугов. Для профилактики следует изменить образ жизни, ведь болезнь всегда лучше предотвратить.
Причины и симптомы
В норме у человека происходит от 60 до 90 сердечных сокращений в минуту. Показатели выше 90 ударов могут быть из-за физических упражнений или стрессов. Как правило, такое состояние временно, и быстро проходит. Но если тахикардия возникает часто, даже в состоянии покоя, то это плохой признак. Ведь желудочки сердца полноценно не заполняются кровью, что уменьшает ее выброс в сосуды. Кровь плохо разносит кислород в органы. Различают синусовую и пароксизмальную тахикардии. Причинами их возникновения становятся:
- Синусовая. Сердечная недостаточность, патологии развития сердца, заболевания эндокринной системы, недуги коры головного мозга, расстройства нервной системы, инфекционные заболевания, сопровождающиеся температурой выше 38,5 градусов, прием медикаментов (в основном, гормональных), ядовитые вещества.
- Пароксизмальная. Возникает на фоне ишемической болезни, инфаркте, гипертонии, патологии развития сердца.
Вернуться к оглавлению
Симптоматика
Если тахикардия явление временное, в груди ощущаются сильные учащенные толчки сердца, они могут отдавать в горло, дыхание частое и прерывистое, но в состоянии покоя проходит. Если недуг есть, то в зависимости от вида тахикардии признаки такие:
- учащенное сердцебиение до 220 ударов в минуту;
- чувство удушья (человек не может вдохнуть полной грудью);
- тяжесть и боль в сердце;
- головокружение;
- нарушения сна;
- плохой аппетит;
- слабость;
- пониженное артериальное давление;
- шум в ушах или голове;
- гипергидроз.
Вернуться к оглавлению
Лечение тахикардии
 Чтобы лечение патологии имело результат, необходимо установить её вид и точную причину.
Чтобы лечение патологии имело результат, необходимо установить её вид и точную причину.
Тахикардию лечит кардиолог. Если недуг вызван другими заболеваниями, то в зависимости от причины, терапию назначают также эндокринолог или невролог. При синусовой тахикардии сердца назначают успокаивающие препараты («Седуксен», «Люминал», «Реланиум»), лекарства группы бета-блокаторов («Оксипренолол», «Приндолол»). Если есть непереносимость этих средств, назначают «Дилтиазем», «Верапамил». При отсутствии положительной динамики от приема медикаментов, назначают операцию по внедрению кардиостимулятора.
Лечение пароксизмальной тахикардии проводится стационарно. При острых приступах вводят внутривенно «Новокаиномид», Хинидин», «Кордарон». Амбулаторно назначают длительный прием «Дигоксина», «Этмозина», «Кордарона», «Верапамила». Также применяют лазерную, химическую, электрическую диструкцию, радиочастотную абляцию. Хирургическое вмешательство применяется при неэффективности медикаментозного лечения. Следует помнить, что самолечение опасно, препараты и дозировку должен назначать только врач. Временную тахикардию лечить не нужно.
Вернуться к оглавлению
Профилактика от тахикардии
| Рекомендации | В чем польза? |
| Диета | В рационе обязательно должен быть мед (если на него нет аллергии), продукты, содержащие железо, калий и магний (сухофрукты, смородина, рябина, красные и желтые фрукты, петрушка), орехи, ягоды, нежирное мясо, все виды растительных масел, яйца, овощи. Следует исключить кофе, крепкий чай, жирную, острую, соленую и копченую пищу, продукты, содержащие натрий. |
| Здоровый образ жизни | Хорошая профилактика недуга — отказ от никотина и алкоголя (они сначала расширяют сосуды, затем сужают, что негативно сказывается на работе сердца). Совершать посильные пешие прогулки на свежем воздухе. Не перетруждаться, полноценно отдыхать и высыпаться. По возможности избегать стрессовых и конфликтных ситуаций, беречь нервную систему. |
| Спорт | Профессиональный спорт или слишком активные его виды, сопряженные с большой физической нагрузкой противопоказаны. Полезно заниматься лечебной оздоровительной физкультурой, в которую входят зарядка, ходьба, сгибание и разгибание рук и ног, подъем и спуск по лестнице, велотренажер. Все упражнения для профилактики должны быть согласованы с лечащим врачом, иначе физкультура может нанести вред. |
| Контроль состояния здоровья | Для профилактики необходимо регулярно проверять давление и пульс. Обязательно обращаться к врачу при стойких изменениях показателей, а также не пропускать плановые визиты. Принимая медикаменты без рецепта, следует посоветоваться с врачом, так как побочным эффектов некоторых препаратов может быть тахикардия. Следить за весом. Избыточная масса тела негативно влияет на работу сердца. Контролировать уровень холестерина. |
Пароксизмальная тахикардия
Пароксизмальная тахикардия – заболевание, при котором возникают приступы учащённого сердцебиения. Главной отличительной чертой пароксизмов является сохранённый синусовый ритм. Количество ударов в минуту достигает 110-220. Сердце работает на износ. Это приводит к сердечной недостаточности, очень опасным осложнениям – фибрилляции желудочков, кардиогенному шоку.

Причины
При активном физическом труде, в жаркий день сердце сокращается чаще. Так проявляется адаптивная реакция организма. Но иногда изменение ЧСС свидетельствует о заболевании. В целом частота сердечных сокращений определяется 3 основными факторами:
- Влиянием вегетативных центров нервной системы.
- Гуморальной регуляцией (гормонами надпочечников и щитовидной железы).
- Состоянием сердечной мышцы.
Нарушение ритма происходит при врождённом наличии дополнительных проводниковых пучков или когда в месте передачи импульса возникает препятствие. При этом развивается эктопический очаг.
Рассмотрим основные причины пароксизмальной тахикардии.
- Активация симпатической нервной системы. Увеличение в крови адреналина, норадреналина способствуют возникновению пароксизмов.
- Наличие пучков Кента, волокон Махейма. Возникает патологическая циркуляция импульсов.
- Органические поражения сердечной мышцы воспалительного, некротического, дистрофического, склеротического характера.
- Явление продольной диссоциации. Участки генерации импульсов функционируют неслаженно. Одна часть работает в нормальном режиме, другая – проводит импульс в ретроградном направлении.
- Приём сердечных гликозидов.
Также выделяют форму идиопатической тахикардии, этиологические факторы развития которой точно установить не удалось. Заболевание чаще проявляется в детском возрасте.
Спровоцировать развитие приступа пароксизмальной тахикардии может психо-эмоциональное напряжение, быстрая ходьба, вредные привычки, физическая активность и даже вдыхание прохладного воздуха.
Классификация
В зависимости от места нарушения проводящей системы различают следующие виды пароксизмальной тахикардии.
- Предсердная.
- Фокальная. Очаг возбуждения может находиться в лёгких. Наблюдается у пациентов с органическими изменениями миокарда, при наличии патологии сердечно-лёгочной системы. Провоцирует приступ снижение уровня ионов калия в крови, гипоксия, передозировка сердечными гликозидами.
- Многофокусная. На ЭКГ отличительной чертой является наличие нескольких зубцов P, которые разнятся между собой. Причины те же, что и при фокальной тахикардии.
- Атриовентрикулярная. Встречается чаще, чем предсердная. Болеют преимущественно женщины в возрасте после 30 лет. Возникает как на фоне сердечной патологии, так и у людей, не имеющих проблем с сердечно-сосудистой системой.
- Желудочковая. Является наиболее опасной, так как может привести к фибрилляции желудочков. По данным статистики встречается чаще у мужчин. Возникает на фоне воспалительных, дистрофических изменений сердца. Пациенты, у которых выявлен пролапс митрального клапана, также в группе риска.
Часто в медицинской литературе можно встретить термин «наджелудочковая (суправентрикулярная) пароксизмальная тахикардия». Он объединяет предсердную и атриовентрикулярную тахикардии.
Также выделяют синусовую спонтанную и узловую реципрокную тахикардии. Рассмотрим их более детально.
- Синусовая спонтанная тахикардия возникает вследствие усиленного автоматизма синусового узла, при нарушении нейрогуморального равновесия. На ЭКГ кроме высоких показателей ЧСС изменений может и не быть. Больные жалуются на боль за грудиной, ощущение нехватки воздуха, слабость, головокружение. Но иногда жалобы отсутствуют.
- Синусовая узловая (реципрокная) тахикардия развивается на фоне сердечной патологии. Характеризуется увеличением ритма от 80-120 уд/мин. Так как показатели ЧСС не столь высокие и приступ длится короткий промежуток времени, симптоматика не выражена. Также важно отметить, что возникает данный вид тахикардии у больных с синусовой брадикардией.
Симптомы

Приступ пароксизмальной тахикардии характеризуется резким началом и окончанием. Длится от минут до нескольких дней. В зависимости от вида тахикардии, продолжительности пароксизмов, наличия сопутствующего заболевания признаки болезни могут немного отличаться.
Зачастую больные жалуются на:
- Учащённое сердцебиение.
- Ощущение удушья.
- Боль в области грудины.
- Потемнение в глазах.
- Головокружение.
- При длительных приступах падает артериальное давление. Вследствие гипотонии возникает слабость, возможна потеря сознания.
- Для наджелудочковой тахикардии характерно нарастание симптомов вегетативной дисфункции, таких как тошнота, метеоризм, повышенное потоотделение, субфебрильная температура.
Пациенты в период между пароксизмами чувствуют себя удовлетворительно, в это время проявляются признаки вегето-сосудистой дистонии. Также часто наблюдается полиурия.
Больные с кардиомиопатией должны чётко выполнять все рекомендации врачей, так как высок риск развития опасного осложнения – мерцания желудочков.
Диагностика

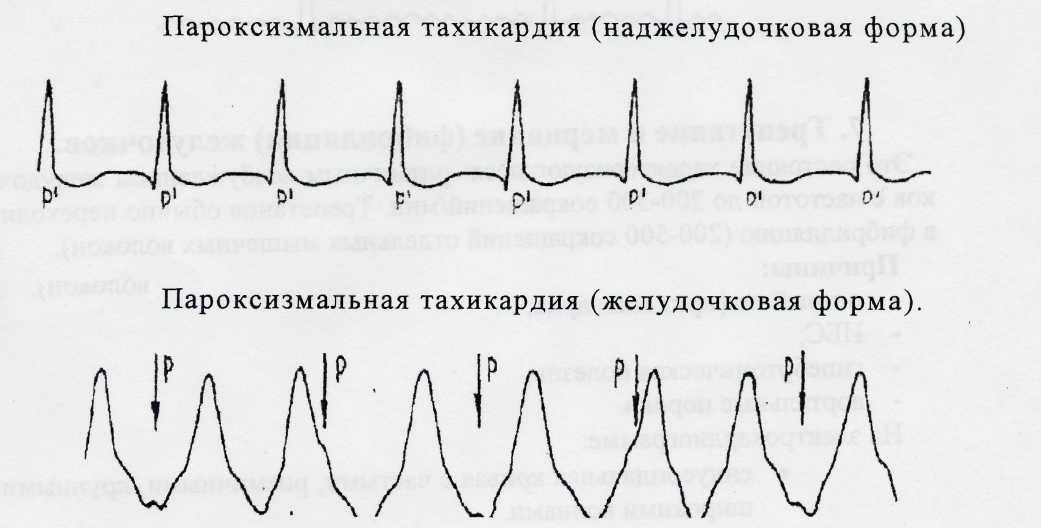
Для подтверждения диагноза «пароксизмальная тахикардия» назначают ЭКТ. В связи с тем, что локализация эктопического очага может быть разной, характерные признаки на ЭКГ также могут отличаться. Рассмотрим, какие изменения помогут кардиологу выявить заболевание.
Итак, при предсердной пароксизмальной тахикардии расшифровка ЭКГ содержит следующие показатели:
- Ритм синусовый.
- ЧСС 140-240 уд/мин.
- Зубец P может быть деформированный, двухфазный, отрицательный, со сниженной амплитудой.
- Комплекс QRS без изменений.
Атриовентрикулярная пароксизмальная тахикардия:
- Зубец P может отсутствовать или быть отрицательным.
- Зубец Р находится после QRS.
- Комплекс QRS в норме.
Желудочковая пароксизмальная тахикардия:
- Зубец P сложно выявить.
- Комплекс QRS деформирован, расширен.
- Характерно развитие диссоциации – желудочки и предсердья сокращаются не синхронно, а каждый в своём режиме.
Часто с целью дополнительной диагностики назначают УЗИ, коронарографию. При суточном мониторинге у 20 % обследуемых удалось выявить заболевание.
Лечение
Основные задачи терапии пароксизмальной тахикардии сводятся к предупреждению возникновения приступов, купированию их, лечению фонового заболевания. Желудочковая тахикардия требует немедленной госпитализации, чтобы предотвратить развитие опасных для жизни осложнений.
Пациентам часто назначают ежедневный приём медикаментов. Но при бессимптомной форме суправентрикулярной тахикардии необходимости в этом нет.
Терапия пароксизмальной тахикардии включает использование антиаритмических препаратов, бета-адреноблокаторов, антагонистов кальция.
Так как причиной заболевания могут быть ИБС, кардиомиопатии, врождённые пороки сердца, болезни щитовидной железы, нарушения в работе ЖКТ, необходимо провести тщательную диагностику с привлечением эндокринолога, кардиолога, гастроэнтеролога.
Неотложная помощь
При наджелудочковой тахикардии для купирования пароксизма применяют определённые пробы. Основой данной методики является механическое воздействие на n. vagus.
- Проба Вальсальвы – нужно сделать выдох при закрытой ротовой полости и закрытом носе.
- Проба Ашнера – надавливание на верхний внутренний угол глазного яблока.
- Проба Чермака-Геринга – надавливание на каротидные синусы (зона сонной артерии). Нельзя выполнять пожилым людям, при синдроме повышенного каротидного синуса.
- Также применяют попытку вызвать рвотный рефлекс (раздражая корень языка).
Так как далеко не всегда даже приступ суправентрикулярной тахикардии удаётся купировать с помощью этих проб, на первом плане остаётся применение медикаментозных средств. Врачи вводят противоаритмические препараты, такие как Обзидан, Хинидин, Кордарон. Далее следят за показателями гемодинамики. Если улучшения нет, повторное введение проводят не раньше, чем через 30 минут. Можно вводить 3 средства, но при неэффективности приступают к электродефибрилляции.
Лечение пароксизмальной тахикардии требует комплексного, профессионального подхода. При выявлении у себя приступов усиленного сердцебиения нужно обратиться к специалисту. При неправильном подходе, самолечении, риск опасных для жизни осложнений растёт с неумолимой скоростью.
Поддержите организм при пароксизмальной тахикардии
Внезапно начавшийся, с чувства сжимания сердца, приступ сердцебиения, доходящий до 240 ударов в минуту и даже больше, называется пароксизмальной тахикардией. Приступ может длиться секунды, часы и даже дни. Начало приступа может ощущаться в виде сердечного толчка, после которого появляется чувство сжатия за грудиной. Появляется одышка. Может быть головокружение, шум в ушах, общая слабость, чувство онемения конечностей. Прекращается приступ также резко. После приступа может наблюдаться учащенное мочеиспускание.

Причина появления пароксизма – возникновение импульсов на сокращение сердца в несвойственном для этого месте: в предсердиях, в области перехода предсердий в желудочки и в самих желудочках. Пусковым моментом могут послужить заболевания сердца, легких или других внутренних органов. Значительное влияние для начала пароксизма могут оказать стрессовые реакции, в том числе приступы панической атаки, физические перенапряжения.
Срочная помощь и поддержка лекарственными травами
В первую очередь, необходимо создать условия для свободного дыхания: ослабить галстук и расстегнуть верхние пуговицы одежды, снять ремень (пояс). В помещении обеспечить поток свежего воздуха. Необходимо помочь лечь пострадавшему. На лоб можно поместить бутылку с холодной водой или смоченное в холодной воде полотенце. Контролировать, чтобы дыхание было глубоким, спокойным, с задержкой на высоте вдоха. Если есть, можно дать 30 капель настойки ландыша с валерианой или ландыша с пустырником, корвалол – 45 капель. Вызвать «неотложку».
Народные средства для предотвращения приступов
1. Траву сушеницы топяной, в количестве одной столовой ложки залить стаканом крутого кипятка и оставить остывать, процедить. Пить этот настой по полстакана три-четыре раза в день. Также готовится и принимается настой из цветков зверобоя продырявленного.
2. Спиртовая настойка плодов боярышника в домашних условиях готовится так: сушеные плоды тщательно размалывают, затем 100 грамм помола пересыпают в темную посуду. Заливают 70%-ным спиртом, объемом 1 литр. В течение нескольких суток настаивают, затем процеживают. Дозировка – 40-50 капель три раза в день перед едой.
 3. Отвар сбора из 2-х частей листьев любистока аптечного, по одной части цветков боярышника, травы календулы лекарственной, корня цикория обыкновенного. Берется 3 столовые ложки смеси, заливается литром кипятка и на медленном огне кипятиться одну минуту. Затем час настаивается и процеживается. Выпивается по 30 мл 6-7 раз в день.
3. Отвар сбора из 2-х частей листьев любистока аптечного, по одной части цветков боярышника, травы календулы лекарственной, корня цикория обыкновенного. Берется 3 столовые ложки смеси, заливается литром кипятка и на медленном огне кипятиться одну минуту. Затем час настаивается и процеживается. Выпивается по 30 мл 6-7 раз в день.
4. Кора обвойника греческого применяется в качестве водочной настойки. Для этого сушеную, хорошо измельченную кору заливают 100 мл водки. Настаивают в закрытой посуде несколько дней и процеживают. Три раза в сутки принимают по 5 капель.
5. Сушеный и измельченный корень валерианы, 2 ч. ложки, заливается стаканом теплой воды. 8 часов дать настояться в закрытой посуде, процедить. 1-2 ст. ложки принимаются три раза в день.
6. Если причиной тахикардии является повышенное артериальное давление, то кроме трав, нормализующих сердечный ритм, добавляют травы гипотензивного действия. Сбор состоит из 3-х частей перечной мяты, по 2 части мелисы лекарственной, сушеницы топяной и календулы лекарственной. Добавить полчасти руты душистой. Взять 3 ст. ложки смеси и залить полтора литрами кипятка. Продержать на огне минуту и оставить настаиваться час. Затем процедить и пить отвар трижды в день по полстакана.
 7. Мелиса может приниматься и отдельно. Для этого 2 ч. ложки заливают стаканом воды, доводят до кипения и оставляют настаиваться на 30 минут. Процеживают, переливают в термос и в теплом виде пьют маленькими порциями в течение дня.
7. Мелиса может приниматься и отдельно. Для этого 2 ч. ложки заливают стаканом воды, доводят до кипения и оставляют настаиваться на 30 минут. Процеживают, переливают в термос и в теплом виде пьют маленькими порциями в течение дня.
8. При неврозах, которые также часто являются причиной пароксизма, принимают успокоительные сборы. Первая смесь: 200 г травы пустырника, 200 г измельченного корня валерианы, 100 г травы тысячелистника и 100 г измельченных плодов аниса. Столовую ложку получившейся смеси заливают 300 мл кипятка, настаивают, процеживают и принимают в течение дня равными порциями. Вторая смесь: равные части мяты, ромашки, корня валерианы, плодов фенхеля и тмина. Столовую ложку полученной смеси засыпают в стакан, заливают кипятком, настаивают час. Выпивают настой одномоментно перед сном.
Несколько советов о питании и образе жизни
Диета должна отталкиваться от понятий полезности и вредности продуктов при том заболевании, которое провоцирует приступы. В общем плане, есть надо часто и маленькими порциями. Рацион включать свежую зелень, овощи и фрукты. Рекомендуется в достаточном количестве ягоды и орехи. Полезны мед и сухофрукты, как по отдельности, так и в смеси.
В повседневной жизни необходимо отказаться от интенсивных физических нагрузок, не пренебрегая легкой физкультурой. Стараться избегать сильных эмоциональных реакций. Прогулки на свежем воздухе перед сном будут отличным добавлением в укреплении здоровья.
Следует помнить, что основной метод лечения пароксизмальной тахикардии, все-таки, медикаментозный. Потому следует четко выполнять указания врача. Консультироваться с ним перед приемом того или иного народного средства.
Питание при пароксизмальной тахикардии
Пароксизмальная тахикардия — это внезапно начинающийся и так же внезапно заканчивающийся приступ учащенного сердцебиения от 100 (120) до 220 (250) в минуту при сохранении в большинстве случаев правильного регулярного ритма. Причем сохранение ритма и постоянной частоты сердечных сокращений в течение всего приступа — важный признак пароксизмальной тахикардии. Так, например, при физиологической (синусовой) тахикардии частота сердечных сокращений при физической нагрузке, эмоциональном напряжении, глубоком дыхании нарастает плавно, что не свойственно пароксизмальной тахикардии.
При данном заболевании важно полноценное сбалансированное питание, обеспечивающее нормальную работу сердечнососудистой системы. В основу питания можно взять рацион диеты № 10.
Диета № 10
Диета позволяет восстановить нормальное кровообращение, вывести из организма шлаки и недоокисленные продукты, а также снизить нагрузку на сердечнососудистую систему.
Ограничивается употребление поваренной соли и жидкости, а также тех веществ и напитков, которые действуют возбуждающе на центральную нервную и сердечнососудистую системы. К таким продуктам относятся алкоголь, крепкий чай и кофе, острые и соленые закуски, приправы и др. Полностью исключаются из рациона жирные сорта мяса и рыбы, гусь, утка, внутренние органы животных, крепкие мясные, куриные и грибные бульоны, острые сыры и колбасы, копчености, консервы, а также бобовые культуры, редька, квашеные, маринованные и соленые овощи.
Калорийность пищи не должна превышать 2500–2700 ккал.
Суточная норма потребления жидкости – 1 л.
Готовить блюда следует без соли, среднее количество употребляемой соли – 4–5 г/сут.
Количество приемов пищи – 5 раз в день. Общий объем суточного рациона следует равномерно распределить на все приемы.
Для диеты рекомендуются следующие блюда и продукты:
– некрепкий чай и кофе с небольшим добавлением сахара и молока или с лимоном, отвар шиповника;
– 1 яйцо в день (всмятку или в виде белкового омлета, приготовленного на пару);
– цельное молоко, кисломолочные продукты (кефир, простокваша, нежирный творог и изделия из него), сметану можно использовать лишь в качестве заправки к блюдам;
– каши, сваренные на воде или молоке, пудинги и крупеники (для заправки можно использовать немного растительного масла);
– отрубный хлеб вчерашней выпечки или пшеничный хлеб из муки 1-го и 2-го сорта;
– вегетарианские супы из круп и овощей, холодный свекольник, молочные и фруктовые супы;
– нежирные сорта говядины, свинины, телятина, мясо курицы и индейка (употреблять в отварном или запеченном виде куском или рубленые);
– нежирные сорта рыбы в вареном виде или обжаренные после отваривания, можно также употреблять в виде тефтелей, котлет, фрикаделек;
– овощи сырые, отварные или запеченные, шинкованные, листовая зелень, можно добавлять в различные блюда;
– фрукты и ягоды в свежем виде или печеные, их можно также добавлять в компоты, кисели, муссы и желе, очень полезны соки и сухофрукты;
– соусы неострые на овощном отваре (сметанный, молочный и др. соусы, сладкие фруктовые подливы).
К полезным продуктам относятся:
— мед (улучшает кровоснабжение сердца и расширяет сосуды);
— продукты с большим уровнем железа, магния и калия (изюм, курага и абрикосы, вишня, черноплодная рябина, миндаль, сельдерей, грейпфруты, виноград, финики, инжир, чернослив, петрушка, капуста, черная смородина, корневой сельдерей, ананасы, бананы, кизил и персики);
— ржаные и пшеничные отруби;
— отвар шиповника или травяной чай (укрепляют сердечную мышцу);
— свежие сырые овощи в запеченном или шинкованном виде (например: топинамбур, баклажаны, столовая свекла) и растительные салаты так, как они содержат много микроэлементов и витаминов при небольшом количестве калорий;
— свежие фрукты, ягоды (например: калина, рябина, брусника), соки, компоты, муссы, кисели, желе из них;
— белковый паровой омлет, яйца всмятку (не более одного яйца в день);
— кисломолочные продукты (простокваша, кефир, нежирный творог), цельное молоко, сметана (как заправка к блюдам);
— каши на молоке или воде, крупеники и пудинги;
— отрубной хлеб, хлеб вчерашней выпечки;
— холодный свекольник, вегетарианские супы из овощей и круп, фруктовые и молочные супы;
— нежирные сорта свинины, говядины, мясо индейки и курицы, телятина (приготовленное на пару, в духовке или рубленое мясо);
— нежирные сорта отварной или запеченной рыбы, в виде котлет, тефтелей, фрикаделек;
неострые соусы на овощном отваре (например: молочный, сметанный, фруктовые подливы);
— подсолнечное, кукурузное, льняное и другие виды растительного масла (до 15 грамм в сутки).
Меню для диеты № 10
1-й завтрак: каша из перемолотой гречневой крупы, кофейный напиток с молоком и сахаром (100 г).
2-й завтрак: белковый паровой омлет, приготовленный из 1 яйца, яблочный сок (100 г).
Обед: запеченное мясо курицы, картофельное пюре и салат из свежих овощей, кисель.
1-й ужин: тушеные морковь и капуста, рыба, запеченная куском после отваривания, 100 г чая с лимоном.
2-й ужин: отвар шиповника или кефир (100 г).
Тахикардия – признаки, виды тахикардии, лечение

Тахикардией в медицине обозначается учащенное сердцебиение. Диагностировать рассматриваемое заболевание очень легко – достаточно знать нормы частоты сердцебиения. В положении лежа у здорового взрослого человека количество сердечных сокращений не превышает 80, в положении стоя этот же показатель будет равен 100. Любые превышения указанных норм могут считаться тахикардией.
Некоторые врачи не дифференцируют тахикардию как самостоятельное заболевание, чаще всего она является синдромом на фоне различных патологий в организме.
Виды тахикардии
Разделяют тахикардию на два основных вида – физиологическую и патологическую. В первом случае речь будет идти об увеличении сердечных сокращений на фоне физических нагрузок, но в покое эти показания не превышают нормы. Патологическая тахикардия всегда возникает на фоне каких-либо заболеваний – например, к появлению этого синдрома могут привести проблемы в работе эндокринной системы, отравление алкогольными напитками, заболевания центральной нервной системы, психические расстройства и другое.
Обратите внимание: развитие патологической тахикардии опасно для здоровья и жизни человека. Происходит нарушение гемодинамики сердца (снижаются объемы выброса крови), желудочки не успевают наполняться кровью, артериальное давление катастрофически снижается, а приток крови к органам и тканям (и к сердцу в том числе) практически прекращается. Это состояние может спровоцировать ишемическую болезнь сердца и инфаркт миокарда.
Врачи классифицируют тахикардию и по источнику, который генерирует электрические импульсы в сердце:
- синусовая тахикардия – появляется на фоне повышенной активности синусового узла;

- пароксизмальная тахикардия – генератор ритма располагается в предсердиях или желудочках.
Чаще врачи диагностируют синусовую тахикардию, а для пароксизмального типа рассматриваемое заболевание будут характерны приступы учащенного сердцебиения, которые всегда спонтанно возникают и также спонтанно исчезают. Для пароксизмальной тахикардии считается нормой постоянное учащенное сердцебиение.
Причины тахикардии
Причинами учащенного сердцебиения могут быть самые различные факторы – врачи во время обследования больного с диагностированной тахикардией обязательно выясняют истинную причину такого состояния. Выделяют следующие факторы, которые могут стать провокаторами рассматриваемого заболевания:
 устойчивое повышенное артериальное давление (гипертония);
устойчивое повышенное артериальное давление (гипертония);- устойчивое пониженное давление (гипотония);
- нарушения вегетативной нервной системы;
- аритмия в различных формах;
- сниженный уровень гемоглобина;
- заболевания инфекционной этиологии;
- длительное употребление некоторых лекарственных препаратов;
- повышение функциональности щитовидной железы;
- патологии эндокринной системы;
- злокачественные и/или доброкачественные опухоли.
Но тахикардия может образовываться и на фоне неустойчивого психоэмоционального состояния (например, при чувстве страха, гнева, тревоги), и при физических нагрузках.
Симптомы тахикардии
Синусовая тахикардия может проявляться не только стойким учащенным сердцебиением, то и повышенной утомляемостью, сонливостью, общей слабостью, снижением работоспособности. Нередко больные жалуются на боль, ощущение тяжести в груди, в области анатомического расположения сердца.
Обратите внимание: если тахикардия беспокоит больного длительное время, никакой медицинской помощи не оказывается, то может наблюдаться критическое снижение артериального давления, диурез, верхние и нижние конечности часто становятся холодными.
Как диагностируют тахикардию
Конечно, у тахикардии ярко выраженные симптомы и большинство пациентов приходят на прием к кардиологу уже уверенными в своем диагнозе. И даже если специалист подтвердит предположение больного, нужно будет пройти полноценное обследование для выяснения причины появления рассматриваемого синдрома.
В рамках диагностики тахикардии врач назначает:
- электрокардиограмму – этому виду обследования отводится основная роль;
- эхокардиографию;
- компьютерную томографию;
- магнитно-резонансную томографию сердца;
- электрофизиологическое обследование сердце.
Кроме этого, больной проходит и общее обследование – сдает анализы крови, мочи, ему проводятся обследования и головного мозга.
Лечение тахикардии
Если у пациента была диагностирована физиологическая синусовая тахикардия, то никакого специфического лечения назначаться не будет. Обратившемуся за медицинской помощью будет предложено снизить физические нагрузки, пройти обследование у психотерапевта для стабилизации психоэмоционального фона, избавиться от лишнего веса.
В случае же диагностирования патологической тахикардии лечение обязательно должно быть и кардиолог в этом случае работает в тандеме с другими специалистами – важно не только выявить причину рассматриваемого синдрома и избавить больного от симптомов тахикардии, но и пройти полный курс терапии.
При назначении лечения тахикардии врачи придерживаются следующих правил:
- При экстракардиальной тахикардии требуется консультация невролога. Назначения сводятся к выбору лекарственных препаратов седативного действия – транквилан, седуксен, реланиум и другие.
- Если рассматриваемый синдром был спровоцирован анемией, гиповолемией и/или гипертиреозом, то сначала нужно избавиться именно от этих патологий. В противном случае назначение лекарственных препаратов, которые снижают частоту сердечных сокращений, может произойти критическое снижение артериального давления, картина гемодинамики сердца будет ухудшаться.
- При диагностировании тиреотоксикоза и на его фоне тахикардии сначала терапия проводится эндокринологом – целесообразно назначать больным бета-блокаторы (например, окспренолол). Если же имеются противопоказания к употреблению такого вида лекарственных средств, то специалисты могут сделать выбор в пользу антагонистов кальция (например, верапамил).
- Синусовая тахикардия спровоцирована сердечной недостаточностью – пациенту проводят курс лечения бета-адреноблокаторами и гликозидами быстрого или длительного действия.
При диагностированной пароксизмальной тахикардии можно принести облегчение больному массажем – нужно просто надавить на глазные яблоки. И только если положительного результата такой прием не дает, врачи начинают внутривенное введение антиаритмических лекарственных средств – например, кордарон или верапамил.
Обратите внимание: при диагностировании желудочковой тахикардии больному показана немедленная госпитализация, оказание экстренной помощи и проведение длительного курса противорецидивной антиаритмической терапии.
Нормализация ритма жизни
Обязательно после диагностирования тахикардии необходимо получить консультацию у диетолога – понадобится скорректировать рацион питания. Категорически запрещено употреблять таким больным алкогольные напитки, кофе, крепкий черный чай, любые «энергетики», шоколад, острые приправы.
Так как тахикардия требует нормализации веса больного, то нужно будет придерживаться низкокалорийной диеты:
- исключить из рациона питания любую выпечку из сдобного теста;
- отказаться от сладких фруктов;
- в меню ввести сырые овощи и фрукты несладких сортов;
- правильно готовить нежирное мясо и рыбу тощих сортов – на пару, отваривать.
Физическими упражнениями при тахикардии врачи заниматься не рекомендуют, но и допускать гиподинамию нельзя. Значит, нужно больше ходить пешком, мытье полов осуществлять без помощи швабры, с утра выполнять самую простую зарядку. Главная задача – исключить кардионагрузки (приседания, бег, подъем по лестнице).
Обязательно нужно снизить риск развития депрессии, оградить себя от стрессовых ситуаций, научиться спокойно реагировать на различные проблемы и неприятности.
Лечение тахикардии народными средствами

В народной медицине есть немало рецептов, которые рекомендовано использовать для лечения тахикардии. В принципе, официальная медицина не имеет ничего против такого лечения, но только при одном условии:
При появлении первых признаков тахикардии необходимо сразу же обратиться к специалистам для обследования и получения терапевтических назначений. Если состояние здоровья больного не вызывает опасений, то врачи могут разрешить употребление народных средств.
И еще один нюанс – в состав нижеприведенных рецептов входят продукты, которые способны спровоцировать сильнейший приступ аллергической реакции, поэтому предварительно исключите вероятность такого развития событий. Не забудьте убедиться, что нет медицинских противопоказаний к употреблению конкретных продуктов – например, при язвенной болезни желудка и двенадцатиперстной кишки сочетание лимона и чеснока недопустимо.
Рецепты народных средств для лечения тахикардии:
- Нужно взять 18 орешков миндаля, 10 мл настойки валерианы, 6 зерен камфары, 16 листьев герани комнатного типа, стакан меда (150 гр), 4 лимона и 10 мл настойки боярышника. Теперь нужно очистить лимон от кожуры и измельчить мякоть, залить ее медом. На мясорубке измельчить плоды миндаля и листья комнатной герани, все смешать и добавить оставшиеся ингредиенты. Полученную смесь нужно тщательно перемешать, лучше для этого воспользоваться блендером.
Как принимать: утром натощак по 1 десертной ложке средства. Длительность употребления средства – 25-30 дней подряд, затем делается перерыв на месяц и при необходимости курс приема можно повторить.
- В посуду влить 250 мл воды и вскипятить ее, после закипания всыпать в нее чайную ложку с хорошей горкой травы адониса. Варится средство ровно 3 минуты при слабом кипении, затем остается на 3-4 часа для настаивания.
Как принимать: процеженный отвар травы адониса нужно употреблять по 1 столовой ложке 3 раза в день за 10 минут до еды. Длительность употребления – 10-30 дней в периоды обострения приступов тахикардии.
- Измельчить вместе с кожурой 0, 5 кг лимонов, добавить к ним мед (количество нужно такое, чтобы лимон был полностью «утоплен» в меде) и 10 ядрышек абрикосовых косточек.
Как принимать: утром и вечером перед приемом пищи по 1 столовой ложке.
- Растереть 10 головок чеснока (они должны быть средними), выдавить сок из 10 лимонов и смешать все с 1 литром меда. Средство должно настаиваться в стеклянной посуде в течение 7 дней.
Как принимать: по 4 чайные ложки 1 раз в сутки. От употребления пищи прием данного средства не зависит. Продолжительность такого лечения – 2 месяца, не пропуская ни одного дня.
Тахикардия – весьма неприятное заболевание, которое может протекать в обычном режиме, когда больному только время от времени требуется проходить курсы терапии. Но есть и такое развитие тахикардии, которое требует экстренного оперативного вмешательства. Поэтому при появлении признаков тахикардии нужно просто пройти обследование и лечение – прогноз, в общем, специалисты делают благоприятный.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
7,778 просмотров всего, 3 просмотров сегодня
Лечение пароксизмальной тахикардии
Название пароксизмальной тахикардии связано с характерным проявлением болезни — пароксизмами, которые представляют собой приступообразные нарушения ритма сердца. Заболевание опасно резким ухудшением системы кровообращения, расстройством питания сердечной мышцы.
Среди всех патологий, связанных с чрезмерным возбуждением миокарда, пароксизмальная тахикардия занимает третье место по частоте возникновения.
Начало и конец приступов аритмии — внезапные, продолжительность может варьировать от нескольких секунд до нескольких минут и более. Во время пароксизма работа синусового узла сбивается и наблюдается “навязанный” эктопическим очагом ритм. Чем больше таких очагов в сердечной мышце, тем тяжелее протекает заболевание и тем сложнее проводится лечение пароксизмальной тахикардии.
Видео Что нужно знать о пароксизмальной тахикардии
Общие рекомендации
При пароксизмальной тахикардии следует придерживаться определенного образа жизни, что позволит предотвратить развитие пароксизмов.
- Отказаться от вредных привычек, особенно курения, употребления алкоголя и энергетиков.
- Наладить режим дня, в котором будет отведено на сон (дневной и ночной) не менее 8 часов.
- Следить за своим весом, в этом поможет отказ от еды во время просмотра телевизора, работы возле компьютера, чтения книг.
- Полезно утром и вечером совершать прогулки на свежем воздухе, выполнять допустимую физическую нагрузку, заниматься плаванием или легкой гимнастикой.
- Важно не переедать, для чего кушать нужно небольшими порциями.
- Не стоит ложиться спать с полным желудком.
- Контролировать количество сахара и холестерина в крови.
Некоторые продукты нежелательно употреблять больным пароксизмальной тахикардией. Это крепкий кофе и чай, высококалорийные продукты, а также содержащие в своем составе сахар и крахмал, жирные сорта рыбы и мяса.
Медикаментозное лечение пароксизмальной тахикардии
Существует определенный алгоритм действий, предшествующий лечению пароксизмальной тахикардии.
- Оценивается особенность течения болезни.
- Определяется форма пароксизмальной тахикардии.
- Устанавливается длительность протекания заболевания.
- Изучается характер имеющихся осложнений.

Госпитализация больного с пароксизмальной тахикардией проводится только в тех случаях, когда наблюдается прогрессирование клиники недостаточности сердца. Зачастую это встречается при осложненном течении узловой и суправентрикулярной форме пароксизмальной тахикардии. Если определяется желудочковая пароксизмальная тахикардия, тогда госпитализация проводится в обязательном порядке. Также существует плановая госпитализация, которая применяется в случае частых приступов, то есть более чем два раза в месяц. Планово больные поступают на лечение в межприступный период.
Купирование приступа пароксизмальной тахикардии
Проводится на этапе доврачебной помощи. Для оказания неотложной помощи используют следующие способы:
- Больной усаживается и открывается форточка или дверь для доступа свежего воздуха.
- При наличии сердечных болей принимается нитроглицерин.
- Проводятся вагусные пробы, представляющие собой натуживание, вызов рвотного рефлекса, приложение к лицу холодного полотенца, выполнение проб Ашнера, Вальсальвы, Чермака-Геринга.
Вагусные пробы помогают стимулировать блуждающий нерв, который в свою очередь замедляет сердечный ритм. Выполняются до момента нормализации ритма. На всегда помогают, но являются доступными как самим больным, так и их родным.

Бригадой скорой помощи в сложных случаях выполняется электрическая кардиоверсия с использованием низких разрядов в 50 и 75 Дж. Для обезболивания может применяться седуксен. Наличие реципрокной пароксизмальной тахикардии является показанием к проведению чреспищеводной стимуляции сердца.
Медикаментозное купирование пароксизма проводится с учетом формы аритмии. При нарушениях ритма с узкожелудочковыми комплексами внутривенно вводится прокаинамид, аденозин фосфат. Также может использоваться в таблетках верапамил, атенолол. Желудочковые и суправентрикулярные пароксизмы эффективно устраняются амиодароном, прокаинамидом.
Долговременное лечение пароксизмальной тахикардии
Заключается в назначении противорецидивной терапии, которая состоит из сердечных гликозидов и антиаритмических препаратов.
- Сердечные гликозиды — целанид, дигоксин. Должны использоваться только по назначению врача, поскольку могут вызвать остановку сердца.
- Антиаритмические средства — этацизин, кордарон, верапамил. Вызывают различные побочные эффекты, поэтому применяются в случае наличия гемодинамических нарушений на фоне пароксизмов.
При наджелудочковой (суправентрикулярной) ПТ назначаются различные антиаритмические средства, но самыми эффективными являются верапамил и АТФ — восстанавливают синусовый ритм у большинства пациентов. Также в лечении данной формы пароксизмальной тахикардии используют новокаинамид (положительно воздействует на 50% пациентов) и кордарон (результативен в 80% случаев).
Предрасположенность больного к развитию мерцательной аритмии является показанием к назначению бета-блокаторов. Их использование может способствовать уменьшению дозировки антиаритмиков.
Желудочковая ПТ лечится сначала лидокаином и после назначается новокаинамид с кордароном. В некоторых случаях не удается точно установить место нахождения эктопического очага, тогда после лидокаина назначается АТФ и далее новокаинамид с кордароном.
Хирургическое лечение пароксизмальной тахикардии
Оперативное вмешательство применяется в случае неэффективности медикаментозного лечения. Больного сначала тщательно обследуют, а затем предлагается один из способов хирургического лечения пароксизмальной тахикардии:
- Разрушение проводящих путей и очагов, которые связаны с гетеротропным автоматизмом. Для проведения подобных манипуляций используются различные средства: криогенные, лазерные, химические, электрические, механические. Доступ к сердцу представляется через лечебный и диагностический катетеры. Первым определяют патологический очаг, а вторым проводят его деструкцию.
Самым распространенным сегодня деструктивным методом является радиочастотная абляция. С ее помощью проводят прижигание патологических очагов, что максимально повышает вероятность полного излечения от ПТ.
- Имплантация кардиостимулятора. Так называемое искусственное сердце может быть двух видов — кардиовертер-дефибриллятор и электрокардиостимулятор. С помощью этих приборов снижается к минимуму возможность развития приступа.
Классическая операция — проводится на открытом сердце, если по ряду причин невозможно проведение малоинвазивного хирургического вмешательства. Основная цель подобного лечения — удалить проблемные участки проводящей системы.

Показания к проведению оперативного вмешательства:
- помощью этих приборов снижается к минимуму возможность развития приступа.
- Развитие желудочковой фибрилляции, даже единичной.
- Устойчивые приступы пароксизмов, которые не поддаются медикаментозному лечению.
- Определение органических поражений сердца в виде клапанных пороков и аномалий в строении органа.
- Выраженное невосприятие антиаритмических препаратов или противопоказания к их использованию.
- Развитие пароксизмов у детей и подростков, значительно нарушающие полноценный рост организма.
Лечение пароксизмальной тахикардии народными средствами
Фитотерапия часто используется в противорецидивной терапии пароксизмальной тахикардии. Применяют настои, отвары и настойки из тех растений, которые помогают успокоить сердечную деятельность.
- Для снятия нервного напряжения используются различные сборы. Один готовится на основе пустырника, валерианы, тысячелистника, аниса. Другой из ромашки, тмина, фенхеля, валерианы и мяты. Подобные настои лучше принимать перед ночным сном.
- Мелисса нашла применение в виде сборов и как самостоятельное народное средство от пароксизмов. Травяной чай из мелиссы рекомендуется принимать понемногу на протяжении дня.
- Пароксизмальная тахикардия нередко развивается на фоне гипертензии. В таких случаях к растениям с седативным воздействием добавляют составляющие, понижающие артериальное давление. Получаются сборы из мелиссы, календулы, перечной мяты, руты душистой, сушеницы топяной.
- Хорошо воздействуют на сердечно-сосудистую систему отвары из боярышника. Полезная ягода вместе с цикорием, календулой, любистком входит в состав укрепляющих сборов.

Лечение пароксизмальной тахикардии у детей
У детей в 95% случаев нарушения ритма диагностируется ПТ. В подростковом возрасте это заболевание чаще всего приводит к аритмогенному коллапсу, поэтому очень важно при возникновении пароксизмальной тахикардии вовремя оказать помощь.
Лечение пароксизмальной тахикардии у детей основывается на следующих алгоритмах:
- Проведение вагусных проб.
- Воздействие на ЦНС с помощью соответствующих препаратов.
- Использование антиаритмических средств в возрастной дозе.

Для нормализации корково-подкоркового взаимоотношения назначают карбамазепин, фенибут, настойки таких растений, как пион, боярышник, валерианы. Также показано применение препаратов магния и калия.
Антиаритмики используются при неэффективности вагусных проб и психотропных препаратов. В возрастной дозе применяют трифосаденин. При узком желудочково комплексе, определяемом на ЭКГ, используют верапамил. Этот препарат не может быть задействован при блокаде атриовентрикулярного узла. Если определяется суправентрикулярная тахикардия после верапамила вводится дигоксин.
Бета-адреноблокаторы для лечения пароксизмальной тахикардии у детей назначаются редко. Вместо этого нередко используется иглотерапия, лечебная физкультура, психотерапия, вегетотропные лекарства.
Лечение пароксизмальной тахикардии при беременности
Возникновение рефлекторной или компенсаторной ПТ не является показанием к назначению антиаритмических препаратов. Эти средства применяются в случае явной угрозы здоровью женщины. Вместо этого лучше воспользоваться общими рекомендациями и тогда аритмия перестанет беспокоить.
При наличии у женщины органической патологии сердца используются группы препаратов, которые помогают укрепить сердечно-сосудистую систему.
- Успокоительные средства — магне В6, этазицин, ново-пасит.
- Препараты, снижающие ЧСС — пропранолол, флеканил, верапамил.
- Лекарственные средства, используемые при желудочковой тахикардии — в домашних условиях принимается валидол, в стационаре — новокаинамид, хинидин.
Лечение проводится под контролем ЭКГ и кардиолога. Самостоятельно использовать указанные препараты категорически недопустимо, поскольку на кону стоит жизнь матери и ребенка.
Видео Что такое тахикардия сердца и как ее лечить?
В большинстве случаев прогноз при пароксизмальной тахикардии благоприятен. Своевременное лечение дает возможность быстро купировать приступ, тогда как использование подходящих препаратов предотвращает рецидив заболевания. Также важно соблюдать общие рекомендации, которые в легких случаях позволяют обойтись без приема противоаритмических средств.
