Дерматоскопия. Что это за исследование и когда оно проводится? Методики. Где сделать процедуру?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое дерматоскопия?
 Дерматоскопия – это метод исследования, который применяется в дерматологии (науке о кожных заболеваниях) для более детального обследования различных новообразований кожи. Суть метода заключается в том, что с помощью специального увеличительного стекла (или другого увеличительного прибора) врач рассматривает кожные новообразования под большим увеличением прямо на теле пациента. Это позволяет оценить структуру новообразования и выявить мелкие, незаметные невооруженным глазом изменения, которые могут быть важны при постановке диагноза и назначении лечения.
Дерматоскопия – это метод исследования, который применяется в дерматологии (науке о кожных заболеваниях) для более детального обследования различных новообразований кожи. Суть метода заключается в том, что с помощью специального увеличительного стекла (или другого увеличительного прибора) врач рассматривает кожные новообразования под большим увеличением прямо на теле пациента. Это позволяет оценить структуру новообразования и выявить мелкие, незаметные невооруженным глазом изменения, которые могут быть важны при постановке диагноза и назначении лечения.
Показания (дерматоскопия новообразований кожи)
 Дерматоскопия – это простой, однако достаточно информативный диагностический метод, позволяющий диагностировать некоторые заболевания кожи на ранних стадиях развития. Особенно полезен данный метод при исследовании кожных новообразований. Дело в том, что патологические изменения в клетках кожи начинают происходить задолго до того, как они (данные изменения) станут заметны невооруженным глазом. В то же время, изучение кожных новообразований с помощью увеличительного прибора позволит выявить данные изменения намного раньше и при необходимости назначить соответствующее лечение, тем самым, предотвратив прогрессирование патологии и развитие осложнений в дальнейшем.
Дерматоскопия – это простой, однако достаточно информативный диагностический метод, позволяющий диагностировать некоторые заболевания кожи на ранних стадиях развития. Особенно полезен данный метод при исследовании кожных новообразований. Дело в том, что патологические изменения в клетках кожи начинают происходить задолго до того, как они (данные изменения) станут заметны невооруженным глазом. В то же время, изучение кожных новообразований с помощью увеличительного прибора позволит выявить данные изменения намного раньше и при необходимости назначить соответствующее лечение, тем самым, предотвратив прогрессирование патологии и развитие осложнений в дальнейшем.
Следовательно, показанием для дерматоскопии может быть любое новообразование кожи или слизистых оболочек. В то же время, стоит отметить, что данное исследование может применяться и при других кожных заболеваниях.
Дерматоскопия может быть назначена для исследования:
- родинок (невусов);
- меланомы;
- лентиго (веснушек);
- базалиомы;
- бородавки;
- кератомы;
- атеромы;
- акне;
- псориаза;
- заболеваний ногтей;
- заболеваний кожи головы и волос и так далее.
Родинки (невусы) и меланома
Невус (родинка, родимое пятно) – это кожное новообразование, которое встречается более чем у половины людей на планете. Родимые пятна обычно коричневого цвета, могут появляться на различных участках кожи, выступать или не выступать над ее поверхностью.
Сам по себе невус не опасен, так как является доброкачественным новообразованием. В то же время, некоторые невусы могут превращаться в злокачественную опухоль – меланому, которая развивается крайне стремительно, приводя к появлению метастазов (опухолевых очагов во многих органах) и смерти пациента. После появления метастазов спасти пациента удается крайне редко, вследствие чего очень важно вовремя выявить «опасные» невусы и своевременно их удалить.
Идеальным решением данной проблемы является дерматоскопия. Дело в том, что перед перерождением невуса в меланому в нем происходят определенные изменения, которые могут быть заметны визуально.
Лентиго (веснушки)
Лентиго (веснушка) представляет собой разновидность невусов. Внешне лентиго выглядят как темно-коричневые пятна неправильной формы, которые не возвышаются над поверхностью кожных покровов. В детском возрасте лентиго могут возникать практически на любом участке тела, в то время как у пожилых людей они располагаются преимущественно в области лица, тыльных поверхностей кистей и предплечий.
В обследовании лентиго дерматоскопия играет такую же роль, как и при изучении других невусов (позволяет вовремя выявить признаки озлокачествления, а также дифференцировать лентиго от других злокачественных новообразований кожи).
Базалиома
Базалиома – злокачественная опухоль (рак) кожи. Развивается преимущественно в области головы, лица и шеи, однако может поражать любые участки кожных покровов. Существует несколько форм роста базалиомы, которые можно определить с помощью дерматоскопии.
Базалиома может быть:
- Поверхностной – представляет собой розового цвета пятнышко, на поверхности которого могут образовываться чешуйки.
- Опухолевидной – небольшой узелок конусовидной формы, который может достигать 3 см в диаметре.
- Язвенной – представляет собой язвенный дефект (изъязвление), который может быть поверхностным или проникать в более глубокие слои кожи.
- Склеродермоподобной – по форме напоминает светлую бляшку, которая возвышается над кожей и на поверхности которой видны тонкие кровеносные сосуды.
Дерматоскопия используется для постановки диагноза, а также для дифференциальной диагностики, позволяющей отличить базалиому от других новообразований кожи.
Бородавка
Бородавка – это разрастание кожи, развивающееся на фоне вирусной инфекции. Внешне бородавки напоминают бугорки неправильной формы, которые могут достигать различных размеров. Как правило, проблем в постановке диагноза не возникает (из-за характерного внешнего вида). В то же время, для определения вида бородавки может быть использована дерматоскопия.
Бородавки могут быть:
- Обыкновенными. Представляют собой плотные образования, которые возвышаются над поверхностью кожи кистей рук. Верхняя их часть неровная, ворсинчатая.
- Юношескими. Округлые образования с относительно ровной поверхностью, которые могут поражать руки и лицо детей и подростков. В центре такой бородавки иногда можно разглядеть темное зернышко.
- Старческими. Представляют собой разрастания темно-коричневого цвета, покрытые чешуйками рогового слоя кожи.
Кератома
Кератомой называется ряд доброкачественных опухолей, в основе которых лежит усиленное размножение клеток поверхностного слоя кожи. Данные клетки не успевают отшелушиваться, вследствие чего формируют опухолевидные образования (собственно кератомы).
В большинстве случаев кератомы развиваются медленно, однако примерно четверть из них может перерождаться в рак. Вот почему крайне важно вовремя выявить «подозрительные» кератомы и вести за ними постоянное наблюдение, а при появлении признаков злокачественного перерождения своевременно их удалить. Для выполнения данной задачи врачи применяют дерматоскопию (как самый простой, однако достаточно информативный метод обследования).
Атерома
Атерома – это опухолевидное образование (киста), возникающее при нарушении функционирования сальной железы (то есть, при закупорке ее выводного протока, через который в норме сало поступает на поверхность кожи). Внешне она выглядит как округлое образование шаровидной формы, которое легко смещается под кожей. В центре атеромы можно разглядеть выводной проток железы, который обычно закупорен.
Диагноз обычно ставится на основании простого визуального осмотра пораженной кожи, однако дерматоскопия может применяться для дифференциальной диагностики атеромы и других опухолевидных заболеваний.
Акне (угри, прыщи) – это воспалительное заболевание кожи, развивающееся при неправильном функционировании сальных желез. Под действием предрасполагающих факторов проток сальной железы закупоривается, а накапливающееся в ней сало может инфицироваться, приводя к развитию воспалительного процесса.
Как правило, поставить диагноз можно при обычном визуальном осмотре кожных покровов. В то же время, для уточнения вида акне, определения выраженности воспалительного процесса и дифференциальной диагностики с другими заболеваниями может применяться дерматоскопия.
Псориаз
Стоит отметить, что дерматоскопия также используется для контроля эффективности лечения псориаза. Дело в том, что при назначении правильной терапии микроскопические изменения в коже (в частности уменьшение количества новообразующихся капилляров) можно определить уже через несколько дней, в то время как макроскопические (видимые невооруженным взглядом) улучшения появятся несколько позже.
Дерматоскопия ногтей
Дерматоскопия кожи головы и волос
При проведении исследования врач может оценить состояние кожных покровов, а также выявить различные заболевания данной области.
Дерматоскопия кожи головы и волос включает:
- определение типа кожи головы;
- определение типа волос (нормальные, жирные, сухие);
- определение плотности волос;
- определение толщины стержня волос;
- оценку пигментации волос;
- определение степени выпадения волос;
- определение состояния волосяной луковицы и так далее.
Аппаратура и методика выполнения (как проводится дерматоскопия?)
Кто выполняет дерматоскопию (дерматолог, онколог)?
Дерматоскопию могут выполнять врачи нескольких специальностей, которые занимаются лечением различных заболеваний.
Дерматоскопию может провести:
- Дерматолог (записаться) – врач, занимающийся изучением, диагностикой и лечением заболеваний кожи.
- Дерматовенеролог (записаться) – врач, занимающийся диагностикой и лечением заболеваний кожи, а также инфекций, передающихся половым путем.
- Инфекционист (записаться) – врач, который занимается диагностикой и лечением инфекционных заболеваний (многие из которых могут иметь кожные проявления).
- Онколог (записаться) – врач, который занимается излучением и лечение доброкачественных и злокачественных опухолей, в том числе новообразований кожи (невусов, меланом, базалиом и так далее).
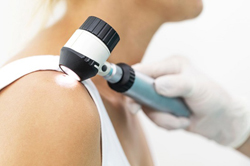
Обычная дерматоскопия
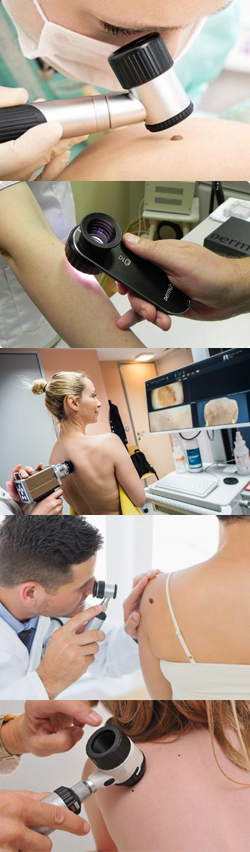
Обычный дерматоскоп – это относительно простой прибор, который состоит из специальной увеличительной части (увеличительного стекла) и рукоятки. Вокруг увеличительного стекла расположены источники света, которые направляют световые лучи прямо в центр исследуемой области. Это значительно улучшает качество исследования. Во время обычной дерматоскопии можно рассматривать новообразования кожи под десятикратным увеличением.
Процедура дерматоскопии длится несколько секунд или минут. Суть ее заключается в следующем. Врач прикладывает рабочую часть прибора к исследуемому участку кожи, а сам смотрит на кожу через увеличительное стекло, исследуя интересующие его элементы. После окончания процедуры пациент может сразу отправляться домой, получив на руки соответствующее заключение.
Фотодерматоскопия (цифровая, электронная дерматоскопия)
Суть метода заключается в том, что во время проведения обычной дерматоскопии врач может подключить к дерматоскопу специальный фотоаппарат и выполнить снимок (фотографию) подозрительного элемента кожи (например, родинки). Некоторые дерматоскопы оснащены переходниками, которые позволяют подключать к ним смартфоны или планшеты, что еще больше облегчает проведение процедуры.
Полученная фотография может быть сохранена на цифровом носителе или распечатана, после чего будет занесена в историю пациента. В дальнейшем (при повторной дерматоскопии, которую следует проводить через 2 – 3 месяца после первичного исследования подозрительной родинки) врач может снова выполнить фотографию родинки и сравнить ее с изображением, полученным ранее. Это позволит выявить признаки роста или озлокачествления новообразования (увеличение его диаметра, появление новых темных пятен, неровность контура или поверхности и так далее), тем самым, облегчив постановку диагноза.
Компьютерная дерматоскопия (видеодерматоскопия)
Компьютерная дерматоскопия отличается от обычной тем, что при ее проведении используется специальный прибор – видеодерматоскоп. Состоит он из рабочей части (увеличительной системы), которая может быть подключена к компьютеру.
К преимуществам компьютерной дерматоскопии относят:
- Более высокую увеличительную способность. В отличие от обычной дерматоскопии (позволяющей получить десятикратное увеличение исследуемой области), видеодерматоскоп позволяет увеличить изображение исследуемого участка кожи в 50 – 1000 раз. Это дает врачу возможность более детально исследовать кожные покровы и кожные новообразования, тем самым, облегчая процесс постановки диагноза.
- Возможность изучения изображения на мониторе. Все, что попадает в поле зрения дерматоскопа, моментально поступает на экран компьютера, в результате чего врач и пациент могут одновременно видеть увеличенное изображение кожных покровов и новообразований.
- Возможность сохранения данных. Полученные во время исследования результаты могут быть записаны на диск или другой цифровой носитель, что облегчает процесс их использования в дальнейшем.
Техника проведения процедуры заключается в следующем. Пациент приходит в кабинет врача, в котором находится подключенный к компьютеру дерматоскоп. Врач протирает рабочую часть прибора спиртом (или использует специальные пластиковые наконечники), что позволяет предотвратить передачу инфекции от оного пациента к другому. После этого прибор включается, и его рабочая часть прикладывается к исследуемому участку кожи. На экране монитора моментально появляется увеличенное изображение кожных покровов, волос или кожных новообразований. По ходу исследования врач может перемещать прибор по коже пациента, исследуя интересующие его участки.
После окончания исследования пациент также может отправляться домой, получив на руки результаты и (при необходимости) фото и видеозапись проведенного исследования.
Существуют ли противопоказания и побочные эффекты дерматоскопии?
Где можно сделать дерматоскопию?
Записаться на дерматоскопию
Чтобы записаться на прием к врачу или диагностику, Вам достаточно позвонить по единому номеру телефона
+7 495 488-20-52 в Москве
+7 812 416-38-96 в Санкт-Петербурге
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
Метод дерматоскопии кожных новообразований и родинок — как проводится и что показывает исследование
У каждого человека хоть раз в жизни возникали сомнения по поводу кожных новообразований. Когда родинка начинает расти и врач назначает обследование, у пациента сразу возникает вопрос: дерматоскопия — что это. Процедура направлена на диагностику новообразований, возникающих на коже с целью раннего выявления заболеваний. В результате доктор еще до появления симптомов может увидеть начало процесса развития злокачественной опухоли.
Что такое дерматоскопия и как ее делают
Обследование на предмет злокачественности новообразований кожи проводится с помощью медицинского прибора – дерматоскопа. Основное значение процедуры – обнаружение меланом на начальной стадии развития. Дерматоскопия родинок позволяет ставить точный диагноз при наличии болезней кожи меланоцитарной и немеланоцитарной этиологии. Чтобы поставить безошибочный диагноз, существует несколько дерматоскопических критериев. Помимо диагностики заболеваний кожи данный метод применяют для:
- выявления эффективности назначенного лечения;
- выбора способа удаления любых новообразований;
- выбора способа лечения родинок;
- дифференцирование патологий волосистой части головы;
- диагностики болезней ногтей разной этиологии;
- наблюдения за состоянием невусов.
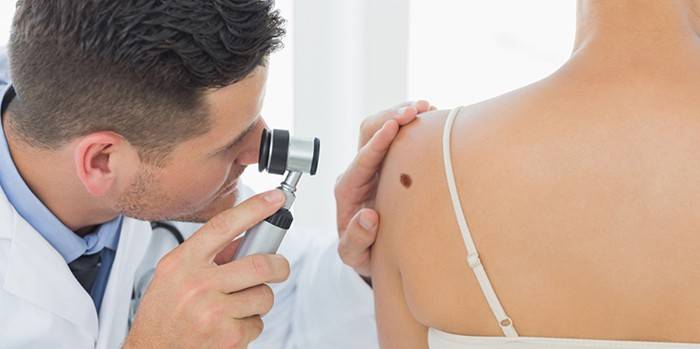
Ручная
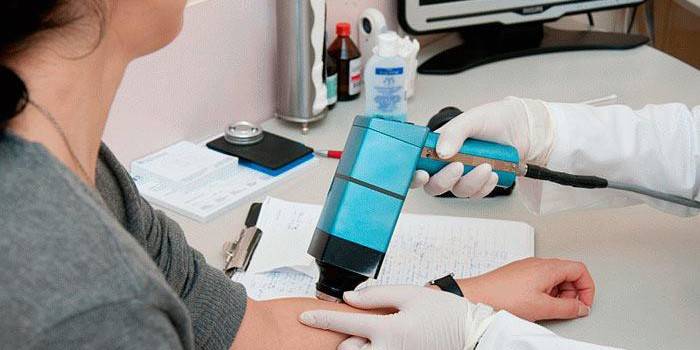
Обследование на ручном дерматоскопе помогает увидеть более глубокие кожные слои благодаря увеличению кожного покрова в 10 раз. Система удобна и проста в повседневной медицинской практике. Существует два прибора ручного типа – с фотоаппаратом и без. Первый выводит на экран монитора изображение, чтобы не торопясь сделать снимки, изучить и задокументировать его для дальнейшего наблюдения за изменениями. Если фотоаппарат на приборе отсутствует, то врач самостоятельно должен сделать заключение в течение 10 секунд.
Цифровая
С помощью электронных приборов происходит цифровое обследование. Суть его состоит в том, чтобы оценить параметры новообразований – размера участка поражения, его структуру, характер краев. Осмотр проводится с помощью компьютера, видеокамеры, программного обеспечения. После процедуры пациенту выдается заключение об исследуемом элементе, где указан уровень опасности родинки от 0 до 100%.
Эпилюминесцентная
Самым современным методом диагностики новообразований является ЭКД. Итак, эпилюминесцентная дерматоскопия – что это? Основным отличием данной процедуры является применение поляризованного освещения, подсвечивающего родинку изнутри. Это дает специалисту отличную возможность лучше рассмотреть все ее особенности. Диагноз рак кожи с помощью метода ЭКД ставится с точностью 95%.
- Как придумать красивую и оригинальную подпись к фамилии в паспорт
- УЗИ брюшной полости — подготовка к исследованию. Что можно есть и пить перед УЗИ брюшной полости
- Как бороться с бессонницей
Что показывает дерматоскопия
Во время проведения процедуры врач делает замер обследуемого участка, визуально выясняет характер краев родинки, осматривает структуру поверхности и насколько вросли вглубь кожного покрова пигментированные клетки. После пациенту выдается график с тремя цветными зонами, каждая из которых характеризует опасность новообразования в отношении злокачественности:
- белый цвет – родинка безвредна;
- желтый – новообразование не требует удаления, но есть относительный риск перерождения;
- красный – высокий риск перерождения родинки из доброкачественной в злокачественную.
Показания к проведению
Обязательное проведение дерматоскопии показано для предоперационной диагностики, если планируется удаление пигментного образования лазером, криодеструкцией, электрокоагуляцией или обычным хирургическим методом. Особое внимание уделяется светлой коже, людям пожилого возраста, беременным женщинам и пациентам с наличием генетической предрасположенности. Также обязательное обследование дерматоскопом назначается при наличии каких-либо изменений при онкообразованиях, к примеру, при асимметрии, шелушении, воспалении, зуде и прочих.
Дерматоскопия новообразований кожи
Лицам со светлой кожей и наличием новообразований кожи более 5 штук и размером до 0,5 сантиметра нужно обязательно знать, дерматоскопия – что это и проходить процедуру хотя бы раз в полгода. В группе риска развития меланомы веснушчатые, светловолосые, голубо-, серо-, зеленоглазые люди и лица с множественными пигментными пятнами по всем телу или с большим количеством доброкачественных невусов.
Обследование родинок
После предварительной консультации врач может назначить профилактическое изучение всех родинок, имеющихся на теле. Микроскопия выполняется при подозрении патологических очагов в детском возрасте для опровержения злокачественной структуры родинок. В возрасте до 20 лет риск малигнизаций невелик, поэтому часто удаление новообразования неоправданно.
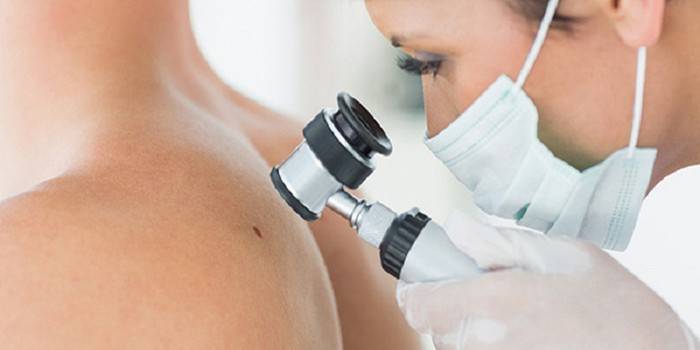
Дерматоскопия невусов
Невус – это доброкачественное пигментное пятно или родинка, которое может появиться на любом этапе жизни человека. Как правило, он не требует лечения и не влияет на качество жизни. Однако некоторые виды невусов относятся к предраковым состояниям, а в этом и заключается их опасность. К группе риска относятся люди:
- сталкивающиеся на рабочих местах с ультрафиолетовым излучением;
- регулярно отдыхающие в экваториальных странах;
- длительно принимающие гормональные препараты;
- имеющие хронические эндокринные расстройства;
- с пониженным иммунитетом;
- родственники, которых болели раком кожи.
Как делают дерматоскопию
Процедура не занимает много времени и абсолютна безболезненна. На одну родинку уходит около 3 минут. При наличии подозрения на онкологию проводится дополнительное обследование – через время родинки повторно фотографируются, чтобы увидеть динамику изменений, сравнив снимки. Если злокачественность образования на коже подтверждается, то пациент направляется на хирургическое лечение немедленно.
- Икра из кабачков с майонезом и томатной пастой на зиму
- Как пережить развод с мужем легче. Советы психолога, как вести себя после развода, видео
- Календарь бросающего курить
Подготовка к процедуре
После того, как дерматологом будет назначена дерматоскопия родинки – что это, было рассказано выше, подготовки для ее проведения не требуется. Ни анестезия, не другие методы обезболивания не используются, поэтому кушать и пить воду не запрещено перед процедурой. Единственное пожелание специалистов – не наносить на родинки никаких косметических средств в день осмотра.
Проведение дерматоскопии
Главное преимущество дерматоскопии – возможность исследования родинок самого малого размера. Процедура проводится в несколько этапов. Сначала пациент укладывается в удобном положении на кушетку. Место пигментации смазывается гелем для повышения прозрачности верхнего слоя кожного покрова и для устранения бликов. Дерматоскоп наводится на родинку и делается съемка, увеличивая ее в десятки раз. Затем врач определяет параметры новообразования по специальной шкале, расположенной на приборе и дает заключительную оценку. Заканчивается процесс снятием с тела остатков геля.
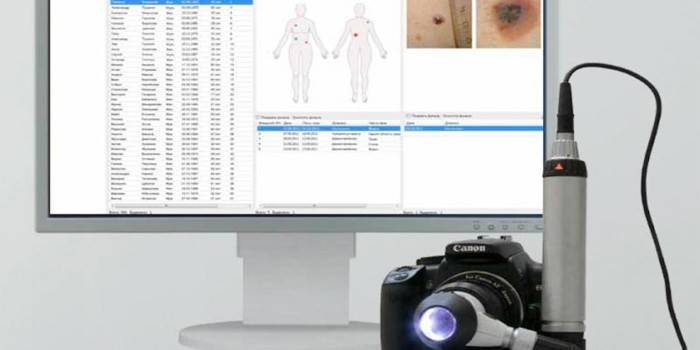
Анализ результатов обследования
Сначала родинку или пигментное пятно обследует по правилам АВСД. Асимметрия (А) делится двумя осями, затем оценивается от 0 до 2 баллов. Границы родинки (В) подразделяют н 8 сегментов, в каждом из которых сравнивают и отмечают интенсивность пигментации от 0 до 8 баллов. Цвет новообразования (С) оценивают по шкале от 1 до 6 баллов (белый, черный, голубой, темно-коричневый, светло-коричневый, красный). Структура родинки (Д) состоит из 5 элементов: узелки, точки, неструктурированные области, ветвистые полоски, пигментная сеть. Ее оценивают от 1 до 5 баллов.
В итоге рассчитывается индивидуальный индекс по формуле: (А)*1.3 + (В)*0.1 + (С)*0.5 + (D)*0.5. Когда индекс меньше 5,45, то диагностируется меланома с вероятностью 93%. Результаты дерматоскопии бывают такими:
- Подозрение на злокачественное образование. Требуется хирургическое вмешательство с последующим гистологическим исследованием.
- Асимметрия без признаков онкологии. Результаты сохраняются в базе данных, рекомендовано повторное обследование через 3-6 месяцев.
- Симметричные образования. Рекомендован ежегодный осмотр.
Где можно сделать дерматоскопию
Провести обследование и узнать, дерматоскопия родинки – что это, можно в любом медицинском диагностическом центре, где присутствует дерматоскоп. Противопоказаний к проведению процедуры нет. Ее можно проводить при любом состоянии здоровья и в любом возрасте. Опытный дерматовенеролог не только обследует состояние новообразований, обнаружит меланому на ранней стадии, но и поможет разработать тактику лечения и принять решение о хирургическом удалении при подозрительном диагнозе.
Центральное место в борьбе со злокачественными образованиями на коже занимает плановое обследование и профилактика:
- ограничение воздействия на кожу УФ излучения (использование защитных средств);
- генетическое консультирование;
- достаточное присутствие витамина Д в рационе.

Цена проведения дерматоскопии
Стоимость процедуры зависит от ценовой политики клиники, профессионализма врача дерматолога и количества исследуемых элементов. При наличии множественных родинок итоговая цена составит немалую сумму. Средняя стоимость дерматоскопии в Москве:
Дерматоскопия
Медицинский эксперт статьи

- Показания
- Подготовка
- К кому обратиться?
- Аппарат для проведения процедуры
- Техника проведения
- Противопоказания к проведению
- Нормальные показатели
Дерматоскопия является современным методом, который используется для проведения диагностики различных новообразований на кожном покрове без необходимости хирургического вмешательства. Благодаря ему специалист способен зафиксировать те изменения, которые происходят в новообразовании на ранних этапах перерождения. Таким образом, врач даже до появления симптомов может увидеть развитие злокачественной опухоли.
Преимущества и недостатки
Основными преимуществами данного метода можно назвать:
- Возможность обследования родинок и других новообразований любого, даже самого маленького размера.
- Нет необходимости повреждать кожный покров или поверхность невуса.
- Можно диагностировать меланому на начальной стадии.
- Дерматоскопия является очень быстрой процедурой, она редко занимает больше получаса.
- Специалист сразу же получает результат.
Благодаря тому, что данный метод является полностью безопасным и быстрым, недостатков в нем найти достаточно сложно. Единственное, что при выявлении меланомы врач может быть уверен в диагнозе лишь на 80%, поэтому после этого все равно нужно проводить гистологическое исследование.
 [1], [2], [3], [4], [5]
[1], [2], [3], [4], [5]
Показания
Дерматоскопию применяют при:
- Появлении пигментных невусов или родинок.
- Проведении диагностики раковых образований на кожном покрове.
- Проведении диагностики кератомы или солнечного кератоза.
- Появлении гемангиомы или ангиомы.
- Проведении диагностики папиллом, бородавок.
В каких ситуациях специалист может порекомендовать проведение дерматоскопии?
- Если на теле пациента появилась новая родинка, которая отличается быстрым ростом, или же старая родинка начала изменяться (чесаться, шелушиться).
- Если пациент нечаянно травмировал невус.
- Пациент решил удалить выпуклую родинку на лице или другой части тела и хочет удостовериться, что новообразование является доброкачественным.
- Если у человека очень много родинок и постоянно появляются новые невусы.
- У родственников пациента был рак кожи/меланома.
- Врожденный невус находится в таком месте, где он постоянно натирается одеждой, и время от времени воспаляется.
 [6], [7], [8], [9], [10], [11], [12]
[6], [7], [8], [9], [10], [11], [12]
Подготовка
Так как дерматоскопия является визуальным методом диагностики, пациента не нужно специально готовить к ее проведению. Ни анестезия, ни какая-нибудь серьезная подготовка перед этим методом не используется. Единственное пожелание: не наносить в день осмотра на место родинки никаких кремов или других косметических средств.
 [13], [14]
[13], [14]
К кому обратиться?
Аппарат для проведения процедуры
Дерматоскопия проводится с помощью специального аппарата дерматоскопа, который позволяет в десятки раз увеличить различные новообразования на кожном покрове и полностью рассмотреть всю его структуру. Как правило, чаще всего его используют во время диагностики меланомы. Современные дерматоскопы не только увеличивают родинку, но и делают цифровые фотографии новообразования, что позволяет вывести их потом на экран и обследовать более тщательно.
Кроме того, цифровой дерматоскоп просвечивает через верхние слои эпидермиса и помогает увидеть, что происходит с новообразованием внутри. В аппарате находится комплект из ахроматических линз, которые отличаются высокой степенью разрешения.
Для чего предназначены цифровые дерматоскопы?
- Диагностика любых изменений на кожном покрове, особенно тех, которые приводят к развитию родинок.
- Они помогают выявить злокачественное новообразование на ранней стадии.
- С их помощью можно оценить различные родинки.
- Они позволяют провести оценку структуры кожи.
Дерматоскоп отличается таким функционалом, благодаря которому специалист может беспрепятственно поставить правильный диагноз, оценить родинку, симметричность или асимметричность новообразования, проверить размеры и оттенок, края родинки и возможное наличие точек внутри нее.
На сегодняшний день производители выпускают огромное количество разнообразных дерматоскопов. Самыми популярными среди них являются следующие модели:
- HeineMini 3000 – карманный дерматоскоп, который работает от аккумулятора (может проработать девять часов без подзарядки).
- HeineDelta 20 plus – имеет светодиодное освещение, благодаря которому специалист может эффективнее изучить поверхность новообразования.
- KaWePiccolightD – подходит для ранней диагностики меланом.
- AramoSG – дерматоскоп можно подключать к компьютеру.
Техника проведения дерматоскопии
Во время проведения дерматоскопии специалист изучает с помощью дерматоскопа всю поверхность новообразования на коже и соседних покровов.
Перед проведением процедуры пациенту необходимо лечь или сесть, а также оголить то место, где расположена родинка. В некоторых случаях на кожу необходимо нанести немного геля или специального масла. Они помогут уменьшить отражение на кожном покрове и увеличить эффективность метода.
Цифровая и компьютерная дерматоскопия
На сегодняшний день цифровая дерматоскопия является самым популярным и эффективным методом диагностики меланомы и других злокачественных опухолей кожного покрова. Она особо помогает определить меланому на ранней стадии заболевания, когда другие методы являются бессильными. Благодаря цифровой дерматоскопии специалист может сразу же определить, является ли образование доброкачественным или нет.
Процесс обследования кожи с помощью цифрового дерматоскопа чем-то похож на ультразвуковое исследование. Дерматоскоп прижимается к поверхности невуса, освещая его настолько, чтобы можно было сделать изображения внутренней структуры родинки. Данное изображение потом можно вывести на экран компьютера, что позволяет еще лучше осмотреть новообразование. Всего лишь за пару минут специалист может рассмотреть все изменения, которые произошли в родинке и поставить точный диагноз.
 [15], [16], [17]
[15], [16], [17]
Эпилюминесцентная дерматоскопия
ЭКД или эпилюминесцентная компьютерная дерматоскопия является самым современным методом проведения диагностики новообразований на кожном покрове. Ее основным отличием является использование поляризованного освещения, которое лучше подсвечивает родинку изнутри и дает специалисту возможность ближе рассмотреть все ее особенности. Благодаря ЭКД можно с точностью до 95% поставить диагноз рак кожи.
Онколог, получив данные эпилюминесцентной дерматоскопии, может определить, нужно ли удалять невус, насколько важно оперативное вмешательство. Кроме того, все изображения хранятся в компьютере и если пациент снова обращается к врачу, тот может сопоставить старые изображения с новыми.
 [18], [19], [20], [21], [22], [23]
[18], [19], [20], [21], [22], [23]
Противопоказания к проведению
Главным преимуществом дерматоскопии, как основного метода диагностики злокачественных новообразований на коже, является тот факт, что она не имеет противопоказаний. Ее можно без страха проводить даже во время беременности или кормления ребенка грудным молоком. Дело в том, что именно в этот период у женщин может появляться очень большое количество новых новообразований и важно проверять их как можно раньше для избежания рака кожного покрова.
 [24], [25], [26], [27]
[24], [25], [26], [27]
Нормальные показатели
 [28], [29], [30], [31], [32]
[28], [29], [30], [31], [32]
Дерматоскопия при меланоме
При меланоме именно дерматоскопия является недорогим и эффективным методом диагностики. Он является неинвазивным и в процессе врач используется специальный инструмент, который носит название «дерматоскоп». На новообразование наносится жидкость (спирт или имперсионное масло), благодаря чему те структуры, которые располагаются в верхнем слое дермы можно легко визуализировать.
Врач оценивает структурные компоненты и цветовые оттенки невуса, что позволяет быстро дифференцировать немеланоцитарную или меланоцитарную природу родинки. Благодаря данному методу также можно обнаружить некоторые структурные феномены новообразования. Так, к примеру, если у пациента выявляются участки без структуры, это означает, что опухоль (меланома) регрессирует. При появлении черных маленьких точек внутри структуры, это говорит о том, что новообразование является злокачественным.
С помощью дерматоскопии можно избежать сложных хирургических операций на пигментных образованиях. Данный метод позволяет увеличить точность оценки проводимой диагностики в несколько раз. Если сочетать дерматоскопию и клиническую диагностику, то можно повысить вероятность своевременного выявления меланомы. При клинической диагностики специалисты используют так называемое «правило ABCD» (оно расшифровывается как: ассиметрия, границы, оттенок и размер). Если врач видит, что новообразование отвечает данному правилу, тогда, скорее всего, оно является меланомой.
В последнее время все больше врачей обращают внимание на цифровую дерматоскопию, которая помогает увидеть полноценную картинку невуса. Такой метод особо незаменимый при диагностике меланомы на ранних стадиях развития.
 [33], [34], [35], [36], [37], [38]
[33], [34], [35], [36], [37], [38]
Дерматоскопия базалиомы
Базально-клеточный рак или базалиома является достаточно распространенным видом рака кожи (76% случаев). Основным отличием данной опухоли является ее доброкачественное течение. Базалиому очень важно выявить на начальной стадии, так как именно в этом время она пока еще не дает метастазов и легко поддается лечению.
Дерматоскопия является одним из наиболее точных методов для диагностики базально-клеточной опухоли. Она отличается тем, что является не травматичной и помогает быстро провести необходимое исследование кожного покрова. Благодаря дерматоскопии врач может с точностью определить базалиому, которую, при клиническом обследовании, часто путают с некоторыми другими кожными заболеваниями: трихоэпителиомой, псориазом, дерматофибромой, дерматитом, сифилисом, меланомой.
Основными признаками базалиомы, которые обнаруживает специалист во время проведения дерматоскопии, являются:
- Хорошо заметные гомогенные зоны, которые отличаются ярким красным или белым цветом.
- Наличие небольших язвочек.
- В структуре преобладают капилляры ветвящегося характера.
 [39], [40], [41], [42], [43], [44], [45], [46], [47], [48], [49], [50], [51]
[39], [40], [41], [42], [43], [44], [45], [46], [47], [48], [49], [50], [51]
Дерматоскопия невуса
При появлении новой родинки или же быстром изменении старого невуса очень важно сразу же обратиться к специалисту. Он проведет дерматоскопию, которая поможет вовремя обнаружить рак кожи и провести необходимое лечение. Основной особенностью данного метода при диагностике невуса можно назвать тот факт, что он помогает увидеть даже самые незначительные изменения. Благодаря дерматоскопии врач проводит наиболее тщательный и точный анализ невуса. Это объясняется тем, что дерматоскоп позволяет увеличить новообразование до десяти раз.
На что обращает внимание врач при осмотре пациента с помощью дерматоскопа? В первую очередь осматривается размер, симметричность, оттенок, граница и структура невуса. Если он является доброкачественным образованием, то его вид всегда будет симметричным. При появлении даже малозаметной асимметрии можно говорить о развитии рака кожного покрова.
Дерматоскопия невуса обладает 80% точностью и не требует от пациента особой подготовки к процедуре. Если у вас есть родинки, которые вас беспокоят, важно проводить дерматоскопию хотя бы один раз в год.
 [52], [53], [54], [55], [56], [57], [58], [59], [60], [61], [62], [63]
[52], [53], [54], [55], [56], [57], [58], [59], [60], [61], [62], [63]
Дерматоскопия родинок: 7 преимуществ процедуры
На коже человека насчитывается от нескольких штук до трех-четырех десятков родинок. Это доброкачественное образование, возникающее вследствие скопления меланина в верхнем слое эпидермиса. Если на теле появляется много родинок, это служит поводом для беспокойства. Воздействие таких факторов, как ультрафиолетовые лучи, посещение солярия, длительное применение гормональных препаратов, травмирование одеждой или рукой, способствуют развитию онкологического заболевания.

Суть метода
Выявить опасные признаки невуса на ранней стадии можно с помощью дерматоскопии. Прибором проводиться диагностика не только родимых пятен, но и других образований на коже. Невус, постоянно подвергающийся механическому воздействию или другим факторам, способен перерасти в злокачественное образование. При помощи дерматоскопа возможно выявить болезнь, которая не успела дать метастазы. Данная стадия заболевания легко поддается лечению. Дерматоскопия родинок широко используется во многих странах. Достоинством метода является отсутствие противопоказаний и хирургического вмешательства. До появления дерматоскопов, определить характер родинки возможно было после ее удаления.
Прибор увеличивает образование в тридцать раз, что позволяет рассмотреть его структуру. Основные причины проведения дерматоскопии:
- Выявление заболеваний кожи головы.
- Результаты дерматоскопии определяют, какой метод лечения необходим человеку.
- На основании осмотра выявляется злокачественное образование, которое опасно для жизни.
- Определяет необходимость удаления родинки или ее сохранение.
- Дерматоскоп фиксирует на цифровой носитель состояние родинки, при следующем осмотре проводится повторное фотографирование, затем прибор отмечает, какие изменения произошли за это время. Это помогает выявить раковые клетки на ранней стадии их развития.
- Прибор определяет, какой метод удаления требуется пациенту.
- Определяет тип кожного заболевания, на основании которого выбирается метод терапии.

Показания и противопоказания
Процедуру проводят, когда есть следующие показания:
- невус начал чесаться, поверхность покрывается трещинами;
- при надавливании чувствуется боль;
- светлокожий человек со светлыми волосами;
- пожилой возраст;
- частое возникновение новых образований на теле;
- при наличии меланомы у близкого родственника;
- изменение окраски родинки (чернеет или краснеет);
- наличие воспалительного процесса, когда родинка набухает и из нее выделяется гной;
- кровоточивость невуса;
- постоянное травмирование нароста, в результате которого появляется воспаление;
- сахарный диабет;
- поверхность родимого пятна шелушится;
- с родинки выпали волосинки;
- на теле присутствует пятно диаметром более восьми сантиметров;
- различные жизненные ситуации заставляют длительное время находиться под прямыми солнечными лучами, воздействие которых отрицательно влияет на родимые пятна;
- период перед проведением операции по удалению родинки, которая доставляет эстетический дискомфорт человеку;
- профилактические меры.
Регулярное обследование прибором рекомендуется проходить тем людям, у которых присутствует много веснушек на теле, беременным женщинам. Следует следить за состоянием пятен, если их насчитывается более пятидесяти штук, а у человека присутствует хроническое заболевание щитовидной железы. Объясняется это тем, что щитовидка отвечает за выработку гормонов, дисбаланс которых повышает риск возникновения меланомы.
Обследование препаратом относится к безопасной процедуре. Проходить осмотр дерматоскопом разрешено во время вынашивания ребенка, при кормлении грудью. Также детям раннего возраста. В редких случаях может возникнуть аллергическая реакция на гель, которым врач смазывает область вокруг невуса перед осмотром.
Виды дерматоскопии
Дерматоскоп позволяет увидеть то, что недоступно человеческому глазу. Врач может определить цветовые изменения родинки, структуру кожного покрова, как распределен меланин. Диагностировать, является ли образование злокачественным или безопасным, может опытный врач при помощи прибора. После проведения обследования, выносится решение, нужно ли удалять родимое пятно или назначить лечение.
Существуют три вида дерматоскопии: обычный (или ручной), цифровой (электронный) и компьютерный.
Обычная дерматоскопия позволяет увеличить участок кожи в десять раз. За счет этого осматривается внутренний слой кожи. Многие дерматологи пользуются ручным дерматоскопом, который прост в использовании. Приборы для обследования невуса могут быть с фотоаппаратом. Модели с фотоаппаратом фиксируют изображение родимого пятна, которое выводится на монитор. Первый снимок сохраняется, а при следующем осмотре фиксируется новое изображение. Метод дает возможность провести сравнение снимков, в результате которого можно выявить опасное перерождение невуса.
Если на приборе отсутствует фотоаппарат, доктор должен обладать достаточными знаниями и большим опытом, чтобы заметить патологические изменения образования. Такой метод требует быстрой ориентировки, чтобы в течение 15–20 секунд дать заключение родинки.

Фотодерматоскопия осуществляется при помощи цифровых приборов. Состоит из видеокамеры, компьютера, дерматоскопа, программы. Заключается метод в обследовании структуры родинки, пигментации, размытости краев. Затем программа, установленная на компьютер, определяет показатель изменений. Он варьируется от нуля до ста процентов. Результат обследования распечатывается на лист, где разными цветами выделены зоны, которые соответствуют возможной опасности преобразования родинки в злокачественную опухоль.
Красным цветом выделена область, которая означает, что присутствует высокий риск опасности. Белым цветом обозначена зона, в которой отсутствуют опасные изменения. В желтый цвет окрашен участок невуса, который имеет сомнительный риск. Означает, что требуется дополнительное обследование образования.
Плюс фотодерматоскопии в том, что врач может не обладать достаточным опытом в обследовании родинок. Электронное оборудование самостоятельно ставит диагноз, вероятность которого достигает 85%. После обследования определяется, необходимо ли удаление невуса. Если потребности удаления не выявлено, врач назначит лечение, чтобы не произошло образование метастазов.
Метод электронной дерматоскопии позволяет создать общую картину поверхности тела, на котором присутствуют невусы. При помощи цифровых технологий и программ можно следить за изменениями и патологическими процессами в образованиях. Это позволяет своевременно выявить раннюю стадию онкологического заболевания.

Кроме дерматологов, метод видеодерматоскопии используется врачами косметологами. Они выявляют минимальные нарушения кожи, и преждевременное старение кожных покровов.
Техника проведения
Перед тем как пройти обследование дерматоскопом, не требуется подготовка. Результат обследования не изменится, если перед диагностикой нанести на кожу косметическое средство.
Проводится процедура в соответствии с такими правилами:
- На исследуемую часть кожи наносится гель.
- Дерматоскоп, обладающий сильным увеличением, прислоняется к невусу и делает снимок.
- Врач наблюдает на мониторе увеличенное изображение.
- Высвечиваются данные, которые высчитаны программой.
- После окончания осмотра врач протирает обследуемое место от нанесенного геля.
Программа определяет степень опасности родинки. Невзирая на это, врач может назначить дополнительное обследование. При отсутствии опасности, врач сохраняет результаты осмотра. Это необходимо для того, чтобы при повторном визите сравнить состояние невуса с предыдущим осмотром.
Если обследование проводилось обычным аппаратом, то для диагностики доктор использует основные факторы:
- Наличие темных точек на родинке.
- Размытый цвет.
- Исчезновение четко очерченных краев пятна.
- Наличие белого или синего цвета.
Уникальные преимущества исследования

Дерматоскопия имеет множество преимуществ. К ним относятся:
- Отсутствие осложнений и последствий.
- Не имеет противопоказаний для проведения процедуры.
- Способна сравнивать снимки невуса для определения нарушений и перерождения.
- Метод доступен не только опытному врачу.
- В процессе исследования человек не чувствует боль.
- Программа выставляет диагноз сразу после фиксации снимков.
- Способна выявить наличие заболеваний кожи на ранней стадии, которая легко поддается лечению.
Дерматоскопия родинок что это, и сколько стоит, можно узнать в соответствующих клиниках, которые предлагают услуги исследований. Метод дерматоскопии способен обезопасить человека от опасных заболеваний, об этом говорят много положительных отзывов пациентов. Также метод пользуется спросом из-за доступной стоимости процедуры, которая составляет от 500 до 1000 р. за одну родинку.
Дерматоскопия: что нужно знать специалисту, чтобы спасти пациенту жизнь
Частота заболеваемости раком кожи в последние годы неумолимо растет. Об этом известно и врачам-дерматологам, и пациентам благодаря средствам массовой информации (телевидение, печатные издания и интернет). Очевидно, что такая тенденция вселяет пациентам некоторый страх и настороженность, это отражается в большом количестве обращений на амбулаторный прием к дерматологу за консультацией по диагностике различных кожных новообразований. Из общего числа обращений в районные КВД около 30 % – это пациенты, которых беспокоят новообразования кожи. Для быстрой и наиболее точной постановки диагноза современный врач-дерматолог должен иметь в своем кабинете аппарат для дерматоскопии и уметь проводить это исследование.
Статистика по злокачественным образованиям кожи такова: в последнее десятилетие в общей структуре онкологической заболеваемости населения России злокачественные новообразования кожи (это базальноклеточный и плоскоклеточный рак) занимают третье место. У мужчин в общей структуре онкологической заболеваемости опухоли кожи составляют 8,6 % и третье место после рака легкого и желудка; у женщин – 12,7 % и второе место после рака молочной железы. Что касается меланомы, то частота ее встречаемости за последние 30 лет также существенно возросла. В отличие от других злокачественных опухолей, меланома встречается во всех возрастных группах, как у молодых, так и у пожилых людей. В целом риск развития меланомы в течение жизни для белокожих людей составляет около 2 %, для чернокожих – 0,1 %, для латиноамериканцев – около 0,5 %. Причем мужчины страдают чаще.
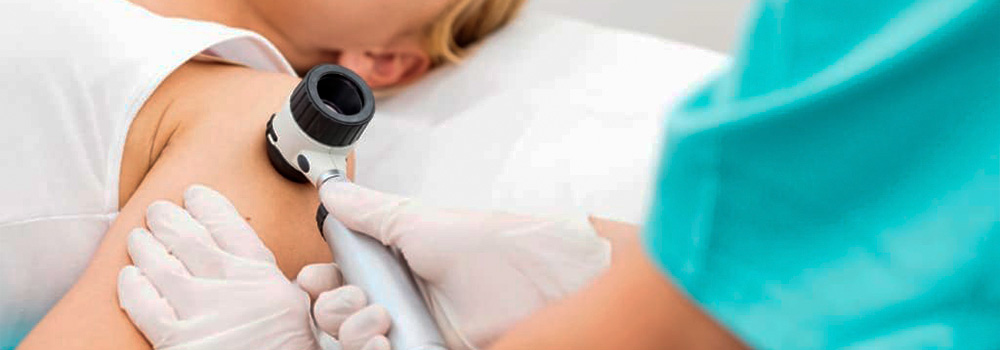
Принимая во внимание данные статистики и наблюдая на практике повышенный интерес пациентов к проблеме различных новообразований кожи, считаю важным рассказать о современном методе оптической визуальной диагностики кожных заболеваний – дерматоскопии.
Дерматоскопия – поверхностная эпилюминесцентная микроскопия кожи. Этот вид исследования, в отличие от обычной световой микроскопии, позволяет не только исследовать рельеф поверхности кожи, но и визуализировать внутрикожные морфологические структуры размером от 0,2 мкм, расположенные в эпидермисе и в сосочковом слое дермы.
При простой световой микроскопии большая часть светового потока отражается от рогового слоя кожи, и, преломившись, только 5 % лучей проникают вглубь кожи. При контактной иммерсионной дерматоскопии свет подается под углом 20 градусов по отношению к поверхности кожи, и используется иммерсионная жидкость, которая увеличивает плотность контакта линзы с кожей и является средой, которая выравнивает коэффициент преломления стекла и рогового слоя эпидермиса, что позволяет световому потоку проникать глубоко в кожу. В разных слоях кожи световые лучи рассеиваются, или поглощаются, внутрикожными структурами (содержащими гемоглобин или меланин), и большую часть отраженных лучей через окуляр дерматоскопа фиксирует исследователь. Таким образом формируется картинка, по которой можно судить о состоянии кожи в исследуемом участке. Но совсем недавно появились новые дерматоскопы – поляризационные. В них используется источник освещения с однонаправленными электромагнитными волнами, специальные поляризующие фильтры, иммерсионная жидкость не требуется. Поверхность кожи исследуется в лучах белого света, цветопередача в окуляре отличается от иммерсионной дерматоскопии, но многие глубоко лежащие структуры кожи гораздо лучше видны именно при таком варианте исследования. На практике могу сказать, что поляризационный дерматоскоп дает более яркую, детальную и отчетливую картину, более точный результат. К тому же удобно использование прибора без иммерсионной жидкости. Лучше визуализируются сосудистый компонент, фиброзные участки, «белые зоны» новообразований (участки регресса), милиаподобные эпидермальные кисты (при себорейном кератозе). Но в большей части обучающей литературы использованы фотопримеры, которые получены именно при обычной контактной иммерсионной дерматоскопии. Поэтому врачу, начинающему работать с дерматоскопом, следует обратить внимание на иммерсионный дерматоскоп.
Существуют электронные дерматоскопы и ручные, даже карманные варианты. Первые позволяют выполнить цифровую дерматоскопию, сфотографировать или снять на видео исследуемый участок кожи, сохранить полученные снимки в компьютерной базе данных, вывести изображение на экран монитора для более детального врачебного изучения. Используется специальное программное обеспечение для оценки новообразований кожи, которое дает самостоятельную оценку кожных патологических изменений в процентах от 0 до 100, и выдает заключение по цветовой шкале тремя зонами (белая, желтая, красная), соответствующими процентному уровню риска в отношении злокачественного процесса. Такое оборудование требуется врачу, который серьезно специализируется на диагностике и лечении кожных новообразований.




Для рядового врача-дерматолога или косметолога больше подойдет ручной дерматоскоп. Ведущими в этой линейке считаются следующие приборы: дерматоскоп Heine mini 3000, Heine Delta 20 (имеет контактную плату для соединения с цифровым фотоаппаратом), KaWe Eurolight D30, KaWe Piccolight D, Aramosg (используется для диагностики не только в дерматологии, но и в трихологии), Ri-derma, DermLite Carbon, и самый миниатюрный дерматоскоп DermLite DL1 (который работает в комбинации со смартфоном iPhone). Предпочтение в работе я отдаю дерматоскопу Heine Delta 20, который дает возможность провести как контактную иммерсионную, так и поляризационную дерматоскопию.
Области применения дерматоскопа
- Ранняя диагностика меланомы
- Дифференциальная диагностика новообразований кожи меланоцитарной и немеланоцитарной природы
- Диагностика кожных заболеваний (псориаз, ихтиоз, экзема, красный плоский лишай, атопический дерматит, красная волчанка, склеродермия)
- Диагностика паразитарных кожных заболеваний (педикулез, чесотка, демодекоз)
- Диагностика вирусных кожных заболеваний (контагиозный моллюск, вирусные бородавки, остроконечные кондиломы)
- Распознавание состояния ногтей и волосистых покровов
- Для выбора способа лечения и оценки эффективности терапии
- Определение зоны хирургического вмешательства (границы при хирургическом иссечении новообразований)
Для оценки дерматоскопической картины, на мой взгляд, дерматолог или косметолог должен быть знаком с модельным анализом, который предложили в 1987 году H. Pehamberger, A. Steiner, K. Wolff. Каждая модель отражает в первую очередь доминирующий дерматоскопический элемент, архитектонику очага (однородность или полиморфность), его цвет и симметричность. Подробно с модельным анализом можно ознакомится в литературе «Дерматоскопия в клинической практике. Руководство для врачей под ред. проф. Н. Н. Потекаева».
В дополнении к этому анализу следует знать хотя бы один из алгоритмов (на сегодняшний день их около десяти) диагностики пигментных поражений кожи. В качестве отборочного и несложного алгоритма для исключения меланомы можно пользоваться трехшаговым алгоритмом. Данный алгоритм предусматривает оценку очага пигментного поражения по трем диагностическим критериям: асимметричности цвета и характера структуры очага по одной или двум взаимно перпендикулярным осям, атипичной пигментной сетке (сетка неравномерно покрывает очаг поражения, темные перегородки разной толщины, светлые ячейки разной формы и размера, резкий обрыв границы сетки) и наличию бело-голубых дерматоскопических элементов (бело-голубая вуаль, пелена, структуры регресса пигмента – рубцеподобные очаги депигментации и точки, имитирующие картину рассыпанного молотого перца). Наличие двух из трех критериев «контрольного списка» представляют собой высокую вероятность отношения пигментного образования к меланоме. Дальнейшими действиями врача будет незамедлительная передача пациента онкологу для подтверждения диагноза и решения вопроса о методе лечения.
Клинические случаи
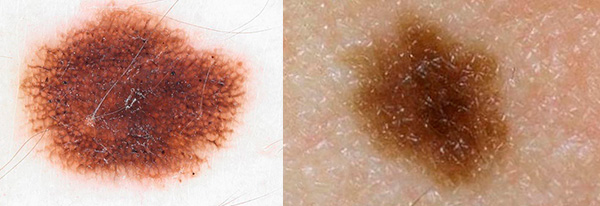
Случай 1.
Клинически: пигментное округлое пятно на спине размером 0,5 х 0,4 см, поверхность гладкая, границы четкие. Дерматоскопия: симметричная типичная пигментная сетка коричневого цвета с интенсивной окраской в центре и затуханием к периферии, относительно однородная структура, одиночные черные точки на перегородках, бело-голубые элементы отсутствуют. Заключение: пограничный невус.
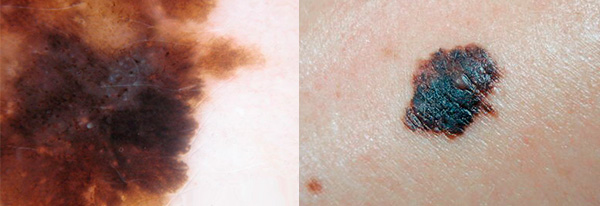
Случай 2.
Клинически: на задней поверхности левого плеча бляшка черно-коричневого цвета неправильных очертаний, с резкими границами, неравномерным распределением пигмента, размером 1,2 х 1,8 см. Дерматоскопия: пигментная радиарно располагающаяся атипичная сетка, неравномерные черные точки и полоски, лежащие неравномерно в структуре коричневатой пигментации, белые рубцеобразные участки и участки гипопигментации. Заключение: меланома.
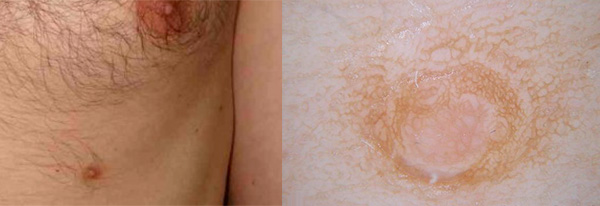
Случай 3.
Дифференциальная диагностика невуса и дополнительного соска (полителия). Клинически: под грудью возвышающаяся папула, плотно-эластической консистенции при пальпации, буровато-коричневого цвета по краю, размером 0,5 х 0,5 см. Дерматоскопия: неравномерная пигментная сетка, имеющая кольцевидные светлые участки. Заключение: дополнительный сосок (полителия). Полителия – врожденный дефект; дополнительные соски располагаются, как правило, по ходу молочных линий. Встречается не только у женщин, но и у мужчин. Нужно сказать, что полителия – это достаточно распространенная аномалия, но при этом добавочные соски часто ошибочно принимают за невусы или фибромы.
Случай 4.
Клинически: распространенные на коже мелкие воспалительные папуло-везикулы, одиночные и парные элементы. Дерматоскопия: трехгранная коричневая структура, расположенная в конце желтоватого чешуйчатого линейного сегмента, овоидные структуры, похожие на след реактивного самолета, характерные для чесоточных ходов. Заключение: чесотка.
В заключение хочу акцентировать ваше внимание на том, что дерматоскопия – это удобный вспомогательный метод диагностики на каждый день как для работы врача- дерматолога, так и косметолога. В отличие от гистологического исследования, дерматоскопия проста в применении, неинвазивна и безопасна вследствие отсутствия риска инфицирования пациента парентеральным путем, не требует анестезии и безболезненна. Это исследование должно использоваться в широких масштабах. Ценность данной методики заключается в высокой диагностической точности, возможности обеспечить раннюю диагностику злокачественных новообразований кожи, что имеет чрезвычайное значение в связи с ростом заболеваемости меланомой и раком кожи. Используя дерматоскоп, врач, безусловно, улучшает эффективность и качественность своей работы, повышает свою квалификацию и опыт.