Дерматофибросаркома выбухающая. Причины. Симптомы. Диагностика. Лечение

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Дерматофибросаркома выбухающая (синоним: дерматофибросаркома прогрессирующая и рецидивирующая, опухоль Дарье-Феррана) — злокачественная соединительнотканная опухоль.
Причины и патогенез дерматоза окончательно не установлены. Считают, что заболевание возникает из сосудистых элементов соединительной ткани. Некоторые клиницисты рассматривают его как промежуточную форму между дерматофибромой и фибросаркомой.
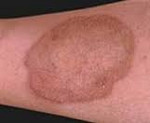
Симптомы дерматофибросаркомы выбухающей. Клинически характеризуется наличием (обычно у взрослых) одиночных склеродермоподобных узловат остей, вначале плоских, затем в различной степени выступающих над уровнем кожи, с гладкой иди бугристой поверхностью и телеангиэктазиями. Рост в большинстве случаев медленный, возможно изъязвление, выражена склонность к рецидивированию. Наиболее частая локализация — кожа туловища, особенно груди, живота и плечевого пояса. Волосистая часть головы, лицо, шея поражаются редко. Хотя для опухоли характерен местно-деструирующий рост, возможны варианты с метастазированием в регионарные лимфатические узлы и внутренние органы.
Дерматофибросаркома выбухающая возникает обычно у муж чин в возрасте между 30 и 40 годами, но может быть и у детей. Опухоль часто располагается на любом участке кожного покрова, но чаще на туловище. В начале заболевания появляется плотный фиброзный очаг (бляшка), с гладкой или слегка бугристой поверхностью, коричневатого или ливидного цвета. Постепенно очаг увеличивается за счет периферического роста. Спустя годы или даже десятилетия наступает опухолевая стадия заболевания. Образуется один (редко — множественные) келоидоподобный опухолевидный уза красновато-синюшного цвета, с гладкой, блестящей поверхностью, который достигает нескольких сантиметров в диаметре, значительно выступает над уровнем кожи и пронизан телеангиэктазиями. В начале кожа над опухолью истончена и напряжена, опухоль на ощупь плотная, подвижная. Затем за счет инфильтрации и образования спаек опухоль становится неподвижной. Субъективные ощущения, как правило, отсутствуют, иногда отмечается болезненность. Со временем появляется изъязвление поверхности опухоли, она покрывается серозно-геморрагическими корками. Часта редидивирование считается характерным признаком опухоли. После длительного течения отмечается метастазирование заболевания.
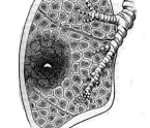
Гистопатология. Опухоль состоит из переплетающихся пучков мономорфных вытянутых клеток. Отмечаются пролиферация молодых веретенообразных клеток, атипические митозы. В зависимости от степени дифференцировки опухоль может напоминать либо фибросаркому, либо дерматофиброму.
Патоморфология дерматофибросакромы выбухающей. Клетки опухоли обычно дифференцированные, что напоминает дерматофиброму, но степень дифференцровки в различных участках ее неодинаковая. Наличие крупных атипичных ядер и патологических митозов позволяет диагностировать дерматофибросаркому. Во многих участках наблюдается формирование коллагена; фибробласты располагаются в виде пучков, идущих в различных направлениях, часто в виде колец. Гигантских клеток мало, иногда они отсутствуют. В строме опухоли местами определяются участки ослизнения. Обычно опухоль занимает всю дерму и проникает в подкожный жировой слой. Эпидермис атрофичный, иногда с явлениями инвазии клетками опухоли и деструкции. Дифференцируют дерматофибросаркому от дерматофибромы и атипичной фиброксантомы.
Гистогенез дерматофибросакромы выбухающей. На основании электронно-микроскопического изучения этой опухоли большинство авторов считают ее клетки фибробластами с активным синтезом коллагена в хорошо развитой эндоплазматической сети. Клетки опухоли имеют церебриформные ядра, некоторые из них окружены материалом, напоминающим прерывающиеся базальные мембраны. Эта картина свидетельствует о том, что опухоль происходит из периневральных или эндоневральных элементов. А.К.Апатенко (1977) рассматривает узловатую дерматофибросаркому как злокачественный аналог ангиофиброксантомы и считает, что она развивается из адвентициальных клеток.
Дифференциальный диагноз. Дифференцировать заболевание необходимо от дерматофибромы, фибросаркомы, опухолевых форм грибовидного микоза, гуммозного сифилиса. Дифференцируя от саркомы высокой степени злокачественности (фибросаркома, лейомиосаркома), а также от подкожной фибросаркомы. Обращают внимание на муаровые структуры. расположенные в клеточных тяжах, и относительно большое количество коллатеновых волокон.
Лечение. Проводят хирургическое иссечение опухоли в пределах здоровой ткани.
Выбухающая дерматофибросаркома
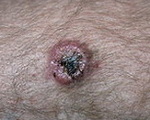
Выбухающая дерматофибросаркома – злокачественная опухоль соединительнотканного происхождения. Склонна к медленному росту и инвазии в окружающие ткани. Отдаленные метастазы встречаются редко. Обычно выбухающая дерматофибросаркома локализуется в области туловища или верхнего плечевого пояса. На начальной стадии представляет собой плотное красноватое, багрово-синюшное или коричневатое пятно. В течение нескольких лет или десятилетий превращается в узловатое опухолевидное образование, выступающее над поверхностью кожи. Диагноз устанавливается на основании анамнеза, данных осмотра и результатов дополнительных исследований. Лечение оперативное.
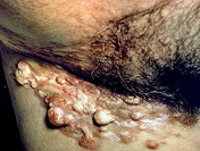
- Симптомы выбухающей дерматофибросаркомы
- Диагностика выбухающей дерматофибросаркомы
- Лечение выбухающей дерматофибросаркомы
- Цены на лечение
Общие сведения
Выбухающая дерматофибросаркома (бугристая фибросаркома кожи, дерматофибросаркома Дарье-Феррана, рецидивирующая дерматофибромиома) – редкая соединительнотканная опухоль средней степени злокачественности. В качестве самостоятельного заболевания впервые была описана в 1924 году. Выбухающая дерматофибросаркома растет в течение нескольких лет или даже десятилетий, не склонна к метастазированию, постепенно внедряется в подлежащие ткани. Метастазы, как правило, выявляются только после многократных рецидивов. Чаще поражает людей молодого и среднего возраста. В 10% случаев диагностируется у детей. Мнения исследователей о распространенности у мужчин и женщин разнятся. Одни специалисты считают, что выбухающая дерматофибросаркома одинаково часто поражает представителей обоих полов, другие полагают, что женщины страдают в 2-4 раза реже мужчин. Лечение осуществляют специалисты в области онкологии и дерматологии.
Причины развития и патанатомия выбухающей дерматофибросаркомы
Причины и механизмы развития данной патологии пока не выяснены. Существуют версии о сосудистом и фибробластическом происхождении. Одни исследователи указывают на возможную связь с травмой, другие – на наличие хромосомных нарушений. Размер опухоли зависит от длительности заболевания и может колебаться от нескольких миллиметров до 10-15 сантиметров. Обычно выбухающую дерматофибросаркому диагностируют, когда ее диаметр достигает нескольких сантиметров.
Новообразование плотное, волокнистое, состоит из пучков веретенообразных клеток. Клетки моноформные, вытянутые. Уровень дифференцировки клеток варьируется, может выявляться небольшое количество атипических митозов. Структура коллагена, как правило, не изменена, иногда обнаруживаются признаки слизистой дегенерации. Коллагеновые волокна и пучки фибробластов выбухающей дерматофибросаркомы образуют разнообразные структуры, напоминающие кольца, пучки и завихрения, из-за чего ткань приобретает характерный «муаровый» вид.
Опухоль формирует множество корнеобразных мелких выростов, проникающих в подлежащие ткани. На начальных стадиях представляет собой бляшки, сформированные из нескольких узелков. В последующем количество и размер узлов увеличиваются. Кожные покровы над выбухающей дерматофибросаркомой истончены, при большой длительности заболевания на поверхности новообразования могут появляться кровоточащие или покрытые корочками эрозии и язвочки.

Симптомы выбухающей дерматофибросаркомы
Опухоль обычно возникает в возрасте 20-40 лет, может располагаться на любом участке тела, но чаще локализуется в области спины, живота, груди или проксимальных отделов верхних конечностей. Иногда выбухающая дерматофибросаркома появляется на шее или волосистой части головы. Нижние конечности и дистальные отделы верхних конечностей поражаются очень редко. На ранних стадиях может напоминать липому или рубец. Как правило, одиночная. В отдельных случаях обнаруживается несколько узлов, склонных к слиянию.
Поверхность выбухающей дерматофибросаркомы на начальных стадиях гладкая или слегка бугристая. Цвет – коричневатый, красноватый, фиолетовый или с синюшным оттенком. В результате медленного роста в течение нескольких лет или десятилетий первичный очаг превращается в опухолевидный узел, выступающий над поверхностью кожи. Кожа над выбухающей дерматофибросаркомой атрофированная, напряженная. Вначале узел подвижный, по мере прорастания подлежащих тканей и формирования спаек подвижность опухоли уменьшается.
Обычно выбухающая дерматофибросаркома безболезненна, реже пациенты предъявляют жалобы на незначительные или умеренные боли в области новообразования. При длительном течении заболевания на поверхности опухоли могут обнаруживаться эрозии, покрытые серозно-геморрагическими корочками. Иногда, обычно после многократных рецидивов, выбухающая дерматофибросаркома метастазирует в регионарные лимфатические узлы и отдаленные органы. Следует учитывать, что опухоль даже без метастазирования может глубоко прорастать подлежащие ткани, поражая фасции, кости, мышцы и расположенные под ними органы.
Диагностика выбухающей дерматофибросаркомы
Диагноз устанавливается на основании клинических проявлений и данных дополнительных исследований. Из-за малого количества специфичных симптомов основными диагностическими методиками являются гистологическое и микроскопическое исследование образца ткани, взятого путем открытой или аспирационной биопсии. В пользу выбухающей дерматофибросаркомы свидетельствуют наличие пучков вытянутых клеток, признаки пролиферации веретенообразных клеток, малое количество атипических митозов и характерный «муаровый» рисунок.
Специфические иммунохимические маркеры опухоли отсутствуют. Дифференциальный диагноз выбухающей дерматофибросаркомы проводят с опухолевыми формами грибовидного микоза, фибросаркомой, дерматофибромиомой и гуммозным сифилисом. При постановке окончательного диагноза основываются на данных микроскопии и гистологического исследования. Для выявления отдаленных метастазов используют УЗИ внутренних органов, рентгенографию грудной клетки и другие методики.
Лечение выбухающей дерматофибросаркомы
Лечение хирургическое, осуществляется в плановом порядке амбулаторно или в условиях стационара. Наиболее эффективной считается операция Мохса, в ходе которой дерматоонколог иссекает видимую опухоль, «захватывая» 3-5 сантиметров неизмененной ткани. После иссечения клинический лаборант проводит картирование – выполняет срезы выбухающей дерматофибросаркомы толщиной 1 миллиметр, окрашивает образцы специальными красителями и изучает под микроскопом для определения границ опухоли.
Основываясь на данных, полученных в ходе микроскопического исследования, врач определяет, в каком направлении распространяется выбухающая дерматофибросаркома, и при необходимости иссекает следующий участок ткани. Затем этот участок также изучают под микроскопом и т. д. Данная методика позволяет с высокой точностью определить истинные границы распространения опухоли и дает возможность минимизировать количество рецидивов. При возникновении крупного дефекта после удаления новообразования проводят пластические операции.
В ряде случаев выбухающую дерматофибросаркому не удается полностью иссечь из-за особенностей ее локализации и характера пораженных подлежащих тканей. Например, новообразование, располагающееся поблизости от сустава или позвонка, может прорастать суставную капсулу и костные структуры. В подобных случаях применяют лучевую терапию, однако сообщения об эффективности этого метода при выбухающей дерматофибросаркоме разнятся. Одни исследователи указывают на уменьшение опухоли, другие говорят о возможности более агрессивного роста. Химиотерапия малоэффективна из-за медленного роста новообразования.
Прогноз при выбухающей дерматофибросаркоме зависит от длительности болезни и количества рецидивов. Вероятность рецидивирования после радикального хирургического вмешательства по различным данным колеблется от 10 до 60%, что может быть связано как с различиями в тяжести и распространенности процесса, так и с выбранной оперативной методикой. Рецидивы могут возникать через 10 и более лет после иссечения выбухающей дерматофибросаркомы, поэтому всем пациентам показано длительное наблюдение. В течение первых трех лет после операции больных обследуют через каждые 3-6 месяцев, затем осмотр проводят ежегодно. При наличии повторных рецидивов требуются более частые обследования из-за повышенного риска появления отдаленных метастазов.
Дерматофибросаркома

Что такое дерматофибросаркома
Выбухающая дерматофибросаркома или опухоль Дарье-Феррана – это кожное новообразование злокачественного характера, которое развивается из клеток фибропластов и соединительной ткани дермы. Очень редкая онкопатология, которая быстро распространяется по поверхности кожи. Чаще встречается у мужчин после 40 лет, афроамериканцев и у беременных после 30 лет. До конца не установлено, что становится отправной точкой для начала развития болезни. Опасность заболевания заключается в том, что даже правильно проведенное лечение не дает гарантию отсутствия рецидивов. Опухоль характеризуется агрессивным врастанием в глубокие слои дермы, а при рецидиве дает метастазы в кости, хрящи, костный мозг.
По статистике, дерматофибриосаркома составляет около 0,1% от всех онкологических заболеваний (фибриосаркома – от двух до шести процентов). Исследователи выдвигают гипотезу, что развитие болезни может быть спровоцировано изменениями в 17-й и 22-й хромосоме ДНК. Это мутация, которая иногда наблюдается после зачатия и хранится в опухолевых клетках.
Причины (факторы риска)
Несмотря на неясную этиологию, врачи выделяют несколько факторов, которые повышают вероятность развития заболевания. Среди них:
Различные травмы – ушибы, переломы.
Многократные хирургические вмешательства за короткий период времени.
Мутации 17-й и 22-й хромосом.
Химические и термические ожоги кожи.
Многократное рентгенологическое обследование за короткий период времени.
Попадание на кожный покров ядовитых веществ.
Сбой в выработке организмом коллагена.
Передача по наследству так называемых «битых» генов.
Аномалии развития сосудов, которые расположены близко к коже.
Симптомы
Первыми признаками, на которые необходимо обратить внимание является появление плоских или чуть бугристых участков кожи, которые на ощупь более плотные, чем другие участки кожи. Внешне могут быть похожи на шрамы или рубцы, иногда морщины. Цвет – от красного до синюшного, иногда фиолетового. С развитие болезни появляются язвочки и кровоподтеки.
Визуальное обследование заболевания на поздних стадиях выявляет:
Новообразования неподвижны по отношению к коже, будто бы «спаяны».
Серозные и кровяные подтеки на извитых сосудах.
Плотная, твердая консистенция.
Размер от 1 до 5 см.
Лаковая, блестящая поверхность.
Патогенез дерматофибросаркомы
При этом заболевании происходит нарушение в клетке на генном уровне. Она мутирует и начинает активно делиться. При дерматофибросаркоме мутирует клетка соединительной ткани. Она делится быстрее здоровых клеток, но для такой опухоли характерен медленный рост. Она проникает в другие ткани и разрушает их, но при этом не дает метастазов. Только при длительном течении болезни с множеством рецидивов обнаруживаются метастазы в других органах.
Классификация
Величину опухоли, ее степень, определение очагов классифицируют по TNM. В МКБ заболеванию присвоен код С 49.0-С 49.9 – злокачественно образование мягких и мезотелиальных тканей кожного покрова. Третья цифра в коде указывает на участок локализации:
1 – голова и шея пациента;
2 – руки и плечевой пояс пациента;
3 – ноги и область таза пациента;
4 – грудная клетка пациента;
5 – область живота;
7 – все туловище пациента;
8 – спина пациента:
9 – несколько участков, где локализируется дерматофибриосаркома.
По статистике, чаще всего поражается кожный покров живота, грудины, спины – от 47 до 72 процентов случаев. Кожа рук и ног – от 16 до 30 процентов случаев. На третьем месте область головы и шеи – 10-15%.
Стадии дерматофибриосаркомы
Выделяют 2 стадии:
Бляшечная – данная стадия характеризуется образованием склеродермоподобной или келоидной бляшки, которая прорастает из поверхностного слоя дермы на периферию. Внешне кожа выглядит гладкой, цвет разнится – от красного-бордового и коричневого до красного с отчетливой синевой. Постепенно формируются узлы и бляшки разрастаются в сторону нижележащих тканей. Размер узлов может достигать 15-16 сантиметров. Болезнь прогрессирует крайне медленно, поэтому в таком состоянии новообразования пациента могут находиться до нескольких лет.
Многоузловая – на данной стадии болезнь прогрессирует и хотя цвет новообразований не меняется, появляются геморрагии, пациент ощущает зуд, болезненность, могут формироваться небольшие язвы.
Образования склонны к рецидивированию после оперативного вмешательства. Метастазирвоание происходит редко. Но если начало развиваться, то чаще всего проявляется в тканях легкого, хрящах и костях, органах ЖКТ, регионарых лимфоузлах, костном мозге.
Для диагностики обязательно обратиться к онкологу-дерматологу, так как заболевание имеет схожие симптомы с дерматофибромой, нейрофибромой, гигантоклеточной фибробластомой. Поэтому необходим осмотр профильного врача и проведение гистологического анализа.
Диагностика
Так как болезнь схожа с другими кожными проявлениями, ее очень часто неверно диагностируют. Именно поэтому, чтобы не допустить ошибку, врач-онколог назначает биопсию. Она может быть:
Инцизионная – удаление части опухоли для исследования.
Эксцизионная – удаление всей опухоли (применяется в случаях, когда новообразование небольшое).
Трепанобиопсия – удаление атрофированных клеток методом введения подкожно полой иглы.
Кроме биопсии используется дерматоскоп для обследования кожи. Дерматоскопическими признаками являются: розовый фон, белые полосы, васкуляризация, наличие областей светло-коричневого оттенка, высокая пигментация или ее отсутствие. По результатам диагностических мероприятий онколог принимает решение о целесообразности лучевой и медикаментозной терапии.
Чтобы исключить метастазирование назначаются следующие исследования:
Ультразвуковое исследование лимфатических узлов — позволяет выявить поражение метастазами регионарных лимфоузлов.
МРТ – позволяет определить очаги распространения.
КТ – необходимо при проникновении метастаз во внутренние органы пациента.
Анализ крови – для выявления раковых клеток с помощью онкомаркера.
Рентген груди – при поражении легких проводится перед оперативным вмешательством.
Сцинтиграфия костей возле очага поражения.
Иммуногистохимический анализ – применяется при рецидиве заболевания неоплазиями.
Стоит отметить, что особенно утруднена диагностика у маленьких детей. Это связано с тем, что заболевание очень схоже с рядом других, а поставить точный диагноз можно после иммуногистохимического и гистологического анализа. При подозрении на врожденную проблему, биопсию тканей могут отложить на срок от 1 до 5 лет.
Лечение дерматофибросаркомы
Дерматофибросаркому удаляют хирургическим путем. Во время операции хирург убирает несколько сантиметров здоровых тканей, чтобы снизить вероятность рецидива. Удаляются даже большие новообразования. При появлении метастазов проводится несколько операций по удалению каждой опухоли. Также применяется лучевая терапия. Обычно ее назначают после операции, чтобы устранить оставшиеся раковые клетки. При метастазах часто рекомендуется химиотерапия. Введение в организм противоопухолевых препаратов позволяет убрать метастазы во всех органах. Лучевая и химиотерапия не разрушают очаги опухоли, они лишь повышают эффективность хирургического вмешательства.
Если дерматофибросаркома достигает значительных размеров лечащий онколог (часто консилиум специалистов) могут принять решение о реконструктивной пластике.
Операция по удалению новообразований состоит из 4-х этапов:
Иссечение выбранных участков локализации.
Сопоставление тканей с предварительно подготовленной криодеструкцией.
Осмотр области хирургического вмешательства под микроскопом.
Реконструктивная пластика дефекта, образовавшегося после операции.
В случаях, когда метастазы проникли в регионарные лимфоузлы, назначают процедуру лимфодессекции – удаление жировой ткани, в которой находятся лимфоузлы.
Для лечения детей применяется пластика с использованием собственной ткани, а также адъювантная лучевая терапия. Она заключается в применении антинеопластических агентов, которые обладают определенным антиопухолевым эффектом. Такие вещества вводят внутренне маленькому пациенту, при этом раковые клетки уничтожаются, а здоровые получают значительно меньший урон, чем при классических методиках терапии. Адъювантная терапия значительно повышает выживаемость пациентов после лечения.
У беременных болезнь прогрессирует быстрее. С чем это связано пока нет точного объяснения. Лечение будущих мам проводится в первом триместре путем иссечения новообразований с применением местного анестетика. В некоторых случаях врач-онколог может принять решении про операцию после 20-й недели беременности. В таком случае используется общая анестезия и удаляются крупные дерматофибросаркомы с последующей пластикой. В большинстве случаев лечение не требует прерывание беременности. Исключение – если новообразования диагностированы в области вульвы.
Наибольшую эффективность демонстрирует использование методики MOHS, или по-другому, микрографической операции Мохса. Суть подхода заключается в иссечении пораженных участков поочередно, одного за другим. Единственный недостаток – невозможность применить подход для резекции новообразования в районе головы и шеи.
Осложнения после хирургического вмешательства
Проведение операции может вызывать ряд осложнений. А именно:
Повреждение нервных окончаний, которое вызывает временное онемение, парестезию или нейропатические спазмы.
Обильные кровотечения в области шеи и головы.
Аллергические проявления на анестетик или антибиотик назначенный врачом.
Расхождение наложенных швов.
Неудачное стыкование краев раны после иссечения образования.
Воспаление рубцов из-за применения шовного материала.
Инфицирование раны в процессе операции.
Рецидив дерматофибросаркомы в результате неполной резекции.
Осложнения чаще всего возникают у людей преклонного возраста, с патологическими заболеваниями, сахарным диабетом.
Прогноз и профилактика
На прогноз лечения влияет продолжительность болезни, количество рецедивов и были ли метастазы. По статистике в большинстве случаев наступает полное выздоровление. Ключевым фактором является верный диагноз, правильная терапия и контроль за состоянием пациента. Последний пункт крайне важен, так как рецидивы фиксируются в диапазоне от 10% до 60% в зависимости от стадии и локализации дерматофибросаркомы. Рецидив может наступить через год, или через 10 лет. Пациент должен понимать важность перманентного мониторинга.
При появлении метастаз больной может умереть в течении 2-х лет. Статистически таких пациентов около 6-8%. Эффективно решить проблему метастаз при раннем выявлении можно повторным иссечением новообразований. Пациент должен избегать травм, термических и химических ожогов, работы с опасными веществами.
Реабилитация после удаления дерматофибросаркомы
Особой тактики после проведения оперативного вмешательства нет. Пациент должен осторожно относится к пребыванию на солнце, минимизировать риски травм и ожогов. В реабилитационный период необходимо соблюдать диету. Прежде всего, рацион должен включать в себя продукты с большим содержанием антиоксидантов. Они снижают воспалительные процессы и ускоряют восстановление тканей пациента. Диета должна основываться на овощах, фруктах, кашах и белковых продуктах. Важно поступление таких микронутриентов:
- Витамины А, C, E, которые содержатся в ягодах, моркови, цитрусовых, рыбьем жире.
- Витамины группы В (льняное масло, рыба).
- Бета-каротин, ликопин (томаты, бахчевые, морковь, абрикосы, персики, манго).
- Незаменимые аминокислоты (рыба, мясо индейки и кур).
- Цинк и селен (говядина, рыба, орехи, куриное мясо, индейка).
- Жирные полиненасыщенные жиры (льняное масло, рыбий жир, грецкие орехи).
Мощными антиоксидантами является ягоды и зеленый чай.
Лечение за рубежом
Терапия в странах Западной Европы, Израиле, Австралии, США и Канаде демонстрирует высокую эффективность. Стоимость такого лечения превосходит аналогичное в России в несколько раз. Принимать решение относительно того, в какой клинике проходить терапию должен сам пациент. Отечественные онкологи в достаточной мере овладели методиками хирургического устранения дерматофибросаркомы, а другие используются только для повышения результативности операции. Подобрать онколога по рейтингу и отзывам вы можете на портале «Все онкологи России».
Дерматофибросаркома
Что это такое — выбухающая дерматофибросаркома? Выбухающая дерматофибросаркома (опухоль Дарье-Феррана) — это редкая онкопатология, которая распространяется по всей поверхности кожи и относится к злокачественным неболезненным новообразованиям. Метастазирует только в 1-4 % случаев. Особенностью опухоли является медленный рост и агрессивное врастание вглубь кожи. Опасность новообразования заключается в склонности к рецидивированию (даже после правильно проведенного лечения). Именно повторные случаи возникновения дерматофибросаркомы приводят к метастазам в мышцы, кости, хрящи и костный мозг.
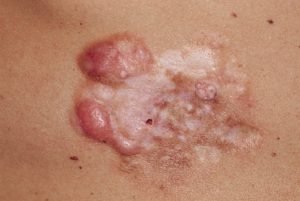 Примерно 0,1% от всех онкологических заболеваний человека составляет дерматофибросаркома и приблизительно 2-6 % фибросаркома мягких тканей. Четкой зависимости в развитии опухоли от половой принадлежности не выявлено. Злокачественное новообразование кожи поражает с одинаковой частотой представителей мужского и женского пола в широком возрастном диапазоне от 20 до 50 лет. Реже формируется у младенцев и людей пожилого возраста. Выбухающей дерматофибросаркомой наиболее часто страдают темнокожие люди.
Примерно 0,1% от всех онкологических заболеваний человека составляет дерматофибросаркома и приблизительно 2-6 % фибросаркома мягких тканей. Четкой зависимости в развитии опухоли от половой принадлежности не выявлено. Злокачественное новообразование кожи поражает с одинаковой частотой представителей мужского и женского пола в широком возрастном диапазоне от 20 до 50 лет. Реже формируется у младенцев и людей пожилого возраста. Выбухающей дерматофибросаркомой наиболее часто страдают темнокожие люди.
Оценка величины и области локализации новообразования, степени злокачественности, определение очага поражения регионарных лимфоузлов, подлежащих органов и ткани классифицируются по TNM.
В МКБ-10 выбухающей дерматофибросаркоме назначен КОД С49.0-С49.9 – злокачественное новообразование мезотелиальной и мягких тканей.
Третья цифра в МКБ означает место локализации опухоли:
- Голова и шея;
- плечевой пояс и руки;
- тазовая область и ноги;
- грудная клетка;
- живот;
- таз;
- туловище;
- спина;
- поражение, выходящее за пределы одной локализации.
- Причины формирования новообразования
- Признаки и симптомы выбухающей дерматофибросаркомы
- Диагностика дерматофибросаркомы
- Лечение опухоли
- Осложнения
- Прогноз и профилактика
- Период реабилитации после удаления дерматофибросаркомы
Причины формирования новообразования
В настоящее время точная этиология дерматофибросаркомы не выявлена. На сегодняшний день существуют две версии происхождения опухоли этого вида:
- сосудистое;
- фибробластическое.
Ведущие клиники в Израиле



Выделяют ряд предрасполагающих факторов формирования новообразования:
- наличие генетических отклонений, связанных с 17 и 22 хромосомами;
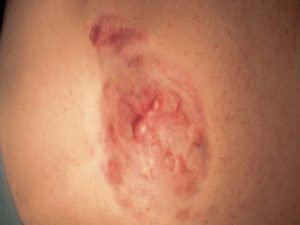
- регулярное травмирование участка кожи;
- ожоги различной этиологии;
- ионизирующая радиация;
- контакт с различными вредными веществами (мышьяк).
Дерматофибромы и другие доброкачественные новообразования кожи не всегда склонны к преобразованию в дерматофибросаркому. Внешне злокачественную опухоль не отличить от доброкачественной.
Важно! При обнаружении подозрительных изменений на участках кожи следует немедленно обратиться к врачу!
Признаки и симптомы выбухающей дерматофибросаркомы
Саркофибромы формируются на любом месте тела или конечностях. На ощупь они безболезненны, разнообразной консистенции и плотности.
Существуют 2 стадии новообразования:
- бляшечная стадия;
- многоузловая стадия.
На начальном этапе формирования новообразования начинается как уплотнение участка кожи диаметром от 1 до 5 см красного или телесного цвета. Постепенно на поверхности неизмененной кожи формируется узелок, позднее увеличивающийся в размерах. Он представляет собой бугристое выпячивание, вследствие чего опухоль и получила название «выбухающая». Кожа над узелком чаще всего бывает матовая или блестящая, истонченная. На протяжении длительного периода времени узелок начинает покрываться язвами и увеличивается в размерах. Со временем пораженное место принимает красно-коричневый цвет или не изменяет окраску. Для пациентов старшего возраста присущи красно-коричневые и фиолетовые тона опухоли, а у детей и беременных преобладают синий и красный оттенки узла.
С процессом развития дерматофибросаркомы образуется множество узелков. Их количество может варьироваться от 1 до нескольких штук. Узлы, существующие в течение длительного времени кровоточат и изъязвляются. Такое течение опухоли характерно для беременных.
Места поражения:
- на первом месте — кожа живота, грудной клетки, спины (47-72%);
- на втором месте – кожа рук и ног (16-30%);
- реже встречается поражение эпидермиса головы и шеи (10-16%);
- очень редко — лобковая область, ротовая полость (1-5%).
Диагностика дерматофибросаркомы
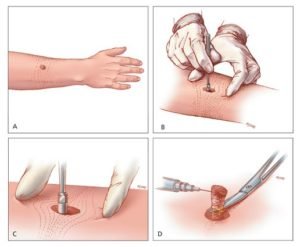 Нередко на ранних стадиях, выбухающую дерматофибросаркому ошибочно принимают за другие заболевания кожи. В таких случаях большое значение имеет анамнез для распознавания опухоли. При подозрении на злокачественную опухоль кожи точный диагноз ставится только после проведения биопсии.
Нередко на ранних стадиях, выбухающую дерматофибросаркому ошибочно принимают за другие заболевания кожи. В таких случаях большое значение имеет анамнез для распознавания опухоли. При подозрении на злокачественную опухоль кожи точный диагноз ставится только после проведения биопсии.
Кроме классического варианта опухоли довольно распространены:
- миксоидная дерматофибросаркома;
- пигментная форма (опухоль Беднара);
- Гигантская клеточная фибробластома;
- фибросаркоматозная дерматофибросаркома.
Виды биопсии для диагностики опухоли:
- трепанобиопсия — изъятие атрофированных клеток, путем введения полой иглы под пораженную кожу. Проводится амбулаторно;
- инцизионная биопсия — удаление части опухоли. Проводится в операционной комнате;
- эксцизионная биопсия — удаление всего новообразования полностью (если размер поражения минимален). Проводится в операционной.
Для диагностики этого вида новообразования применяют дерматоскопию. Это методику проводят прямо в кабинете дерматолога. Обследование опухоли проводится специальным аппаратом и без дополнительной подготовки пациента. Восстановление обычно проходит в течение нескольких недель. Решение о последующем проведении лучевой терапии или приеме медикаментов всегда индивидуально.
Дерматоскопические признаки:
- тонкая пигментированная сеть в структуре;
- хорошая васкуляризация;
- неровные светло-коричневые области;
- белые полосы;
- розовый фон;
- гипопигментированные и депигментированные участки.
В дифференциальной диагностике новообразования важную роль играют иммуногистохимическое исследование и электронная микроскопия.
Дифференциальный диагноз дерматофибросаркомы должен проводиться со следующими нозологиями:
- ангиофиброматозом;
- локализованной склеодермией, внутренней карциномой;
- лейомиосаркомой;
- дерматофиброзом лентикулярным диссеминированным;
- нейрофибромой;
- определенными формами кожных меланом.
Для исключения присутствия метастатического процесса проводят необходимые обследования, с использованием специальной аппаратуры:
- компьютерная томография — проводится в случае проникновения отдаленных метастаз опухоли во внутренние органы;
- магнитно-резонансная томография – помогает при определении обширных очагов поражения кожи;
- УЗИ лимфоузлов – необходимо для наблюдения за метастазированием дерматофибросаркомы и поражения регионарных лимфатических узлов;
- сцинтиграфию костей вблизи пораженной зоны;
- рентгенограмму грудной клетки – проводится до хирургического вмешательства для определения метастатического поражения легких;
- иммуногистохимическое исследование — проводится при рецидивирующих неоплазиях опухоли.
Хотите узнать стоимость лечения рака за рубежом?
* Получив данные о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Лечение опухоли
План лечения опухоли, предпринимаемого для улучшения состояния пациента обсуждается на онкоконсилиуме. Совместная работа дерматолога, онколога, хирурга, пластического хирурга, химио — и лучевого терапевта определяет тактику ведения лечения новообразования.
 Если опухоль увеличивается в размерах до 2-4 см, необходимо проведение хирургического удаления. А в случае, когда дерматофибросаркома достигает значительных размеров, то впоследствии возможно проведение и реконструктивной пластики.
Если опухоль увеличивается в размерах до 2-4 см, необходимо проведение хирургического удаления. А в случае, когда дерматофибросаркома достигает значительных размеров, то впоследствии возможно проведение и реконструктивной пластики.
Операция по удалению выбухающей дерматофибросаркомы включает в себя четыре этапа:
- хирургическое иссечение новообразования;
- сопоставление тканей с предварительной криодеструкцией;
- обзор операционного поля под микроскопом;
- реконструкция послеоперационного дефекта.
При подозрении на поражение метастазами регионарных лимфатических узлов, проводят лимфодиссекцию – удаление жировой клетчатки, содержащей лимфатические узлы.
Для достижения максимально лучшего результата медицина имеет в своем распоряжении методику микрографической операции Мохса (MOHS). Суть этой манипуляции заключается в поэтапном иссечении атрофированных клеток опухоли под наблюдением микроскопа. Единственным недостатком этой процедуры является невозможность полной резекции новообразования в области головы и шеи.
Важно! Удаление патологически измененных тканей любых новообразований производится только в специализированной клинике, где в обязательном порядке проводят экспресс-цитологическое и морфологическое исследования.
Химио- и лучевая терапия полностью не ликвидируют очаги опухоли. Эти процедуры используются для улучшения результата от операции по иссечению дерматофибросаркомы, а также при наличии метастаз, которые невозможно удалить (паллиативная терапия).
Из-за обманчивого вида опухоли и ее схожести с другими новообразованиями кожи, часто бывает затруднена диагностика дерматофибросаркомы у детей. А в случаях врожденной патологии биопсию откладывают на срок от 1.5 до 5 лет. Диагноз возможно поставить только после гистологической, иммуногистохимической оценки и молекулярных анализов. Для лечения маленьких пациентов применяется пластика с использованием собственных тканей, адъювантная лучевая терапия.
У беременных течение ранее образовавшейся выбухающей дерматофибросаркомы развивается быстрее. Этиология такой скоротечной стимуляции пока не выявлена. Лечение опухоли лучше проводить в первом триместре. Путем широкого иссечения новообразования с использованием местной анестезии. После 20-й недели, возможно, провести общую анестезию для удаления крупных сарком с последующей пластикой. Вопрос о прерывании беременности обычно не рассматривается, за исключением редких случаев, когда вторичные очаги воспаления дерматофибросаркомы проникли в отдаленные органы и не ставят под угрозу жизнь матери и плода. Однако если ставится диагноз – выбухающая дерматофибросаркома вульвы – беременность прерывают в срочном порядке.
Осложнения
Последствия, проявляющиеся во время или после операции по удалению новообразования:
- сильные кровотечения на лице и голове;
- локальное онемение, парестезии, нейропатическая боль, в результате повреждения нервных окончаний;
- аллергические реакции на обезболивающие, антибиотики и препараты для наркоза;
- неудачное сопоставление краев раны.
Осложнения в последующие дни после оперативного вмешательства:
- расхождение швов;
- инфицирование раны;
- воспаление рубца шовным материалом;
- рецидив в результате неполного иссечения дерматофибросаркомы.
Риск развития осложнений значительно увеличивается у пациентов пожилого возраста, с сахарным диабетом, с сопутствующей патологией.
Прогноз и профилактика
Прогнозирование при выбухающей дерматофибросаркоме зависит от продолжительности болезни и количества рецидивов. В большинстве же случаев правильно принятые меры к выздоровлению и полноценное лечение дают максимально положительные результаты.
Дерматофиброма после удаления часто дает рецидивирование — даже после адекватного лечения — в 10—60%. Проявления рецидивов возможны через 10 лет и более после иссечения опухоли. При их возникновении необходимы более регулярные и тщательные обследования, чтобы исключить риск образования отдаленных метастаз.
Появление отдаленных метастаз дает неблагоприятный прогноз. Нередко больные умирают в течение 1,5-2 лет. Однако риск подобного исхода минимален – от 6 до 8%. Если есть возможность их удалить, это необходимо сделать, так как у 27% пациентов повторное иссечение новообразования дает хорошие результаты.
В течение первых двух лет обязательно проводятся профилактические обследования. На протяжении следующих 3 лет пациент обследуется каждые 6 месяцев. Через 5 лет происходит снятие с учета, что не исключает дальнейшего контроля над пациентом. Для профилактики выбухающей дерматофибросаркомы следует вести осторожный образ жизни: избегать различных травм, ожогов и ранений любых этиологий. Обращаться к врачу при возникновении любых дерматологических новообразований.
Период реабилитации после удаления дерматофибросаркомы
 После оперативного вмешательства, во время реабилитационного периода необходимо соблюдать строгую диету. Рацион питания должен состоять из продуктов с повышенным содержанием антиоксидантов. Они помогают устранить воспаление и обладают способностью восстанавливать ДНК. В меню должны присутствовать в достаточном количестве фрукты, овощи и белковая пища, содержащие в своем составе:
После оперативного вмешательства, во время реабилитационного периода необходимо соблюдать строгую диету. Рацион питания должен состоять из продуктов с повышенным содержанием антиоксидантов. Они помогают устранить воспаление и обладают способностью восстанавливать ДНК. В меню должны присутствовать в достаточном количестве фрукты, овощи и белковая пища, содержащие в своем составе:
- витамины A, C, E (рыбий жир, цитрусовые, ягоды);
- цинк, селен (мясо курицы, говядина, бразильский орех);
- бета-каротин, ликопин (морковь, дыня, манго, арбуз, помидоры, абрикосы);
- жирные полиненасыщенные кислоты (жирная рыба, грецкие орехи, семена льна).
Полифенолы, которые в большом количестве содержатся в зеленом и черном чае, также являются мощными антиоксидантами. Причем зеленый чай преобладает в профилактической пользе, чем черный.
Дерматофиброма – внутрикожная опухоль
Дерматофиброма – доброкачественное кожное новообразование, которое не имеет тенденции к озлокачествлению. Гистологическое подтверждение диагноза позволяет отказываться от медикаментозного лечения. Удаление нароста производится в основном по косметическим показаниям. Специалисты рекомендуют избавляться от дерматофибромы и в том случае, если она постоянно травмируется ношением одежды.
Этиология и патогенез
Причины образования дерматофибромы пока не установлены. Ученые склонны предполагать, что большую роль в процессе ее формирования играет наследственный фактор. Выявлена зависимость заболевания от возраста человека, от его пола. Замечено, что чаще всего подобная доброкачественная опухоль возникает у женщин. При их обследовании и сборе анамнеза удается выявить наличие таких же новообразований у ближайших родственников по женской линии. У детей заболевание не встречается.
Многие специалисты склонны предполагать, что какую-то роль в патогенезе патологии играет вирусные инфекции и локальные повреждения кожи. В ходе многочисленных исследований было выяснено, что дерматофиброма часто развивается на месте глубокого прокола или укуса кровососущего насекомого у человека, который успел переболеть ветряной оспой или угревой сыпью. К предрасполагающим факторам также относится снижение реактивности защитной системы организма.
Механизм формирования болезни
Дерматофиброма – внутрикожная опухоль, вырастающая чаще всего на ноге или на кистевых фалангах. Она формируется из недифференцированных ретикулярных клеток, являющихся основой для формирования гистиоцитов, фиброцитов и эндотелиоцитов. Они имеют крупные ядра, внутри них содержится скопление липидов и железа. Есть и коллагеновые волокна различной зрелости. В базальном слое наблюдается скопление пигмента, что влияет на окраску новообразования.
По внешнему виду дерматофиброма похожа на бородавку или родинку, в большинстве случаев имеет круглую форму и гладкую поверхность. Над эпидермисом выступает малая часть образования, основная находится в более глубоких слоях кожи. На ощупь напоминает затвердевший комок. Чаще растет как единичный элемент, но бывают случаи обнаружения множественных очагов.
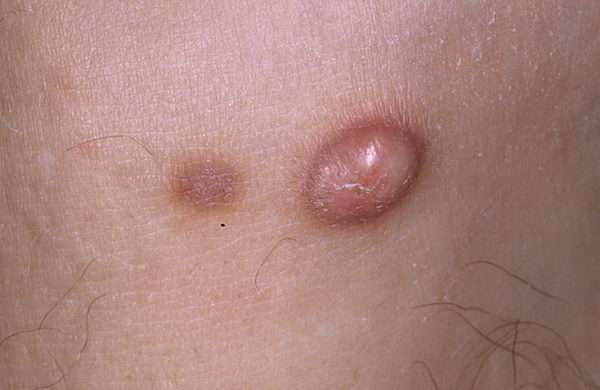
Формируется дерматофиброма без инфильтрата, ее элементы не распространяются по лимфатическим и кровеносным сосудам. Структура на разрезе однородная. Образование полостей нехарактерно. При глубоком поражении становится возможным западение вышележащих тканей. Но в большинстве случаев ее развитие приводит к появлению видимого округлого узелка, внешне напоминающего пуговицу или расплющенный шарик.
Кто в группе риска по появлению дерматофибромы
Женщины и мужчины старше тридцати лет, имеющие генетическую предрасположенность, проживающие в регионах с плохой экологией, работающие на вредных производствах. Способствовать развитию заболевания могут травмы кожи, уколы или порезы, укусы насекомых. Дерматофибромы чаще выявляются у людей, страдающих от туберкулеза, заболеваний, вызывающих нарушения работы печени.
Симптомы и признаки
Распознать заболевание можно по следующим признакам:
- На поверхности кожи сначала появляется небольшое уплотнение. Из него потом формируется маленький узелок. Если его случайно повредить, из него может выделиться кровь.
- При надавливании пальцем на новообразование оно прогибается внутрь кожного покрова.
- Цвет верхушки узелка отличается от цвета здоровой кожи. Чаще всего нарост имеет сероватый цвет, но у некоторых людей отмечается наличие пигментации. У одних опухоль становится черной, у других темно-красной.
- Прикосновение к узелку приносит легкую болезненность и ощущение незначительного зуда.
- Над эпидермисом возвышается часть дерматофибромы. Остальная часть располагается внутри кожного покрова.
- Головка дерматофибромы гладкая. Если пальцами ощупывать все новообразование, удается определить плотную структуру.
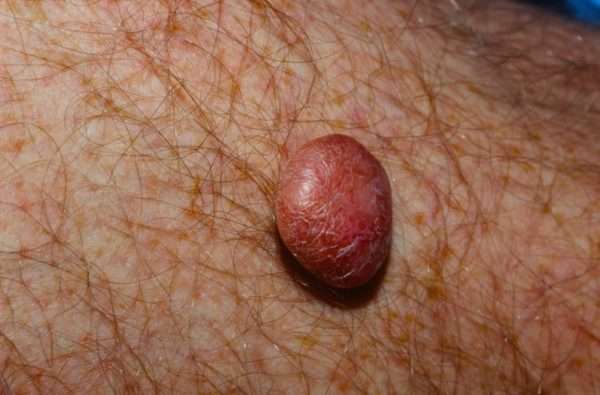
Растет узел длительно, никаких неудобств этот процесс человеку не приносит, иногда исчезает сам по себе. Но появление дерматофибромы требует консультации у дерматолога. Дело в том, что некоторые виды рака на начальных этапах имеют схожую клиническую картину. К тому же медицине известны случаи перерождения доброкачественной дерматофибромы в злокачественное новообразование. Поэтому появление и рост нужно контролировать.
Существуют разные виды дерматофибромы. По структуре они неоднородны: в них присутствуют различные морфологические элементы, но в любом случае, каждое новообразование насквозь пронизано капиллярами. Это верный диагностический признак.
- твердую,
- мягкую,
- лентикулярную дерматофиброму.
Твердая форма – дольчатое или сферическое образование, которое способно формироваться на любом участке тела как единичный или множественный элемент. Каждый от 0,5 до 2 см. После неопределенного времени узелки могут самостоятельно исчезать.
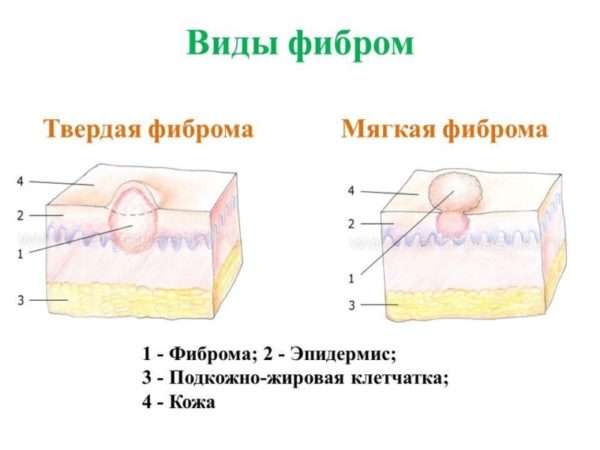
Мягкая дерматофиброма появляется после полученной травмы, развивается крайне медленно, на ощупь дряблая, имеет ножку и складчатую поверхность. По размерам у всех разная. Среди цветов доминирует телесный. Бывают желтоватые или синеватые мягкие дерматофибромы. Растут на торсе или на лице.
Лентикулярный нарост представляет собой ограниченный узелок размерами до одного сантиметра, окраска у него бывает красной или почти черной.
Дифференциальная диагностика
Диагностика заболевания производится на основании визуального осмотра врача-дерматолога. Однако врач обязательно должен произвести биопсию и последующее гистологическое исследование отсеченного участка для того, чтобы дифференцировать дерматофиброму от невуса, гломусной опухоли, меланомы, выбухающей дерматофибросаркомы, ксантомы и лейомиомы.
Идентификация новообразования производится на основании имеющихся характерных структурных компонентов. У дерматофибромы должны присутствовать:
- переплетения коллагеновых волокон,
- переизбыток пигментов в базальном слое,
- наличие внутриклеточных структур в фибропластах,
- крупные клетки соединительной ткани,
- прорастание сосудов.
Отличить дерматофиброму от иного рода новообразования помогает субъективная клиническая картина. По мере роста новообразование постоянно меняет цвет. У обладателей смуглой кожи оно всегда имеет темный окрас.
Методы лечения
В большинстве случаях сама по себе дерматофиброма не проходит. Она будет очень медленно расти на протяжении всей жизни человека, не причиняя дискомфорта. Внутри нее нет раковых клеток, поэтому лечить заболевание не нужно. Однако если формирование образования вызывает болезненность и зуд, если оно растет в неудобном месте, нужно обращаться к врачу.
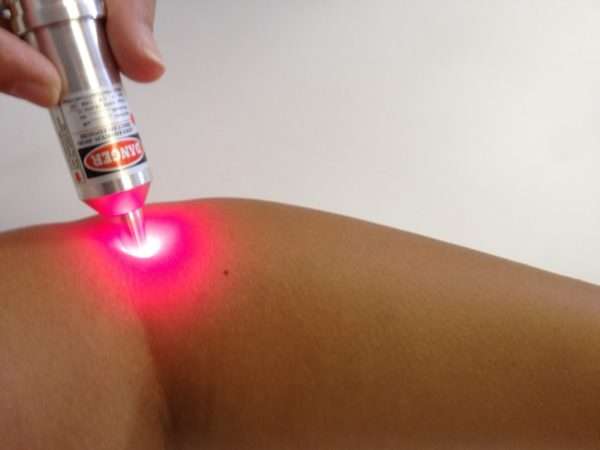
Избавиться от проблемы можно только хирургическим путем. Небольшие дерматофибромы удаляются лазером. Такой метод позволяет одновременно удалять некрасивый нарост и запаивать кровеносные сосуды. Поэтому возникновение послеоперационных кровотечений исключено. Если все было сделано правильно, никаких осложнений возникнуть не должно. В том случае, если хирург во время проведения операции оставит внутри несколько кусочков опухоли, в последующем на этом месте вырастет сразу несколько узелков.
Послеоперационный период требует внимательного отношения к уходу за ранкой. После удаления дерматофибромы на кожу накладываются швы, чтобы они зажили правильно и не остались шрамы, их важно правильно обрабатывать. Часто специалисты на данном этапе назначают антисептические аппликации и местные препараты, ускоряющие процесс рассасывания келоидных рубцов (гель «Контрактубекс»).
Лазерное удаление дерматофибромы осуществляется под местной анестезией, длится операция недолго, за один сеанс специалист способен удалить сразу несколько небольших новообразований. Результат радикального вмешательства всегда положительный, пациент возвращается домой в день операции.
Удаление дерматофибромы при помощи жидкого азота считается нецелесообразным. Такой метод позволяет убирать только верхнюю ее часть. Поэтому на коже после проведения процедуры остается хорошо заметный шрам. Из-за того, что нижняя часть остается, никто не может гарантировать отсутствие рецидивов.
Самолечение с применением рецептов народной медицины часто осложняется дерматитами. Оно повышает риски перерождения доброкачественного образования в злокачественное. Поэтому экспериментировать в этом направлении не стоит.
Прогноз
Дерматофиброма – доброкачественное новообразование с минимальными онкогенными рисками. Его наличие не накладывает ограничения, не требует наблюдения у онколога. Но предсказать развитие патологии пока никто не может. В некоторых случаях она исчезает сама, в других стремительно растет и приносит сильный моральный и физический дискомфорт. Важно следить за всеми изменениями нароста и обращаться за медицинской помощью в том случае, если он меняет свой окрас и причиняет боль.
Профилактика
Поскольку причины кожной патологии пока до конца не изучены, специалистам трудно сформулировать правила профилактики заболевания. Медики рекомендуют всем избегать травмирования кожи, следить за своим иммунитетом и вовремя лечить любые вирусные инфекции.