Болезнь Крона
Болезнь Крона – это гранулематозное воспаление различных отделов пищеварительного тракта, характеризующееся хроническим рецидивирующим и прогрессирующим течением. Болезнь Крона сопровождается абдоминальными болями, диареей, кишечными кровотечениями. Системные проявления включают лихорадку, снижение массы тела, поражение опорно-двигательного аппарата (артропатии, сакроилеит), глаз (эписклерит, увеит), кожи (узловатая эритема, гангренозная пиодермия). Диагностику болезни Крона проводят с помощью колоноскопии, рентгенографии кишечника, КТ. Лечение включает диетотерапию, противовоспалительную, иммунодепрессивную, симптоматическую терапию; при осложнениях – хирургическое вмешательство.



Каковы симптомы болезни Крона?
Симптомы болезни Крона часто развиваются постепенно. Некоторые из них могут стать с течением времени более выраженными. Хотя это возможно, но симптомы редко развиваются внезапно и резко. Самые ранние симптомы болезни Крона могут включать: диарею, спастические боли в животе в правой нижней части его, кровь в стуле, лихорадка, усталость, потеря аппетита и веса, ощущение не полного опорожнения после дефекации, частые позывы на дефекацию.
Иногда эти симптомы можно ошибочно принять за симптомы другого заболевания, например пищевого отравления, расстройства желудка или аллергии. Вы должны обратится к врачу, если любые из этих симптомов проявляются часто.
При прогрессировании болезни Крона симптомы могут стать более серьезными, например: перианальный свищ, который вызывает боль и подтекание через него; язвы, которые могут возникнуть в любом месте от ротовой полости до ануса; воспаление суставов и кожи; одышка или снижение физической активности из-за увеличении анемии.
Причины болезни Крона
До настоящего момента времени ученые так и не выяснили точные причины возникновения болезни Крона. Имеются только несколько теорий, но ни одна из них не подтверждена научными фактами, среди них:
Теория образования антигенов.
Какая именно из них является верной, неизвестно. Поэтому каждую из них нужно рассмотреть подробнее.
Теория образования антигенов. Приверженцы этой теории считают, что антигены из продуктов питания прикрепляются к кишечным стенкам. На них реагируют собственные антитела человека. Это запускает воспалительную реакцию в виде болезни Крона.
Инфекционная теория. Есть ученые, которые предполагают, что болезнь Крона – это следствие перенесенных инфекций. Они считают, что вызывают патологию различные вирусы и бактерии, которые обитают в ЖКТ человека.
Аутоиммунная теория. Большинство ученых придерживаются мнения, что болезнь Крона имеет аутоиммунное происхождение, то есть развивается из-за сбоев в работе иммунитета человека. Эти сбои приводят к тому, что иммунные клетки начинают атаковать собственные ткани кишечника, вызывая ее воспаление и разрушение.
Генетические факторы. Генетика имеет решающее значение в плане развития болезни Крона. Вероятность возникновения патологии у людей с отягощенным семейным анамнезом в 10 раз выше. Часто болезнь Крона поражает родных братьев и однояйцевых близнецов.
Есть данные, что вероятность развития заболевания у ребенка составляет 70%, если от него страдал один из родителей. Причем симптомы будут совпадать на 80%.
Увеличивается вероятность развития патологии у курящих и пьющих людей, у граждан, проживающих в неблагоприятной экологической обстановке. Повышают риски возникновения болезни Крона частые стрессы и хроническое эмоциональное перенапряжение.
Тем не менее, большинство ученых придерживаются мнения, что болезнь Крона все-таки имеет аутоиммунную природу.
Лечение
Учитывая вышесказанное, ситуацию облегчает то, что лечение ЯК и БК очень похоже, но в то же время этот факт может просто отражать ограниченность наших средств борьбы с этими заболеваниями.
Возможно, следующее поколение лекарственных препаратов позволит более дифференцированно подходить к лечению этих двух заболеваний.
Цель терапии при ВЗК состоит в облегчении симптомов, в индукции ремиссии и предотвращении рецидивов. В настоящее время медикаментозное лечение назначается по ступенчатой схеме.
Классификация и стадии развития болезни Крона
Существует множество классификаций заболевания, но ни одна из них не отвечает потребностям врачей в «сортировке» клинико-патологических процессов и подборе лечения Ниже приведены несколько классификаций болезни Крона.
Классификация М. Х. Левитана и др., 1974
По локализации патологического процесса:
- энтерит (илеит) — воспаление подвздошной кишки;
- энтероколит (илеоколит) — воспаление тонкого и толстого отдела кишечника;
- колит — слизистой оболочки толстой кишки;
- воспаление верхних отделов желудочно-кишечного тракта (двенадцатиперстной кишки, желудка, пищевода).
По тяжести клинических проявлений:
- лёгкая форма — протекает без существенного нарушения общего состояния, пациентов беспокоит боль в животе, частый неоформленный стул с примесью крови и слизи;
- среднетяжёлая форма — общее состояние ухудшается, появляется слабость, бледность кожных покровов, умеренное вздутие живота, боль в животе становится интенсивнее, возникают частые позывы к акту дефекации, неоформленный стул, чаще появляется слизь и кровь;
- тяжёлая форма — значительно ухудшается общее состояние, появляется резкая общая слабость, уменьшается или полностью прекращается двигательная активность , характерны выраженная бледность, головокружение в горизонтальном положении, сильная боль в животе, постоянные позывы к дефекации, стул — слизь и кровь, часто развиваются осложнения.
По течению болезни:
- острое — манифестация заболевания с появлением симптомов и дальнейшим переходом в хроническое непрерывное течение или ремиссию;
- хроническое, или рецидивирующее, т. е. с периодами обострения и ремиссии или непрерывное.
Венская классификация болезни Крона
По возрасту к моменту установления диагноза:
По локализации процесса:
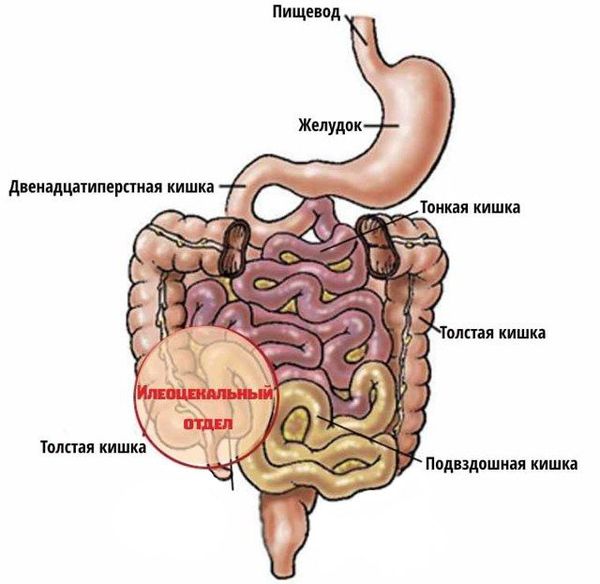
- L 1 — терминальный отдел подвздошной кишки;
- L 2 — ободочная кишка (колит);
- L 3 — илеоколит;
- L 4 — верхние отделы желудочно-кишечного тракта.
- В 1 — нестриктурирующий (без сужения просвета), непенетрирующий (без прорастания в соседние органы);
- В 2 — стриктурирующий;
- В 3 — пенетрирующий.
Монреальская классификация болезни Крона
По возрасту к моменту установления диагноза:
По локализации процесса:
- L 1 — терминальный отдел подвздошной кишки;
- L 2 — ободочная кишка (колит);
- L 3 — илеоколит;
- L 4 — верхние отделы желудочно-кишечного тракта (ЖКТ);
- L 1 + L 4 — терминальный илеит + верхние отделы ЖКТ;
- L 2 + L 4 — колит + верхние отделы ЖКТ;
- L 3 + L 4 — илеоколит + верхние отделы ЖКТ.
По характеру течения:
- В 1 — нестриктурирующий, непенетрирующий;
- В 2 — стриктурирующий;
- В 3 — пенетрирующий;
- В1р — нестриктурирующий, непенетрирующий + перианальные поражения (области вокруг анального отверстия);
- В2р — стриктурирующий + перианальные поражения;
- В 3р — пенетрирующий + перианальные поражения.
Стадии заболевания обычно не выделяют. Поражение кишки при болезни Крона начинается с илеоцекальной области и затем распространяется на другие отделы желудочно-кишечного тракта, вызывая воспаление стенки кишечника с образованием абсцессов, глубоких язв, стриктур (сужения) просвета и пенетрации (прорастания) в соседние органы. Тяжесть заболевания варьирует от лёгкой степени, без нарушения общего состояния, до очень тяжёлой, угрожающей жизни [6] .
Профилактика и прогноз при болезни Крона
Способов полного излечения от этого заболевания на сегодняшний день не разработано вследствие того, что этиология и патогенез заболевания до конца не ясны. Однако, регулярная адекватная терапия обострений и соблюдения диеты и режима, врачебных рекомендаций и регулярное санаторно-курортное лечение способствуют снижению частоты обострений, уменьшению их тяжести и повышению качества жизни.
Основные, ключевые моменты профилактики обострений:
- диетотерапия, сбалансированность питания, применение витаминных комплексов, необходимых микроэлементов;
- избегание стрессов, развитие стрессоустойчивости, регулярный отдых, здоровый режим жизни, нормализация биоритмов;
- физическая активность (легкие физические нагрузки снижают влияние стрессов, нормализуют кишечную деятельность);
- отказ от курения и злоупотребления алкоголем.
У 13-20% больных отмечается хроническое течение заболевания. При правильно проводимом лечении длительность периодов ремиссии достигает нескольких десятков лет. Как самостоятельное заболевание, болезнь Крона очень редко является причиной смерти больных, и процент летальности остается крайне низким. Обычно пациенты, получающие поддерживающую терапию, доживают до глубокой старости.
