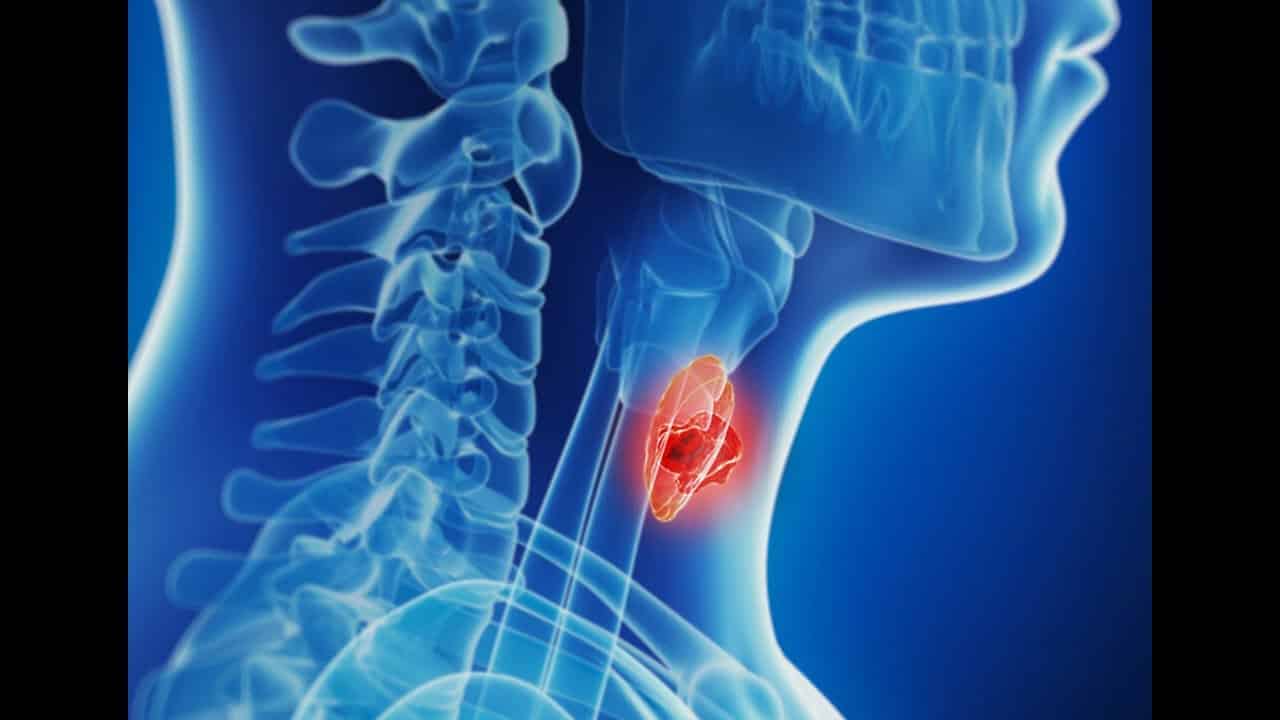
Причины белых наростов в горле и методы лечения
Различные новообразования в горле могут спонтанно возникать и исчезать, наподобие бородавок. Некоторые наросты носят злокачественный характер. Если у вас появился белый нарост в горле, то это могли спровоцировать бактерии или грибки, обитающие в ротовой полости. Если выросты сформированы из эпителиальной ткани горла, то причиной могут быть генетические сбои в организме. В любом случае такое образование в горле нельзя оставлять без внимания, поскольку не исключена вероятность появления злокачественной опухоли.
- Причины появления
- Доброкачественная или злокачественная?
- Симптомы и классификация
- Лечение
- Профилактика
Причины появления
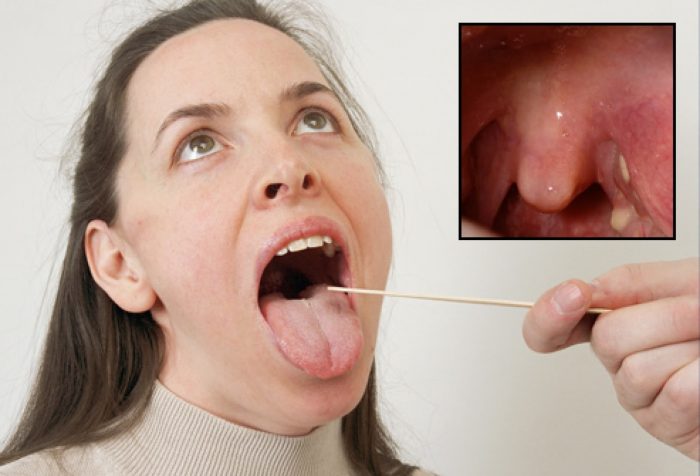
Белые наросты в горле могут иметь доброкачественную или злокачественную природу. Вторая разновидность образований диагностируется реже. Чаще причина их появления остается невыясненной. В ходе исследований установлено, что появление шишек в горле более характерно для мужчин в возрасте 25-50 лет. Скорее всего, это связанно с мужским гормональным фоном.
Если в ходе исследования в гортани была выявлена опухоль, то с помощью специального классификатора можно оценить уровень ее опасности. Выделяют следующие виды злокачественных и доброкачественных опухолей глотки и гортани:
- невриномы – это образования из нервной и глиальной тканей;
- папилломы (кожные выросты, формирующиеся при поражении ВПЧ);
- липомы (опухоли жировой ткани);
- фибромы и полипы – это наросты, формирующиеся из соединительных тканей;
- встречаются новообразования смешанной природы;
- хондромами называют выросты из хрящевой ткани;
- лимфангиомы и гемангиомы – это образования сосудистого происхождения.
Если говорить про причины появления шишки в горле, то на этот процесс оказывают существенное влияние следующие факторы:
- Различные инфекционные болезни грибкового, бактериального и вирусного происхождения.
- Такое бывает на фоне побочного действия некоторых лекарственных препаратов.
- Немалую роль в формировании выростов играют вредные привычки (алкоголь, курение, наркотики).
- Радиация и ионизирующее облучение могут стать причиной появления опухолей.
- На фоне хронического тонзиллита и длительно протекающих хронических воспалительных процессов в носовых пазухах и носоглотке могут появляться различные новообразования на миндалинах.
- Вирусные инфекции, например, ВПЧ, могут поражать ткань миндалин, на гландах появляются папилломы.
- Некоторые профессиональные болезни иногда приводят к формированию опухолей.
- Нередко виновником патологического процесса становится неблагоприятная экологическая ситуация.
- Длительное пребывание в задымленных и загазованных помещениях может приводить к появлению опухолей глотки и гортани.
Значительно способствуют различным заболеваниям носоглотки и появлению новообразований снижение защитных сил организма, нарушение обменных процессов и сбои в работе эндокринной системы.
Доброкачественная или злокачественная?
Отличить злокачественные образования от доброкачественных можно по следующим признакам:
- Для доброкачественных выростов характерен медленный рост.
- Хорошим признаком является и то, что нарост имеет четко очерченные границы.
- Об отсутствии опасности говорит ровная гладкая поверхность новообразования.
- Для доброкачественных образований не характерно появление различных эрозий и язв.
- Важно, чтобы структура тканей нароста не отличалась от строения окружающего эпителия.
- Обязательно нужно прощупать лимфатические узлы на шее. Они должны быть без изменений, то есть не увеличенные и безболезненные.
- Метастазы дают только злокачественные новообразования.
Важно! Даже доброкачественные опухоли необходимо лечить и удалять, поскольку они могут злокачественно перерождаться.
Также стоит учитывать, что многие доброкачественные опухоли не доставляют неприятных ощущений человеку. Хотя опираться только на этот критерий нельзя, поскольку все злокачественные опухоли на начальных стадиях тоже не дают боли и дискомфорта, а мелкие гнойные комочки на миндалинах, появляющиеся при тонзиллите или ангине, часто сопровождаются болями при глотании. То же самое можно сказать и про пробки в гландах (миндалинах), они сильно болят и доставляют дискомфорт при глотании, но не являются злокачественными.
Важно! Все доброкачественные образования горла доставляют много проблем при глотании и жевании, когда достигают значительных размеров. Опасность кроется и в том, что они могут затруднять дыхание и вызывать удушье.
Симптомы и классификация
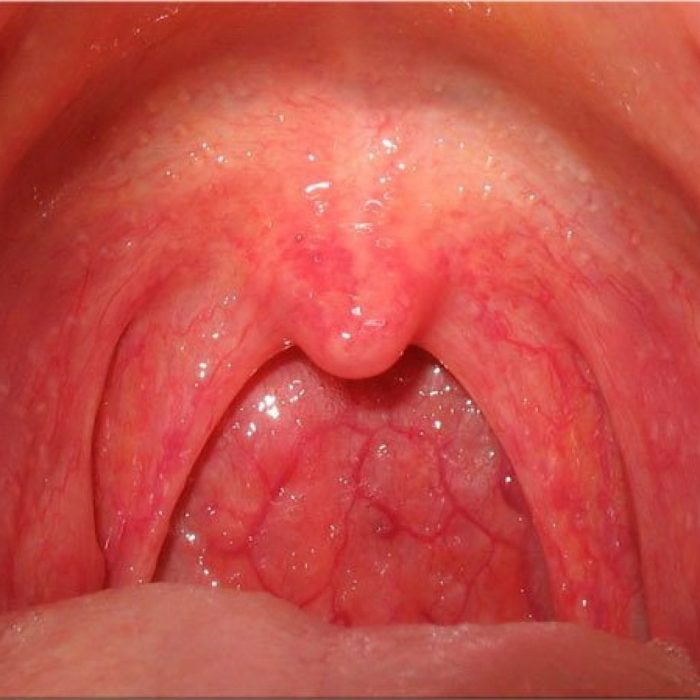
В горле или на миндалинах вы можете обнаружить следующие виды опухолей:
- ангиома вырастает из сосудистых тканей и характеризуется очень медленным ростом;
- в глотке и гортани может быть ангиофиброма, которая образуется из соединительной и сосудистой ткани;
- на голосовых связках локализуется гемангиома, которая образуется из кровеносных сосудов;
- киста формируется при закупорке выводных протоков (она чаще появляется у корня языка);
- щитовидная железа может разрастаться на область гортани, в этом случае появляется гортанная дистопия;
- лимфангиома – это бледно-желтый небольшой нарост в районе надгортанника;
- невринома – это гладкое образование округлой формы, локализующееся у входа в гортань прямо над голосовыми складками;
- папилломы – это грибовидные выросты из эпителиальной ткани;
- если в гортани появляются наросты или бляшки от бледно-серой до ярко-желтой окраски, то диагностируют пахидермию гортани;
- единичные выросты на ножке в районе голосовых связок называются полипами;
- иногда небольшие узелки появляются вследствие гипертрофии соединительной ткани голосовых складок;
- фибромами называются сероватые образования округлой формы, в диаметре достигающие 15 мм;
- плотные округлые образования называются хондромами.
Лечение
Лечение доброкачественных опухолей глотки заключается в их немедленном удалении, поскольку сами они проходят очень редко и имеют тенденцию к росту и увеличению, что может стать причиной изменения голоса, затруднения глотания и удушья. То же самое можно сказать и в отношении злокачественных новообразований, только здесь основная опасность кроется в метастазировании.
Используются следующие методы хирургического удаления новообразований глотки:
- Иссекают не только опухоль, но и часть слизистой оболочки в месте прикрепления образования. Обычно такая операция делается при подозрении на злокачественный характер нароста. После операции обязательно проводится гистологическое исследование патологических тканей.
- В легких случаях показана эндоскопическая операция по удалению выроста с помощью специальной петли или гортанного шприца.
- Иногда после иссечения нароста место его прикрепления прижигают с помощью лазера или электрокоагулятора.
- При удалении гортанных кист применяют метод их иссечения и удаления по частям. При этом важно убрать и внутреннее содержимое кист.
- В некоторых случаях место крепления новообразования после его удаления замораживают жидким азотом.
- При помощи лазера производится отсечение и прижигание всех сосудов, которые питают опухоль.
Профилактика
В профилактических целях необходимо своевременно лечить любые болезни полости рта, носоглотки и носовых пазух. Нельзя допускать перехода острого инфекционного процесса в хронический.
При появлении на глотке белого налета или белых комочков на миндалинах можно использовать полоскания с медикаментозными антисептическими растворами или народными средствами. Рекомендуется жевать прополис или использовать настойку на этом средстве для полосканий. Полезно пить чай с лимоном, жевать дольку лимона вместе с коркой, а также употреблять луково-медовый сироп. Незаменим в профилактике наростов в горле сок алоэ. Он также является иммуномодулирующим средством и укрепляет защитные силы организма.
Доброкачественные и злокачественные заболевания небных миндалин
Наиболее распространенной патологией небных миндалин считается тонзиллит, то есть воспалительное поражение ткани. Однако не стоит забывать о таких грозных заболеваниях как рак, папилломы и киста небной миндалины. Эта группа доброкачественных и злокачественных болезней представляет серьезную угрозу жизни при отсутствии своевременного лечения.
 Вначале разберем, какие новообразования относятся к доброкачественному процессу. Отличием таких онкообразований является отсутствие метастазирования и полное выздоровление после удаления. Среди доброкачественных опухолей подробнее остановимся на ангиоме, фиброме, папилломе, кистозных образованиях, тератоме, липоме, а также плазмоцитоме.
Вначале разберем, какие новообразования относятся к доброкачественному процессу. Отличием таких онкообразований является отсутствие метастазирования и полное выздоровление после удаления. Среди доброкачественных опухолей подробнее остановимся на ангиоме, фиброме, папилломе, кистозных образованиях, тератоме, липоме, а также плазмоцитоме.
В сравнении со злокачественными очагами доброкачественные диагностируются чаще в 10 раз. Согласно отоларингологической статистике зачастую онкопатологиями страдают мужчины 25-40 лет, однако не исключен риск появления патологических тканей у младенца.
К предрасполагающим факторам следует отнести:
- курение;
- злоупотребление алкогольными напитками;
- длительное вдыхание загрязненного воздуха (смог, профессиональные вредности);
- плохую гигиену ротовой полости;
- хронические инфекционно-воспалительные процессы рото-, носоглотки;
- кариес, стоматит;
- зубные съемные протезы.
Симптоматически заподозрить заболевания можно на основании следующих клинических признаков:
- першение в зеве;
- ощущение чужеродного элемента в ротоглотке;
- трудности при глотании;
- затрудненное дыхание;
- изменение голоса, появление гнусавости.
В некоторых случаях наблюдаются проявления катарального воспаления в виде болезненности в ротоглотке при глотании или разговоре.
Подробнее рассмотрим некоторые доброкачественные новообразования:
- папиллома небной миндалины появляется вследствие активации вируса папилломы на фоне снижения иммунитета (простудные болезни, обострение хронической патологии). Помимо папиллом возможно развитие бородавок или кондилом. Визуально папилломы напоминают узелки с сосочками. Ножка нароста узкая или широкая, узлы располагаются поодиночно или группами. Папилломы имеют плотную или рыхлую структуру, сероватый окрас. Мягкая структура обуславливает появление кровоточивости, прорастание в здоровые ткани, самостоятельное удаление, а также повторное формирование. Твердые папилломы не рецидивирую и не способны кровоточить. При множественном поражении миндалин и зева стоит говорить о папилломатозе глотки;

- фибромы — округлые, розоватой окраски, на широкой ножке. Поверхность – гладкая или бугристая и не способна вызывать кровоточивость при прикосновении. Плотность образования может быть хрящевой, причем наиболее плотный участок – это основание. При микроскопии выявляется соединительнотканные и эластические волокна и кровеносные сосуды. При воздействии негативных факторов возможно прорастание в здоровые ткани и злокачественная трансформация. Достигая крупных размеров, существенно нарушается глотание и появляется стенотическое дыхание. Риск массивного кровотечения появляется при прорастании в сосуды и разрушении их стенок. При поражении евстахиевой трубы развивается тугоухость. Прорастание в костные структуры приводит к изменению формы лицевого скелета, а в мозг – развитию менингита, нарушению церебрального кровотока и повреждению нервов;
- тератомы формируются во внутриутробном периоде вследствие нарушений закладки и развития органов эмбриона. Зачастую обнаруживается волосатый полип, который выглядит как округлый вырост с пушковыми волосами;
- ангиомы развиваются из лимфоидных структур или кровеносных сосудов. Они могут локализоваться на миндалинах, небе, глоточной стенке и корне языка. Для образований характерно стремительное увеличение с прорастанием в непораженные ткани. Лимфангиомы отличаются желтоватым оттенком, многокамерностью и заполнены лимфой. Что касается гемангиомы, она имеет красную окраску и часто кровоточит;
- аденомы представляют собой студенистые узелки на широком основании, окруженные капсулой. Размер достигает 20 мм. Они розового или серовато-коричневого окраса. При микроскопии обнаруживаются атипичные железы, заполненные слизью, гнойным отделяемым и слущенными клетками;
- циллиндромы возникают из эпителия желез. Визуально образование напоминает узел более 30 мм, правильной формы с нечеткими границами. При микроскопическом анализе выявляются дольки и фиброзные тяжи между ними;
- нейрогенные опухоли типа невриномы, нейрофибромы крайне редко диагностируются. Овальное новообразование располагается в капсуле с ровной поверхностью. Невринома не склонна к изъязвлениям и кровоточивости;
- кистозные образование могут быть нескольких видов. Ретенционные – вызывают клинические симптомы только при больших размерах, что затрудняет дыхание и повышает риск асфиксии. Обычно они круглые с хрупкой стенкой. Дермоидные образования относятся к внутриутробным порокам;
- экстрамедуллярная плазмоцитома является частично доброкачественной структурой, так как встречались случаи метастазирования в лимфоузлы. Располагается один или несколько узлов на широком основании. Размер достигает более 30 мм. При микроскопии визуализируется инфильтрат из полиморфных клеток с большим количеством плазмоцитов.
Диагностика начинается с фарингоскопии, при которой выявляется новообразование. Гланда при этом может увеличиваться, изменять форму, окраску и становиться болезненной. Чтобы оценить распространенность патологического процесса назначается рино-, ларинго-, отоскопия, рентгенография и томография.
Если поражаются не только небные миндалины, но и соседние органы, показана консультация офтальмолога, невролога и нейрохирурга. Для подтверждения доброкачественной природы проводится биопсия, однако зачастую гистологический анализ выполняется уже после удаления образования.
При дифференциальной диагностике следует различать лимфогранулематоз, склерому и доброкачественные новообразования.
Лечение назначается на основании результатов обследования.
В большинстве случаев назначается хирургическое вмешательство, так как лечить опухоль консервативными методами нецелесообразно.
Учитывая размер очага и наличие прорастания, выбирается наиболее удобный доступ и методика удаления.
Так, операция может включать пересечение ножки, вылущивание опухоли из капсулы с последующим ее удалением, криовоздействие, склерозирование или диатермокоагуляцию.
Злокачественные новообразования
Рак небной миндалины отличается быстрым ростом, инфильтрацией в соседние здоровые ткани, местным и отдаленным метастазированием. В большинстве случаев злокачественные заболевания в отоларингологии поражают людей после 40 лет. Более половины диагнозов представлены поражением миндалин, а в 26% диагностируется рак глотки и неба.
 Новообразования имеют структуру лимфоэпителиомы, карциномы, цитобластомы или ретикулоцитомы. Трудности выявления рака на ранней стадии заключаются в бессимптомном течении вначале заболевания. На 3, 4 стадиях патология выявляется более чем у 40% пациентов, причем в 45% случаев обнаруживаются метастазы.
Новообразования имеют структуру лимфоэпителиомы, карциномы, цитобластомы или ретикулоцитомы. Трудности выявления рака на ранней стадии заключаются в бессимптомном течении вначале заболевания. На 3, 4 стадиях патология выявляется более чем у 40% пациентов, причем в 45% случаев обнаруживаются метастазы.
Лимфоэпителиома относится к разновидности плоскоклеточной злокачественной опухоли. Болезнь развивается из лимфоидных тканей, имеет вид узла с бугристой поверхностью, сероватого оттенка и с нечеткими границами.
Из клинических симптомов следует отметить:
- ранее метастазирование с дисфункцией внутренних органов;
- поражение лимфоузлов;
- затрудненное дыхание;
- трудности при глотании;
- гнусавость голоса;
- болезненность в ротоглотке;
- комок в горле.
По мере разрастания в онкопроцесс вовлекается полость носа, пазухи и глазница. Поражение черепных нервов наблюдается при разрастании в мозг. При фарингоскопии — увеличена небная миндалина с одной стороны, слизистая напряжена, гиперемирована, а лакуны практически не визуализируются.
При прорастании в заднюю глоточную стенку и язык наблюдается кровоточивость из язвенных дефектов. Клинически это проявляется обильным слюноотделением, трудностью жевания, одышкой, гнилостным запахом и похудением.
В 25% случае уличение регионарных лимфоузлов является первым симптомов заболевания. Другие злокачественные опухоли данной локализации практически не отличаются по симптомам. Их различие устанавливается в процессе диагностики. Для этого назначается фарингоскопия, ларингоскопия, рентгенография, томография и биопсия.
Лечение основывается на типе злокачественного новообразования, его агрессивности и чувствительности к химиопрепаратам. Помимо химиотерапии может использоваться облучение и хирургическое вмешательство. Положительного эффекта удается добиться при комплексном подходе. При неоперабельности опухоли, когда вовлекаются в онкопроцесс крупные сосуды или жизненно важные органы, показано паллиативное лечение.
Лечебная помощь считается максимально результативной при выявлении опухоли на начальной стадии. Также рассматривается вопрос о зондовом питании, гастростомии и трахеостомии.
Прогноз заболеваний зависит от многих факторов. Профилактические обследования помогают выявить онкопатологию вначале развития, что дает возможность улучшить прогноз и продлить жизнь.
Особенности появления папиллом на миндалине и гландах: причины и методы избавления
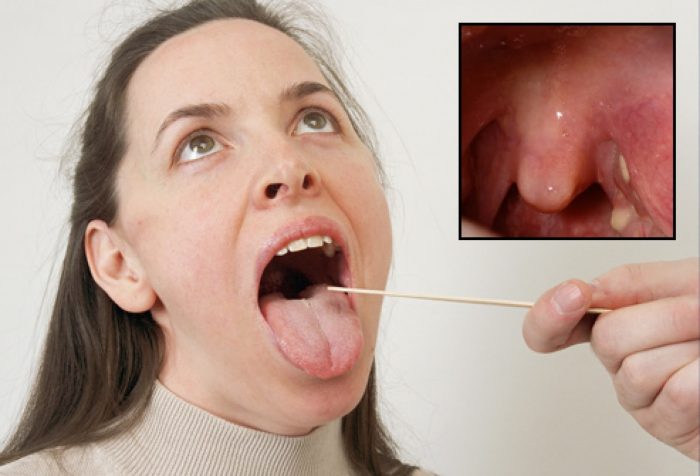
Папиллома на миндалине – это патологический нарост розового цвета, который возникает в результате заражения папилломавирусной инфекцией. Код D10 по МКБ-10 — доброкачественная опухоль слизистой оболочки рта.

Могут ли появляться на миндалине
Нарост на миндалинах появляется часто у детей.
Специфическая локализация папиллом в практике встречается постоянно. Часто болеющие вирусными заболеваниями знают, что миндалины являются первыми защитниками от инфекций. Лимфоидная ткань обеспечивает защиту организма от внешних агентов, на ней появляются пробки, налеты, деформации, опухоли.
Вирус избирателен к базальным клеткам эпидермиса. Возбудитель провоцирует возникновение аномальных наростов на зараженной области гланд.
Патологический нарост имеет мягкую консистенцию, шероховатую мелкозернистую поверхность. Отличается от окружающих тканей бледной окраской. Определить причину, тип возбудителя патологии помогает биопсия и гистология.

Причины появления и код по МКБ-10
Папиллома небной миндалины по международной классификации относится к доброкачественным образованиям. Опухоль возникает при заражении ВПЧ. Специфическая локализация нароста обусловлена огромной концентрацией вируса в эпителиальных клетках организма.
Рассадниками инфекции считаются бассейны, бани, сауны. В ротовой полости бородавки появляются после поцелуев, орального секса.
Вирус проникает через поврежденную слизистую оболочку рта. Возбудитель размножается в эпителии.
Длительное время папилломавирус находится в спящем состоянии. Под влиянием провоцирующих факторов (на фоне ослабленного иммунитета, стресса, гормональных сбоев, инфекционной патологии) происходит активация ВПЧ. Врачи отмечают прямую связь появления папилломавируса у людей, часто болеющих ангинами.
На первых этапах заболевание протекает бессимптомно. Человек не догадывается о наличии патологии. Со временем папиллома на небной миндалине вызывает неприятный дискомфорт. Недуг сопровождается постоянным ощущением присутствия инородного тела в горле, кашлем, изменением в голосе. Чем больше размер образования, тем ярче клиническая картина заболевания.
Если разрастание обнаружено во рту, следует внимательно осмотреть все тело. Дополнительные наросты могут локализоваться на любом участке кожи.
Как отличить от других образований и опасно ли это
Папилломы на миндалинах следуют отличать от ангины, туберкулеза, рака ротовой полости. При остром тонзиллите гланды выглядят воспаленными, деформированными. Гнойные пробки имеют желтый, белый цвет. При надавливании ложкой отделяются от слизистой миндалин, могут крошиться. Папиллома имеет окраску телесного цвета, мягкую консистенцию с шероховатой поверхностью. Тонзиллит сопровождается болью в горле, высокой температурой тела, слабостью, неприятным запахом изо рта.
Атипическая ткань плотно срастается с окружающей дермой. Рак сопровождается общеклиническими симптомами злокачественного процесса: резким снижением массы тела, постоянной усталостью, бледностью кожных покровов, плохим аппетитом, немотивированной слабостью.
- Папилломы на лице: как убрать ВПЧ на лице
- Причины и возбудители появления папиллом на небной дужки
- Воспалилась папиллома: что делать, лечение
Туберкулез миндалин проявляется отечностью, гиперемией слизистой оболочки, наличием бугорков. На голосовых связках наблюдаются язвенные дефекты. Пациенты жалуются на кашель, кровохарканье, одышку. Отличить папилломатоз от туберкулеза помогает рентгенография, биопсия образования.

Методы удаления папиллом на гландах
Существует множество способов выведения бородавок. Все известные методы лечения борются только с наружными проявлениями вируса. Полностью искоренить проблему не удается. Удаление папилломы на миндалине не гарантирует полное излечение от болезни.
Повторное попадание возбудителя и действие патологических факторов приводит к новым наростам.
Миндалины отвечают за местный иммунитет. Они состоят из лимфатической ткани, клетки которой убивают чужеродные агенты. Вырезать нарост с гландой нельзя. Оперативное и другие виды вмешательств на небной миндалине требуют большого профессионализма, умения. К основным методам удаления наростов в ротовой полости относятся:
- Хирургический способ лечения образований широко применяется. Элементы удаляют под местным обезболиванием. Операция занимает полчаса. На месте патологического нароста остается корочка. Она отпадет после полного заживления.
- Лазерная деструкция считается безопасной и эффективной лечебной процедурой. Методика позволяет избавиться от нескольких наростов на патологическом участке. Переносится хорошо, редко вызывает осложнения. Лазер прижигает сосуды, препятствует развитию неблагоприятных последствий.
- Криодеструкция — современное лечение образований кожи и слизистых оболочек. В основе метода лежит использование жидкого азота. Химическое вещество замораживает образование. Атипичные клетки под действием холода начинают разрушаться.
- Дитермоэлектрокоагуляция представляет собой процедуру с использованием электрического тока. На образование действуют электродами, которыми прижигают поверхностные наросты. Применяют для удаления бородавок, контагиозного моллюска, подошвенных мозолей.
- Радиоволновое иссечение проводится с помощью радионожа. Высокочастотные волны обладают рассекающим эффектом. Прибор выделяет тепло, под влиянием которого наросты саморазрушаются. Метод подойдет больному ребенку и беременной женщине.
При лечении током и лазером не возникает побочных явлений, осложнений. Обе процедуры проходят безболезненно. Восстановительный период занимает несколько дней. Полное заживление тканей происходит в течение 1-2 недель.
Аппаратные методы лечения папилломы на небной миндалине необходимо дополнить медикаментозной терапией. Справиться с заболеванием помогают иммуномодуляторы (Иммунал, Панавир), противовирусные препараты (Интерферон). Лекарственные средства предотвращают рецидивы заболевания, возможные осложнения.
Если нарост единичный, без изъязвлений, не вызывает дискомфорта, можно попробовать народные методы лечения папиллом. Для повышения защитных сил организма нужно пропить несколькими курсами настои из женьшеня, лимонника, эхинацеи. Перечисленные растения приобретают в аптеке.
Лечение папиллом на миндалинах начинается с комплексного подхода к проблеме. Локализация разрастания требует быстрого удаления. В противном случае осложнений не избежать.
Возможные осложнения и меры предосторожности
Коварный вирус в большинстве случаев не проявляется симптоматически. Человек не знает о болезни, не занимается лечением. Запущенные случаи патологии приводят к следующим осложнениям:
- Близкое расположение к нервным окончаниям слизистой сопровождается постоянной болью в горле, миндалин, чувством сдавленности.
- Растущие папилломы нарушают акт жевания, глотания.
- Страдает дикция, изменяется голос человека.
- Главная опасность доброкачественных образований — высокий риск перерождения в рак. Постоянное травмирование наростов комками пищи, зубной щеткой приводит к развитию злокачественных опухолей.
Чтобы избежать перечисленных осложнений, следует придерживаться простых правил профилактики:
- Соблюдать полноценный, витаминизированный рацион.
- При наличии хронических заболеваний регулярно посещать больницу.
- Избавиться от вредных привычек.
- Придерживаться элементарных правил личной гигиены.
- Если человек заражен папилломавирусом, следует избегать стрессов, лечить гормональные нарушения, вирусные заболевания.
Контроль состояния здоровья предупреждает развитие папилломатоза.
Основные отличия доброкачественной опухоли от злокачественной, особенности диагностики, лечения и профилактики
Появление опухолей возможно как у человека, так и у животных. Сбиться с пути запрограммированного деления клетка может в любом органе.

Определение и характеристики
Доброкачественная опухоль — новообразование, характеризующееся усиленным ростом клеток ткани организма человека. Запуститься неконтролируемый рост может в любом органе: будь то кожа, подкожный жир, лёгкие, мышцы, головной мозг, хрящи, сердце, органы желудочно-кишечного тракта, половой и мочевыделительной систем.
Этиология и патогенез
В плане изучения этиологии опухолевого процесса перед учёными разворачивается огромное поле для деятельности.
По одной из гипотез, возникают новообразования по причине сбоя в регуляции деления клеток. Некоторыми факторами, способными спровоцировать рост клеток могут быть:
- химические (воздействие на ткань ароматических соединений способно вызвать изменения в ДНК и запустить размножение клеток);
- физические (чрезвычайно высокие дозы радиации, ультрафиолетовое излучение действуют на ДНК клетки);
- биологические (некоторые вирусы, внедряясь в клетку, могут заставить её неконтролируемо делиться);
- механические (клетки ткани, подвергающейся частой травматизации, способны трансформироваться);
- иммунодефицитные состояния, нарушения функций желёз внутренней секреции и т.д.
Патологический процесс могут запустить любые влияния из вышеперечисленных.
Чем доброкачественные опухоли отличаются от злокачественных?

Доброкачественные новообразования обладают рядом характеристик, по которым отличаются от злокачественных вариантов:
- медленный экспансивный рост — опухоль по мере увеличения раздвигает окружающие ткани;
- образование отграничено от окружающей ткани;
- не способны прорастать в окружающие ткани;
- не способны метастазировать (распространяться с током крови, лимфы или контактно в любую другую часть организма);
- клетки опухоли похожи на клетки ткани, из которой она происходит;
- не влияют на состояние организма (не вызывают истощения, органной недостаточности и т.д.);
- регионарные лимфоузлы не увеличены;
- после оперативного лечения случаи рецидивов очень редки.
Доброкачественные опухоли обладают таким свойством, как тканевой атипизм. Это значит, что группа трансформированных клеток нарушает структуру органа или ткани, из которой она происходит.
К примеру, миома матки (доброкачественная опухоль, растущая в мышечном слое органа) растёт медленно и может никак себя не проявлять клинически. Пациентка не чувствует никаких симптомов пока узел не вырастет до таких размеров, что начнёт давить на мочевой пузырь и прямую кишку, вызывая ряд характерных симптомов (частые позывы на мочеиспускание и дефекацию, появление болей внизу живота и т.д.)
Во время проведения операции по удалению новообразования хирург увидит изменённую и увеличенную матку, ненормальной формы и размеров.
Клеточный атипизм для доброкачественных опухолей менее характерен. Он характеризуется изменениями самих клеток опухоли: увеличение количества делящихся клеток; появление клеток, не характерных для ткани исследуемого органа; появление молодых клеток в исследуемом участке.
Опухоли высокодифференцированные способны выполнять функции ткани, из которой происходят. К примеру, доброкачественная опухоль из ткани надпочечников — феохромоцитома, может вырабатывать адреналин и норадреналин, как и нормальная ткань надпочечников.
Виды доброкачественных опухолей
Классифицировать опухоли можно по локализации — ткани, из которой они происходят:
- из мышечной ткани — миомы;
- из жировой ткани — липомы;
- из ткани эндокринных желёз — аденомы;
- из ткани кожи и слизистых — папилломы;
- из костной ткани — остеомы
- из соединительной ткани — фибромы и др.
Список получится большим, если перечислять все возможные типы клеток.
К корню названия ткани на латинском языке добавляют суффикс «-ома», и получается название доброкачественной опухоли. Правда, в этом правиле также есть исключения. Например, саркома — злокачественное новообразование.
В опухоли могут быть представлены несколько видов клеток. Скажем, фибромиома — опухоль из соединительнотканных и мышечных элементов, её название включает два латинских корня.
Внутри каждой группы возможно разделение доброкачественных опухолей по названию клеток, из которых она образована. Например, альфа-, бета-, G – инсулома, в зависимости от группы клеток поджелудочной железы, в которых растёт новообразование.

Диагностика новообразований различных локализаций
Иногда пациенты обращаются к врачу в связи с появлением на коже, в мышцах какого-то образования, которое долгое время может не увеличиваться, не причиняет боли и не «спаивается» с окружающими тканями.
Доброкачественные опухоли, находящиеся во внутренних органах, часто долгое время не проявляются никакими симптомами.
Манифестировать заболевание может самыми разными симптомами. Полип толстой кишки может вырасти до таких размеров, что закроет просвет кишечника и будет мешать прохождению содержимого по ней, что повлечёт за собой появление клиники кишечной непроходимости. Феохромоцитома приводит к развитию артериальной гипертензии (опухоль вырабатывает избыток адреналина и норадреналина, которые вызывают спазм периферических сосудов и повышение кровяного давления).
Новообразования головного мозга проявляют себя сравнительно рано, так как полость черепной коробки ограничена. Пациента могут беспокоить головные боли, шум в ушах, появляется тошнота — рвота. Симптомы также неспецифические и характерны для широкого спектра заболеваний.
Список можно продолжать бесконечно. При любом подозрении на наличие новообразования у пациента врач проводит онко-поиск.

Среди инструментальных методов обнаружения новообразований чаще всего проводится УЗИ, маммография, рентгенография, колоноскопия, ирригоскопия, ФГДС с биопсией, бронхоскопия с биопсией, МРТ, КТ. После проведения любого из этих исследований можно выявить симптом «плюс-ткань». Этот симптом заключается в наличии не характерного для данного органа образования.
Специалист функциональной диагностики при проведении УЗИ-исследования молочной железы может обнаружить ограниченное образование округлой формы с изменённой эхогенностью (способностью отражать ультразвуковые волны). После такой находки может быть заподозрено наличие новообразования.
Иногда вопрос «Как отличить доброкачественную опухоль от злокачественной?» становится сложным. И тогда следующим важным этапом является определение доброкачественности новообразования. Чаще всего это можно сделать по визуальным признакам, но ряд случаев требует проведения биопсии или интраоперационного исследования части иссекаемого новообразования.
Только гистологи после проведения микроскопии могут дать точный ответ, доброкачественная опухоль у пациента или злокачественная.
Лечение
Доброкачественные новообразования лечат, в основном, хирургически. В редких случаях применяется гормонотерапия (если клетки опухоли гормонально-активны и её нельзя удалить по ряду причин). Опухоль полностью удаляется в пределах здоровой ткани, при этом не нарушается ей целостность. Не допускается удаление образования частями. Удалённая опухоль направляется на гистологическое исследование. После лечения наступает полное выздоровление, и рецидивов опухоли не наблюдается.
Показания:
- если опухоль вызвала острое нарушение функции органа — показана экстренная операция по жизненным показаниям;
- если наличие опухоли значительно снижает качество жизни пациента (гормонпродуцирующие опухоли, образования, расположенные на видимых участках тела — ангиома, пигментный невус);
- если онколог не уверен в доброкачественности образования, следует провести оперативное вмешательство, объём которого будет определён на месте оперирующим хирургом.
Операция проводится с соблюдением норм асептики, абластики, антисептики и антибластики.
Лечение доброкачественных опухолей народными средствами неприемлемо! Это, во-первых, не принесёт никакой пользы, во-вторых, в случае злокачественного процесса отнимет драгоценное время у врача-онколога.
Химиотерапия доброкачественных опухолей или лучевая терапия не проводится ввиду своей неэффективности.
После проведения операции появляется необходимость в изменении образа жизни: устранение воздействующих вредных факторов, отказ от вредных привычек, рациональная физическая нагрузка (объём определяется индивидуально для каждого пациента). Для восстановления необходимо соблюдать диету с ограничением тяжёлой (жареной, копчёной, с избытком специй и приправ) пищи, преобладанием в рационе фруктов и овощей (минимум 5 порций в сутки).

Профилактика
Включает в себя некоторые неспецифические меры:
- ведение здорового образа жизни, соблюдение ритма сна-бодрствования, планирование рабочего времени;
- исключение воздействия неблагоприятных факторов, адекватная защита от них на производстве и в быту;
- регулярное прохождение профилактических осмотров с целью раннего выявления неоплазии;
- своевременное обращение к врачу при появлении тревожных симптомов.
Прогноз
В целом, при своевременной диагностике и проведении лечения прогноз для жизни благоприятный. Неблагоприятный исход возможен при несвоевременном обращении ко врачу.
Возможные опасности
Доброкачественные опухоли сами по себе относительно безобидны для организма. Но, стоит помнить, что нет ничего абсолютного. Как нет и абсолютно безопасных опухолей.
Клетки опухоли, как мы уже выяснили, высокодифференцированы. Но, если организм продолжает подвергаться провоцирующим факторам, то ДНК в этих клетках изменяется, и они могут озлокачествляться, превращаясь в раковую опухоль. Признаками могут быть:

- быстрое увеличение размеров образования;
- появление «синдрома малых признаков» — быстрой утомляемости, немотивированной стойкой потери аппетита, снижения работоспособности, угнетения настроения;
- при гистологическом исследовании выявляют наличие клеточной атипии.
Опухоль может нарушать функции пострадавшего органа, изменяя его структуру. Опухоли больших размеров могут сдавливать окружающие ткани, вызывая их ишемию. Что в свою очередь влечёт за собой нарушение функции близлежащих органов и систем.
При локализации в головном мозге опухоль давит на его структуры и вызывает атрофию (нарушение питания) нейронов от сдавления. Что в свою очередь проявляется появлением психических нарушений, нарушений регуляции функции внутренних органов (в том числе и жизненно важных — дыхания и сердечной деятельности).
Заключение
Доброкачественная опухоль возникает после действия на организм неблагоприятных факторов и характеризуется непрерывной пролиферацией клеток, из которых она развивается.
Суммируем признаки доброкачественной опухоли:
- безболезненное образование видимых локализаций или находящееся во внутренних органах;
- часто не проявляет себя какими-то симптомами;
- медленно растёт;
- не действует на организм (не вызывает истощение, интоксикацию и т.д.);
- имеет чёткие границы;
- не прорастает, не метастазирует, не рецидивирует;
- опасна при появлении осложнений (повышение внутричерепного давления, повышение артериального давления).

Диагностика порой может быть затруднена вследствие отсутствия жалоб со стороны пациента.
Лечение только хирургическое — удаление опухоли. Медленно растущее новообразование требует динамического наблюдения и регулярного посещения врача для того, чтобы не пропустить возможную малигнизацию (озлокачествление).
Чем старше человек — тем больше вероятность озлокачествления опухоли. Если больной имеет врождённые или приобретённые иммунодефицитные состояния — это является фактором риска малигнизации опухоли.

Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Папиллома на миндалине: симптомы, диагностика, лечение, профилактика
Наличие папилломы на миндалине, может не только доставлять дискомфорт, но и представлять серьезную опасность для здоровья, особенно это касается детей.
И хотя образование доброкачественное, оно предупреждает о наличье в организме вируса папилломы человека, а также о необходимости скорейшего лечения.

Особенности заболевания
Вирус папилломы человека (ВПЧ) – очень распространенная группа вирусов, которая имеет онкогенный потенциал. ВПЧ может оказывать на эпителиальные клетки кожи и слизистых продуктивное или трансформирующее воздействие. В результате первого появляется доброкачественное образование – папиллома, второе может приводить к раку.
Таким образом, папиллома – это внешнее проявление ВПЧ. По статистике из всех образований в области ротоглотки 40% относятся к папилломам. Миндалины, их дужки и мягкое небо – наиболее частые места появления.
По внешнему виду папиллома представляет собой узелок с сосочком. Она крепится к слизистой с помощью короткой или длинной ножки. Располагаться наросты могут поодиночке или группой. Наиболее подвержены заболеванию маленькие дети до 5 лет, а также женщины в периоды гормонального дисбаланса, например, во время беременности или климакса.
Причины возникновения папилломатоза
Появление папиллом на слизистой оболочке является следствием проникновения в организм ВПЧ. Если болезнь поражает миндалины, то, как правило, вирус относится к 6 и 11 типам.
ВПЧ может находиться в теле человека и не причинять ему вреда до тех пор, пока иммунитет выполняет свои защитные функции. При его ослаблении микроорганизмы активизируются, эпителий разрастается, появляются папилломы.
Причины, по которым иммунитет снижается, могут быть следующими:
- наличие хронических заболеваний лор-органов (тонзиллит, ларингит, фарингит, отит);
- использование в течение длительного времени антибиотиков и гормональных препаратов;
- наличие хронических болезней органов желудочно-кишечного тракта;
- нарушения в работе эндокринных желез;
- стрессы, неправильное питание, недостаток витаминов.

Кроме того, косвенно повлиять могут и такие факторы, как:
- курение, пристрастие к алкоголю;
- регулярное употребление пищи, обжигающей слизистую;
- гормональный дисбаланс;
- прием женщинами ОК;наследственность;
- плохая экология;
- наличие стоматологических заболеваний и неэффективная гигиена полости рта.
Пути инфицирования
Сама папиллома от человека к человеку не передается, а происходит инфицирование ВПЧ. Однако предугадать, как он станет вести себя, появится папиллома или нет, невозможно, поскольку это обусловлено множеством факторов.
Заразиться ВПЧ можно независимо от возраста и следующими путями:
- При половом контакте – это наиболее частый вариант заражения во взрослом возрасте. Сексуальный контакт может стать причиной инфицирования. Даже наличие презерватива может только сократить риск заражения, но не полностью его устранить.
- В быту. Передача осуществляется через общие предметы быта или средства гигиены – полотенце, мочалку, бритву. Этот путь заражения наиболее распространен у детей, поскольку зачастую они играют одними игрушками, кушают одними приборами, пьют из одних стаканов. А также заразиться можно в местах общественного пользования – это бани, сауны, бассейны.Интранатально. Во время прохождения родовыми путями вирус передается от матери к младенцу. При таком способе заражения чаще всего поражаются глотка, гортань, трахея и бронхи малыша.
- Наибольшую опасность ВПЧ представляет для лиц с угнетенной иммунной системой в результате химиотерапии, трансплантации, а также при наличии в организме ВИЧ, СПИДа, онкологических заболеваний. Кроме того, если у человека имеются заболевания, передающиеся половым путем, например, уреаплазмоз, кандидоз, гонорея, то они увеличивают риск заражения.
Разновидности наростов на миндалинах
Чтобы в дальнейшем подобрать эффективное лечение, следует учесть разновидности папиллом. Выделяют следующие типы в зависимости от:
Времени существования:
- Врожденный.
- Приобретенный.
- Детский.
- Рецидивирующий.
- Взрослый.

Пораженной области:
- Ограниченный, сконцентрированный на одном месте.
- Распространенный, занимающий много участков.
- Обтурирующий, затрудняющий дыхание.
Влияния на дыхательные пути и их изменения:
- Первой степени. Характеризуется легким затруднением дыхательного процесса, хрипотой и шумом.
- Второй степени. Проявляется в ощущении тревожности, отдышке, недостатке кислорода.
- Третья степень. Вызывает потерю сознания и асфиксию.
Степени риска возникновения рака:
- Доброкачественный.
- Злокачественный.
Симптоматика ВПЧ
Если папиллома на миндалине небольшая, то, как правило, она никак не проявляет себя. Только с ее ростом появляются одышка и осиплость. В дальнейшем заболевание может осложниться:
- неприятными ощущениями, напоминающими наличие инородного предмета;
- дискомфортом и першением;
- затрудненным дыханием;
- кашлем;
- нарушением глотательного рефлекса;
- в редких случаях болью, отдающей в шею и подчелюстную область.
Как правило, разрастание папиллом во взрослом возрасте происходит с одной стороны горла, в то время как в детском характерно поражение обоих половин. В результате малыши тяжелее переносят болезнь, а симптомы могут быть следующими:
- тяжелое дыхание после физической нагрузки, а затем и в состоянии покоя;
- подвижные игры или бег сопровождаются приступообразным кашлем;
- приступ удушья, синеют губы и носогубный треугольник.
После перенесенных ребенком заболеваний лор-органов, возможно образование папилломы на миндалинах. Родители самостоятельно могут увидеть ее, осмотрев ротовую полость. Очень важно своевременно обратиться к отоларингологу, поскольку заболевание тем опаснее, чем меньше возраст малыша.
Методы диагностики
При подозрении на наличие папилломы необходимо посетить отоларинголога, который визуально осмотрит слизистую и установит наличие образования, его расположение, размеры, а также степень поражения окружающих его органов. Чтобы не спутать папиллому с другими заболеваниями применяются дополнительные методики.
Диагностику можно провести при помощи:
- Ларингоскопии, когда врач визуально исследует гортань с помощью ларингоскопа. Бывает двух видов – прямая и непрямая.
- Микроларингоскопии. Проводится под общей анестезией с применением операционного микроскопа.
- Ларингостробоскопии и электроглоттографии, позволяющих выявить нарушения в работе голосовых связок.
- Компьютерной томографии. Заключается в послойном исследовании, позволяющем получить трехмерные изображения.
- Аутофлюоресцентного исследования, чтобы уточнить границы нароста и выявить скрытые папилломы.
- Биопсии, которая проводится при наличии кровоточивости или большого размера образования. Для этого иглой берут частичку папилломы и изучают под микроскопом.
- ПЦР, помогающий точно отличить папиллому от других образований, а также выявить ее вид, поскольку каждый имеет свой риск онкогенности.
- Гистологии. Это исследование проводится уже после удаления на присутствие раковых клеток в образовании.
Способы лечения
Только врач может принимать решение о способах лечения в отношении конкретного пациента. Как правило, оно включает в себя удаление папилломы в комплексе с применением медицинских препаратов.

Для удаления папилломы могут быть использованы следующие методы:
- Хирургическое удаление скальпелем. Проводится под местной анестезий и может быть: Внегортанное применяется при тяжелом течении заболевания, когда есть риск асфиксии. Пациенту рассекают гортань и через разрез удаляют наросты. Внутригортанное используется для пациентов старше 8 лет. Удалить папилломы помогают специальные инструменты, а контроль осуществляется при помощи гортанного зеркала.
- Лазерное удаление – наиболее безопасный и безболезненный метод. Также он самый действенный, поскольку после его применения риск рецидива наиболее низкий. Отсутствуют рубцы и шрамы после лечения.
- Радиотерапия длится 20 минут. Радиоволновым скальпелем удаляются папилломы и пораженные участки, после чего на месте вмешательства появляется корочка. После полного заживления раны она отходит. Этот метод второй по популярности после лазера.
- Криодеструкция представляет собой прижигание наростов жидким азотом. Вся операция занимает несколько минут, а через 2–3 дня ткани отмирают и отходят вместе с папилломой.
- Электрокоагуляция – удаление папиллом электрическим током высокой частоты. Это позволяет склеить кровеносные сосуды, которые питают наросты. После чего через несколько дней образование отомрет и отпадет.
- Удаление ультразвуком означает нанесение аппликатора с перекисью водорода на пораженную миндалину. После чего под действием ультразвуковых волн молекулы кислорода проникают в ткани, вызывая гибель вируса.
- Химическое прижигание предполагает воздействие на образование с помощью: Марганцовокислого калия; азотнокислого серебра или свинца; пергидроля.
Медикаменты являются одной из составляющих лечения при ВПЧ. Врач может назначить:
- противовирусные средства;
- препараты, содержащие интерферон;
- иммуномодуляторы;
- химиотерапевтические лекарства;
- гормональные средства.
У взрослых
Лечащий врач выбирает одну из методик удаления, учитывая противопоказания для конкретного случая.
Так, беременным нельзя использовать:
- радиоволновое разрушение;
- удаление при помощи ультразвука;
- прижигание химическими средствами.
Радиочастотный метод не применяется у пациентов:
- с нарушениями сердечно-сосудистой системы;
- в стадиях обострения хронических болезней;
- при наличии онкологических заболеваний.

Электрокоагуляцию дополнительно нельзя использовать пациентам с нарушениями свертываемости крови и непереносимостью электропроцедур.
У детей
Операция у детей возможна исключительно под местным наркозом. Методы, которые используются для удаления папиллом у ребенка, следующие:
- криогенный;
- электрокоагуляция;
- ультразвуковой.
Они отличаются меньшей травматичностью, безболезненностью, действенностью, а также более легким процессом восстановления поврежденных участков.
Противопоказаниями служат случаи, когда у ребенка:
- имеются открытые раны в ротовой полости;
- повышенная температура;
- непереносимость холода;
- заболевания крови.

Возможные осложнения ВПЧ
Наиболее опасны папилломы на миндалинах в детском возрасте из-за более узкого просвета гортани у малышей. Образование может разрастаться на небо и небные дужки, что еще больше уменьшает дыхательный просвет. Развивается дыхательная недостаточность.
При отсутствии скорой медицинской помощи может произойти асфиксия. Поэтому, если у ребенка, обнаружен нарост на миндалине, необходимо в кратчайшие сроки приступить к лечению.
Для взрослых людей папилломы менее опасны, однако, осложнения могут возникать. Одним из самых опасных является перерождение в злокачественное образование.
Разрастаясь на трахею, легкие и бронхи, папилломы могут приводить к дыхательной недостаточности. Другое возможное осложнение – это рубцовый стеноз гортани, который появляется при частых рецидивах и последующем лечении.
Профилактика новообразования
Никакие профилактические меры не смогут гарантировать, что человек не заразится ВПЧ. Как уже отмечалось, носителями вируса, являются большинство людей, многие из которых даже не догадываются о его наличии. Тем не менее, он может никак не проявлять себя. Для этого необходимо поддерживать хороший иммунитет. В этом помогут:
- закаливание и физические упражнения;
- прогулки на свежем воздухе;
- разнообразное питание, богатое витаминами и микроэлементами;
- отсутствие переохлаждения;
- отказ от вредных привычек.
В заключение
Если ВПЧ попал в организм, то избавиться от него не удастся. Наличие папиллом на миндалинах может представлять серьезную угрозу, как здоровью, так и жизни пациента, особенно если иммунитет ослаблен.
Поэтому главная задача – это своевременно удалить образование, не дожидаясь осложнений. В дальнейшем же, придерживаясь здорового образа жизни, можно полностью избежать рецидивов.