Врожденная низкая кишечная непроходимость
Категории МКБ: Врожденная аномалия кишечника неуточненная (Q43.9), Врожденные аномалии фиксации кишечника (Q43.3), Врожденные отсутствие, атрезия и стеноз других уточненных частей тонкого кишечника (Q41.8), Врожденные отсутствие, атрезия и стеноз других частей толстого кишечника (Q42.8), Врожденные отсутствие, атрезия и стеноз подвздошной кишки (Q41.2), Врожденные отсутствие, атрезия и стеноз толстого кишечника неуточненной части (Q42.9), Врожденные отсутствие, атрезия и стеноз тонкого кишечника неуточненной части (Q41.9), Врожденные отсутствие, атрезия и стеноз тощей кишки (Q41.1), Другие уточненные врожденные аномалии кишечника (Q43.8), Удвоение кишечника (Q43.4)
Краткое описание
Одобрен объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «28» ноября 2017 года
Протокол №33
К врожденной низкой кишечной непроходимости относятся все виды непроходимости тонкой и толстой кишки.
NB! В среднем заболевание встречается у 1: 1500-2000 живорожденных детей.
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| Q 41 | Врожденные отсутствие, атрезия и стеноз тонкого кишечника |
| Q 41.1 | Врожденные отсутствие, артрезия и стеноз тощей кишки |
| Q 41.2 | Врожденные отсутствие, артрезия и стеноз подвздошной кишки |
| Q 41.8 | Врожденные отсутствие, артрезия и стеноз других уточненных частей тонкого кишечника |
| Q 41.9 | Врожденные отсутствие, артрезия и стеноз тонкого кишечника неуточненной части |
| Q 42.8 | Врожденные отсутствие, атрезия и стеноз других частей толстого кишечника |
| Q 42.9 | Врожденные отсутствие, атрезия и стеноз толстого кишечника неуточненной части |
| Q 43.3 | Врожденные аномалии фиксации кишечника |
| Q 43.4 | Удвоение кишечника |
| Q 43.8 | Другие уточненные врожденные аномалии кишечника |
| Q 43.9 | Врожденная аномалия кишечника неуточненная |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| НКН | – | низкая кишечная непроходимость |
| ЖКТ | – | желудочно-кишечный тракт |
| ИВЛ | – | искусственная вентиляция легких |
| ИТ | – | интенсивная терапия |
| ИФА | – | иммуноферментный анализ |
| МРТ | – | магнитно-ядерная томография |
| НСГ | – | нейросонография |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| ЭКГ | – | электрокардиограмма |
| ЭхоКГ | – | эхокардиография |
Пользователи протокола: неонатологи, детские анестезиологи-реаниматологи, детские (неонатальные) хирурги.
Категория пациентов: новорожденные, дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное, или исследование случай-контроль, или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Описание
Врожденная аномалия, сопровождающаяся отсутствием или заращиванием естественного отверстия или канала в теле человека, носит название атрезии. Атрезия редко является следствием каких-либо других патологий. Чаще всего распознают следующие ее виды:
- атрезия прямой кишки
- атрезия заднего прохода
- атрезия девственной плевы
- атрезия пищевода
- атрезия 12 перстной
- атрезия гимена
- атрезия хоан
- атрезия вен
- атрезия наружного слухового прохода
- атрезия слезных точек
- атрезия внутреннего зева
- атрезия цервикального канала и др.
Врожденная атрезия
Врачи с самого рождения ребенка занимаются врожденными патологиями. Их находят при обследовании новорожденного. Особенности таких аномалий легче группировать от простой видимой формы до сложной, иногда даже уникальной. У детей в первые часы их жизни чаще всего не наблюдаются подобные патологии, если только они не являются слишком очевидными. Но самая распространенная атрезия у новорожденного — атрезия ануса – дает о себе знать уже через несколько часов. Наблюдается отсутствие отхода мекония, а иногда уже при поверхностном осмотре можно определить отсутствие заднепроходного отверстия. Поскольку до сих пор точно не классифицировано понятие высоких и низких атрезий при их определении в области кишечника относительно расположения по отношению к леваторным мышцам (выше или ниже), считают, что высокая находиться глубже, чем 2,5 сантиметра, следовательно, низкая – до этого значения. У новорожденных отмечается дискомфорт, вздувается животик, начинается рвота: вначале содержимым желудка, а чуть позже – с примесью желчи. Ребенок уже не желает кормиться, прогрессирует токсикоз, и рвота учащается. Если ребенку не оказать помощь хирургическим способом, этот вид заболевания очень быстро переходит в острую стадию – перфорации кишечника и перитонит. Такая атрезия несет страшные последствия – вплоть до летальных случаев.
Нет стопроцентно установленных причин внутриутробных аномалий у детей. Причины атрезии чаще всего врожденные.
Атрезия пищевода
Подобная аномалия является тяжелым пороком. При нем часть верхнего отрезка пищевода заканчивается нечетко, а часть нижнего может проваливаться в трахею. Такое отклонение у детей зачастую сочетается с пороками других органов:
- сердце;
- желудочно-кишечный тракт;
- мочеполовая система.
Чаще всего такие пороки случаются, когда имеет место хромосомная болезнь. Атрезия пищевода у детей связана с дефектами на ранней стадии эмбриогенеза. На ранней стадии трахея соединена с пищеводом и разделяются они только через месячную декаду. Если этого не происходит, то уже есть угроза выкидыша. Если самовольно выкидыш не случился, ребенок рождается уже с пороком, который и имеет название атрезия пищевода. Последствия такого недуга могут стать летальными, если хирургически не решить эту проблему.
Атрезия пищевода плода – причины:
- зависимость от употребления алкоголя;
- зависимость от курения;
- зависимость от наркотиков;
- проведение рентгеновского исследования во время первого триместра вынашивания ребенка;
- беременность после 35-ти;
- употребление антибиотиков или цитостатиков в первом триместре беременности;
- возможность радиоактивного облучения;
- плохой фон экологической обстановки;
- возможность воздействия химикатов и ядов во время работы на производстве;
- хромосомное заболевание и др.
Классификация атрезии пищевода
Различают несколько видов:
- С изолированным типом.
- Свищевым типом – с соединяющими полости тела каналами.
Последний, в свою очередь, делиться:
- на отсутствие каналов, которые соединяют дистальный отдел пищевода и трахею;
- на отсутствие каналов, которые соединяют проксимальный отдел пищевода и трахею;
- на отсутствие каналов, которые соединяют оба конца пищевода и трахеи;
- на изолированную атрезию пищевода без свища.
Аномалии пищевода самые тяжелые и часто несовместимы с жизнью, если не сделать ранее хирургическое вмешательство.
Атрезия уха
Атрезия ушной раковины характеризуется полным отсутствием ушного канала, может быть врожденной или приобретенной. Врожденная форма атрезии встречается одновременно с аномалией развития ушной раковины. К заболеваниям, которые могут привести к резкому сужению уха, относят воспалительные процессы стенок уха. Например, при раздражении кожи слухового прохода гноем, который поступает из среднего уха. Атрезия слухового прохода возникает вследствие рубцевания его стенок после травматического поражения (огнестрельного ранения, удара) или ожога. Атрезия уха клинически проявляется снижением слуха вследствие поражения звукопроводимого аппарата, лечение данного заболевания заключается в искусственном возобновлении слухового прохода методом пластической операции.
Атрезия трахеи
Речь идет об аномалии при ее развитии, где отсутствует полностью или частично ее просвет. Если у новорожденного есть такой порок, он погибает сразу после рождения. Существует первичный и вторичный порок. Кроме того, они делятся на:
- распространенного вида (генерализованной гипоплазии);
- сегментарного вида (циркулярной) различной длины, что располагается на любом уровне трахеи;
- воронкообразного вида, постепенно сужающегося.
Атрезия легочной артерии рассматривается как отсутствие части соединения правого желудочка и легочного артериального русла. Атрезия легочной артерии у новорожденных возникает вследствие:
- Образования легочного ствола при делении общего артериального;
- Образования правой и левой легочных артерий из шестой пары аортальных дуг;
- Образования артериальных сосудов из зачатков легких.
По стенкам грудной полости и наружным поверхностям средостения, что защищает легкое и легочные артерии, бронхи и нервы, выстилается плевра. Атрезия плевры также является одной из аномалий у новорожденных, которую приходится устранять хирургическим способом.
Атрезия прямой кишки и внепеченочных протоков
При аномалии формирования нижнего отдела кишечника орган характеризуется недоразвитием прямой кишки. Будучи врожденным пороком, атрезия кишки сопровождается еще и отсутствием анального отверстия. Эти аномалии кишечника относятся к группе врожденного порока, таких как:
- атрезия желчевыводящих ходов;
- атрезия печени;
- билиарная атрезия печени;
- атрезия пищевода и др.
При рождении ребенка проявляются иногда и другие аномалии. Когда ребенок реально желтого цвета с зеленоватым оттенком, и на протяжении короткого времени развивается печеночная недостаточность – это признак того, что у малыша атрезия желчевыводящих путей или, как ее называют, билиарная атрезия. Внепеченочные протоки забиты или отсутствуют и не дают возможность печенке нормально функционировать. Если не лечить такого ребенка, его жизненный цикл не превысит и года.
То же касается пороков двенадцатиперстной, а атрезия почки без хирургического вмешательства еще сильнее сократит продолжительность жизненного цикла.
Сердечные пороки
Пороки сердца считаются тяжелой врожденной аномалией, которая характеризуется отсутствием внутренней перегородки между правым предсердием и правым желудочком, или же дефективной межпредсердной перегородкой, или же различными видами гипоплазии (трикуспидальная атрезия). Именно на этот порок фактически приходится третья часть всех сердечных пороков. По международной классификации болезней (МКБ) также различают следующие сердечные пороки:
- атрезия трехстворчатого клапана;
- атрезия митрального клапана;
- трикуспидальная атрезия.
Каждый сердечный порок сопровождается чаще всего двумя основными факторами – увеличением или уменьшением кровотока, который прогоняет через себя сердце. Чаще всего смертность больных с этими пороками на этапе от первой недели – до одного года после рождения. Поэтому оперативное вмешательство является необходимостью.
Атрезия фолликулов
При половом созревании в яичниках девочки образуются фолликулы. Численность примордиальных фолликул составляет более трехсот тысяч. Но своей полной зрелости достигают (и овулируют) не более 400. Стадия развития других фолликул тормозится, хотя каждый из них может выделить яйцеклетку. Это и есть атрезия фолликула. Существует также кистозная атрезия фолликулов яичника. Это один из распространенных видов болезни женщин. Начинается поликистозное перерождение яичников. При этом следует учитывать, что понятие «атрезия яичников» является некорректным, потому что на самом деле речь идет именно о фолликуле.
Обсуждая женскую половую систему, необходимо отметить, что женщина может быть подвержена и другим аномалиям. Чаще всего встречаются:
- атрезия уретры
- атрезия шейки матки
- атрезия цервикального канала в постменопаузе
Атрезия матки встречается исключительно у женщин. С медицинской точки зрения оно представляет собой заращивание и непроходимость. Во время менструаций такая аномалия сопровождается болями. При гинекологическом осмотре врач может дополнительно выявить развитие гематометры и гематосальпинкса, в более тяжелом случае – пиометры и пиосальпинкса. Лечение исключительно оперативное.
У входа шейки майки есть пространство, которое называется цервикальным каналом. Он растягивается, но исключительно в репродуктивном возрасте. Во время менопаузы вход из влагалища в стерильную матку уменьшается как в длине, так и в ширине. Подобное изменение вызвано гормональным нарушением, которое неизбежно в период менопаузы (природный процесс), и носит название атрезия цервикального канала в постменопаузе.
Симптомы атрезии пищевода
Заподозрить наличие атрезии пищевода можно уже в первые минуты жизни новорождённого. Ребёнок не может проглотить слюну, поэтому акушеры наблюдают повышенное слюнотечение (гиперсаливацию). Один из самых характерных признаков — через нос или рот младенца начинает идти пена.
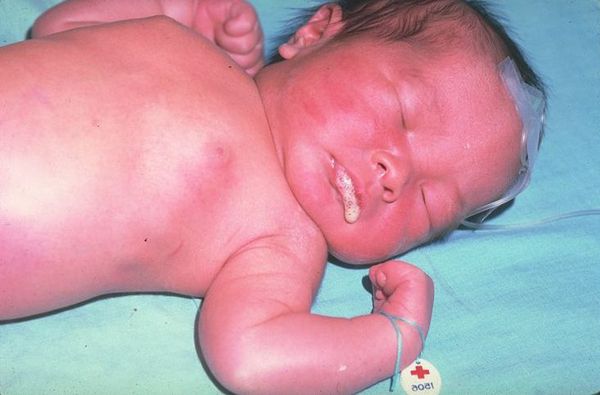
Проблемы выясняются сразу при первом кормлении: ребёнок будет давиться пищей. При атрезии пищевода полностью или частично нарушается прохождение пищи по пищеводу. В некоторых случаях может возникнуть синюшность кожи (цианоз) из-за недостатка кислорода в крови — в дыхательные пути попадает проглоченная пища и мешает дышать. Также отмечается рвота неизменённым молоком или смесью.
О наличии трахеопищеводного свища говорят приступы кашля во время кормления. Сильнее они проявляются при горизонтальном положении ребёнка, наблюдаются одышка и хрипы.
Младенцу с такими симптомами установливают назогастральный зонд. Если он упирается в препятствие, заворачивается и выходит через рот, то с большой вероятностью можно предполагать наличие атрезии пищевода.
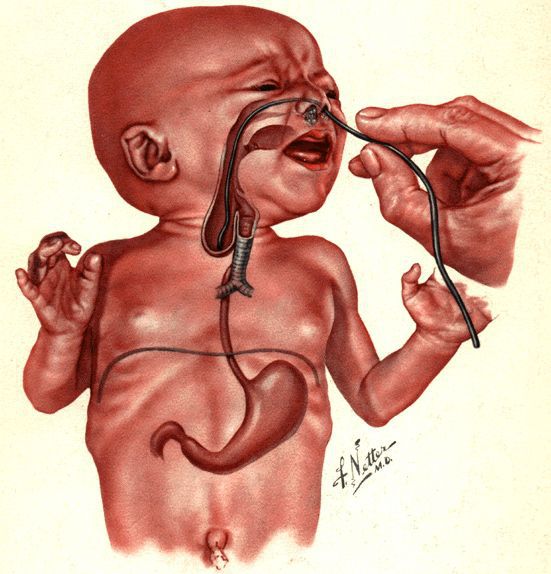
В пренатальном периоде атрезию пищевода можно заподозрить на УЗИ при наличии многоводия, отсутствия визуализации желудка и расширенного верхнего сегмента пищевода. Последний признак наиболее достоверный [1] [4] [9] .
Патологии печени у плода
Печень визуализируется на ультразвуковом обследовании уже на 1-м скрининге. На сроке 11-14 недель можно увидеть в верхней части брюшной полости гипоэхогенное образование в виде месяца. К 25 неделе эхогенность повышается и становится такой же, как у кишечника, а перед родами превышает по плотности кишечник.
Очень важна оценка состояния кровотока печени. Вена пуповины плода входит в печень, во 2 триместре визуализируется воротная вена. Её диаметр в норме равен 2-3 мм, а к родам увеличивается до 10-11 мм. Желчные протоки в норме визуализироваться у плода не должны.
Одна из часто встречающихся патологий плода — гепатомегалия печени — увеличение размеров органа. Для выявления аномалии применяется 3D датчик, способный визуализировать срез в продольном, поперечном и вертикальном срезах. Также можно увидеть увеличение размеров печени и на обычном УЗИ аппарате по выступающему животику, охват которого значительно превышает норму.
Одновременно с этим на экране видны различные гиперэхогенные включения. Как правило, аномалия дополняется увеличением селезёнки.
Среди причин, приводящих к увеличению размеров органов пищеварения, выделяют скрытые инфекции (токсоплазмоз, сифилис, ветрянка), а также хромосомные мутации (синдромы Дауна, Зельвегера, Беквета-Видемана).
- При синдроме Зельвегера видны аномалии конечностей, искажение грудной клетки, кисты почек. Анализ амниотических вод выявляет нехватку дигидрокси-ацетон-фосфат-ацил-трансферазы.
- Ветряная оспа, герпес, цитомегаловирус вызывают кальцинирование тромбов печёночной вены, что отражается на экране УЗИ монитора гиперэхогенными кальцинатами круглой формы. Также они образуются при мекониевом перитоните — отравлении содержимым кишечника плода, которое попадает в результате повреждения стенок.
В 87,5% случаев причиной увеличения печени и образования кальцификатов являются внутриутробные инфекции. Также у большинства беременных диагностируется гиперэхогенный кишечник, изменение структуры плаценты, а также большие размеры селезёнки. Патология на 3 триместре возникает в случае резус-конфликта между матерью и ребёнком.
Также не исключены и метаболические нарушения. Увеличение печени встречается при галактоземии (генетическое нарушением углеводного обмена, из-за которого галактоза не преобразуется в глюкозу), трипсинемии (отсутствия выработки пищеварительного гормона трипсина), метилмалоновой ацидемии (отсутствии превращения D-метилмалоновой кислоты в янтарную кислоту), нарушениях выделения мочевины.
Одиночные гиперэхогенные включения большого размера гораздо лучше, чем множественные разрозненные образования в сочетании с другими патологиями. Практически в 100% случаев гиперэхогенные включения большого размера устраняются до рождения малыша или в первый год жизни.
В некоторых случаях порок органов брюшной полости ставится ошибочно. Такое бывает, если брюшная полость малыша сдавливается стенками матки, патологиях миометрия или других факторах.
На экране монитора видна псевдоомфалоцеле — ошибочная визуализация выхода органов брюшной полости за пределы брюшной стенки. Иногда УЗИ «не видит» значительных пороков. Так, грыжа по форме и эхоструктуре напоминает петли кишечника, в этом плане большую помощь оказывает допплерометрия, позволяющая увидеть кровоток.
Наша клиника имеет прекрасный 4D аппарат, оснащённый всеми современными возможностями, исключающими ошибки диагностики.
Прогноз [ править ]

Осложнение атрезии подвздошной кишки, мекониевого перитонита , при котором кишечник перфорировался до рождения. Рентген показывает псевдокисту мекония.
Прогноз обычно благоприятный, если хирургическое лечение проводится в младенчестве. Основным фактором смертности является доступность ухода и соответствующее парентеральное питание после операции до тех пор, пока кишечник не сможет восстановить нормальное функционирование. [1]
Наиболее частым осложнением является псевдообструкция на месте операции из-за ранее существовавшей нарушения моторики кишечника. Обычно это можно лечить только безоперационными методами. [1]
Если не лечить атрезию, кишечник может стать перфорированным или ишемическим . Это может привести к болезненности живота и мекониевому перитониту , который может быть фатальным. [1]
Обсуждение
Атрезия тощей и подвздошной кишки — относительно редкая мальформация кишечной трубки. Частота болезни варьирует от 1 на 1000 новорожденных до 1 на 3000 младенцев [2]. Статистика этого заболевания демонстрирует его широкое распространение среди остальных форм кишечной непроходимости — от 20 до 50% [11].
Основной способ исправления аномалии состоит в выполнении кишечного анастомоза с использованием лапаротомии. Возможности лапароскопии в лечении при атрезии тонкой кишки ограничены. Полностью лапароскопический анастомоз разных по диаметру сегментов кишки в условиях малой по размерам брюшной полости весьма затруднителен и до настоящего времени казался практически невыполнимым. Естественно, что более удобно конструировать кишечное соустье вне полости брюшины. Поэтому на протяжении последних десятилетий лапароскопия превратилась в ассистированную (гибридную) процедуру, позволяющую выполнить экстракорпоральный анастомоз.
Обычно используется двухпортовая техника исследования брюшной полости, предложенная A. Yamataka и соавт. [5] и усовершенствованная F. Schier и соавт. [6]. Оптический порт устанавливается трансумбиликально. Порт для инструментов вводится в нижние отделы брюшной стенки. После ревизии абдоминальных органов и выяснения анатомии сегмент кишечной трубки с врожденной аномалией развития (атрезия, стеноз, множественные атрезии, мальротация) извлекается наружу через расширенный циркумумбиликальный разрез в месте, где была установлена оптическая канюля. В дальнейшем выполняется экстракорпоральный анастомоз кишечника.
Лапароскопические кишечные анастомозы с некоторых пор используются в неонатальной хирургии. Минимально инвазивная хирургия в основном применима для анастомозирования фиксированных и малоподвижных сегментов кишечной трубки, например, для коррекции атрезии ДПК. Сообщения о первой успешной лапароскопической реконструкции дуоденальной атрезии появились в самом начале XX века [9, 12]. Первое упоминание о применении лапароскопии для лечения при атрезии ДПК в Российской Федерации состоялось в 2008 г. [13]. Это были одновременно первые вмешательства на кишке у новорожденных, произведенные при помощи минимально инвазивной хирургии. В самом начале эндоскопические дуоденодуоденостомии сопровождались высоким числом послеоперационных несостоятельностей анастомоза. Дальнейший опыт выполнения лапароскопических анастомозов ДПК установил, что они обладают преимуществами — хорошей визуализацией ДПК и минимальной травматичностью [14].
Другим примером применения полностью лапароскопических анастомозов является техника LIRA (от англ. — Laparoscopic mobilization with Intracorporeal Resection and Anastomosis — лапароскопическая мобилизация с интракорпоральной резекцией и анастомозом), использующаяся для лечения при пост-НЭК стенозе у младенцев. Первое сообщение о полностью лапароскопической резекции пост-НЭК стриктуры принадлежит S. Rothenberg [10]. Наибольшее число случаев использования лапароскопии в лечении при пост-НЭК стриктурах было обобщено в многоцентровом исследовании из 3 американских детских хирургических центров и насчитывало только 13 пациентов [15]. В этом исследовании техника ЛИРА была применена у 64% пациентов. Пост-НЭК стриктуры размещались в области восходящей толстой кишки (1), печеночного угла (1), поперечной ободочной кишки (1), селезеночного угла (5), нисходящей кишки (2), сигмовидной (2) и прямой кишки (1). Конструирование анастомозов в этой серии наблюдений не сопровождалось осложнениями. Среднее время операции составило 93 мин, а длительность пребывания в стационаре — 9 дней.
Однако до некоторых пор лапароскопия не применялась для соединения подвижных сегментов кишечника, таких как тонкая кишка. В настоящем исследовании продемонстрирован первый опыт выполнения полностью лапароскопического анастомоза тощей кишки при ее атрезии. Гипоплазия дистального сегмента и мобильность кишки были и остаются основными источниками трудностей при наложении эндохирургического анастомоза тонкой кишки.
Одно из главных преимуществ лапароскопии в лечении при врожденных кишечных атрезиях — превосходная визуализация, недоступная при использовании лапаротомии. Технология телевидения высокого разрешения позволяет получить четкое и многократно увеличенное изображение ДПК. Детализация анатомии анастомозируемых кишечных сегментов и панорамный вид обеспечивают преимущества лапароскопии в лечении при атрезии ДПК. Кроме того, некоторые технические маневры, такие как наложение в самом начале формирования анастомоза транспариетальных якорных швов и диссекционная техника no touch (диссекция без прямого захвата стенки кишки), облегчают процесс соединения разобщенных сегментов кишечной трубки. Эвакуация мекония необходима, особенно при атрезии подвздошной кишки, потому что остаточный меконий может вызвать послеоперационную непроходимость кишечника [5].
Ручная техника является основной при конструировании лапароскопических интестинальных анастомозов. Размер сшивающих аппаратов ограничивает применения механических сшивающих устройств у новорожденных в ходе лапароскопии [16]. В то же время с появлением 5-миллиметровых степлеров появилась надежда, что эти ограничения будут преодолены [3, 4].
Настоящая научная работа продемонстрировала, что лапароскопический анастомоз тонкой кишки при ее атрезии сопровождается приемлемой длительностью операции (60—75 мин) и адекватными сроками послеоперационного восстановления пациентов (начало энтерального питания — 3—5-е сут после операции; переход на полное энтеральное питание через 7—12 сут после операции). Ограничением исследования является малая наполняемость исследуемой когорты пациентов, которая не позволяет сделать выводы об эффективности операции в сравнении с существующими альтернативными методами лечения при атрезии тонкой кишки.
Новая тактика лечения при врожденной интестинальной обструкции продемонстрировала возможность использования лапароскопии в лечении при этой аномалии кишечника и ее безопасность для пациентов. После накопления опыта и проведения сравнительных исследований открытого и лапароскопического лечения при атрезии тонкой кишки представленный метод может быть рекомендован для широкого использования в хирургии новорожденных.
